כריתת רחם, הניתוח להסרה כירורגית של הרחם, מהווה מוקד לדיון ומחלוקת מזה שנים. ניתוח לכריתת רחם הוא הניתוח השני בשכיחותו בתחום הגינקולוגי לאחר ניתוח קיסרי. בארה"ב, כ-700 אלף נשים עוברות ניתוח זה כל שנה. עד גיל 60, כל אישה שלישית בארה"ב איבדה את רחמה. שיעור הנשים בארה"ב העוברות כריתת רחם גבוה יותר מאשר שיעור הנשים באירופה. שיעור הנשים האמריקאיות שעוברות כריתת רחם הוא כפול משיעור הנשים האנגליות ופי ארבעה משיעור הנשים השוודיות. יש מקומות שלא ממליצים על כריתת רחם בנשים עם רחם שרירני ללא תסמינים, בעוד שבארה"ב הסיבה השכיחה לכריתת רחם היא רחם שרירני.
מובן שיש סיבות רבות להבדל בשיעור כריתות הרחם במדינות שונות, ביניהן הבדלי תרבות, גישה רפואית, סוג המבטח, הסדרי התשלום ועוד, אך הרושם הוא כי שיעור הניתוחים בארה"ב גבוה מדי.
בישראל, הערכה היא כי כ-5,000 נשים עוברות כריתת רחם בשנה, מרבית כריתות הרחם מבוצעות בפתיחת בטן. רק מיעוט מקרב הנשים מודעות לאפשרות של כריתת רחם בגישה לפרוסקופית, המונעת פתיחת בטן או לשלל האלטרנטיבות לכריתת רחם הקיימות, הכוללות ביצוע הסרת רירית הרחם על ידי היסטרוסקופיה ניתוחית, על ידי
כריתת שרירן בפתיחת בטן, בהיסטרוסקופיה או בלפרוסקופיה, על ידי צנתור עורקי הרחם ועוד.
כעשרה אחוזים מכריתות הרחם מוצדקות באופן מוחלט וללא עוררין, אלו המבוצעים כטיפול בסרטן או במצבי סיכון חיים אחרים בתחום המיילדות. שאר 90 אחוז מכריתות הרחם מבוצעות לשם שיפור איכות החיים. לפיכך, רק נשים אשר סובלות מפגיעה קשה באורח החיים ולאחר טיפול שמרני שנכשל צריכות להיות מיועדות לכריתת רחם. לכן, על המטופלת ורופא הנשים המטפל לרכז את כלל התלונות, לנסות ולברר היטב האם כולן קשורות לרחם והאם אכן כולן ייעלמו לאחר כריתת הרחם. בנוסף, יש להכיר את האלטרנטיבות לכריתת הרחם, את החסרונות והיתרונות של כל אופציה לפני קבלת החלטה.
סיבות שפירות שכיחות לכריתת רחם
רחם שרירני - שרירן (מיומה) הוא גידול שפיר של שריר הרחם, מורכב מתאי שריר ורקמת חיבור ברחם. מדובר על הגידול השפיר השכיח ביותר בנשים ונמצא בכשליש מנשים בגיל הפריון ובכמחצית מהנשים בגיל 50. מיומה יכולה לגדול כגידול בודד וכמספר רב של שרירנים הגדלים ברחם. גודל השרירנים שונה ויכול להיות קטן מ-1 ס"מ ועד 30 ס"מ ולשקול מספר עשרות ק"ג.
צניחת רחם - מצב שפיר אשר מאפיין ירידת הרחם אל תוך הנרתיק. מצב זה נובע מהיחלשות הרצועות המחזיקות את הרחם ומהיחלשות רצפת האגן. כתוצאה בעיקר מלידות, בעיקר ממושכות, מכשירניות, השמנת יתר, עצירות כרונית, שיעול כרוני, מנופאוזה ועוד. צניחת הרחם מלווה במקרים רבים בצניחת שלפוחית השתן (ציסטוצלה) והרקטום (רקטוצלה) לנרתיק. מצב זה גורם לתחושת גוש בנרתיק, הפרעות במתן שתן, הפרעה בקיום יחסי מין ולעתים הפרעה במתן צואה. ההחלטה על ביצוע כריתת רחם נעשית לאחר כשלון טיפול פיזיותרפי ולעתים לאחר כשלון שימוש בפסארי.
אנדומטריוזיס - מצב שפיר אשר גורם לכאבי אגן מתמשכים, ניתוחים חוזרים, כאבים עזים בקיום יחסים ובזמן הווסת. ההתוויה לכריתת רחם היא לאחר כשלון טיפולים שונים וחוזרים ורק לאחר השלמת תכנית הפריון.
סיבות נוספות - דימום מוגבר ולא סדיר לאחר כשלונות חוזרים של טיפול תרופתי וניתוחי, כאבי אגן כרוניים, דלקות אגן חוזרות ויצירת אבצס חצוצרתי שחלתי אשר לא הגיבו לטיפול אנטיביוטי. מצבי הצלת חיים עקב דימום בלתי נשלט בזמן לידה או ניתוח קיסרי.
רחם שרירני
כאמור, אחת הסיבות השכיחות ביותר לכריתת רחם היא גדילת הרחם והופעת תסמינים על רקע גדילת שרירנים. מרבית כריתות הרחם כיום מבוצעות עקב הימצאות שרירנים והתסמינים הנגרמים על ידם, בעיקר דימום מוגבר ותחושת גוש בטני הגורם ללחץ ולאי נוחות. רחם שרירני אשר אינו גורם לתסמינים אינו מחייב כל טיפול בדרך כלל. יש תמיד להעריך במקרים אלה מהן האלטרנטיבות לכריתת רחם, בעיקר בנשים צעירות, נשים אשר מעוניינות בהמשך פריון או נשים המעוניינות בשימור הרחם.
תמונה 1: שרירנים הגדלים בדופן הרחם
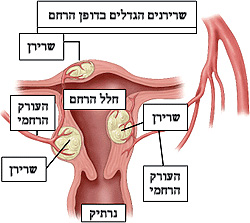
לא ידוע מהי הסיבה לגדילת השרירן ומדוע לאחת השרירן נשאר בגודל קבוע בעוד שלאחרת השרירן גדל במהירות. ידוע כי שרירן תלוי בהפרשת אסטרוגן ולכן אופייני לגיל הפריון. נשים ממוצא אפרו-אמריקאי הן בעלות נטיית יתר לפתח שרירנים ובגיל צעיר יותר, וכן נשים בעלות משקל יתר נמצאות בסיכון מוגבר, כמו גם נשים שלא ילדו. ידוע על נטייה גנטית, משפחתית לגדילת שרירנים.
מרבית הנשים עם שרירנים אינן סובלות כלל מתסמינים, בדרך כלל מדובר בשרירים אשר אינן בולטים לחלל, או שרירנים קטנים מ-7 ס"מ. נשים אלו אינן זקוקות לטיפול.
התסמינים הקשורים לנוכחות שרירנים אינם אופייניים רק לשרירנים, ולכן בכל תלונה יש צורך בבירור ואבחנה לפני קביעת טיפול הם:
› דימום מוגבר ממושך מלווה בכאבי מחזור מוגברים
› דימום לא סדיר, דימום בין ווסתות
› תחושת מלאות בבטן תחתונה, אי נוחות ולחץ
› תחושת לחץ על שלפוחית השתן ורצון להתרוקן לעתים תכופות
› אי נוחות בעת קיום יחסים
› שרירנים עלולים להיות קשורים באי פריון, בהפלות חוזרות ובסיבוכי הריון
הרחם בנוי משלוש שכבות: החלק הפנימי נקרא רירית הרחם או האנדומטריום. מדובר על שכבה דקה אשר גדלה בהשפעת הורמוני המין ואחראית על השתרשות העובר ועל הופעת הדימום הווסתי, החלק העיקרי דופן הרחם - המורכב כולו משריר הרחם, והשכבה החיצונית הסרוזה. שרירנים הבולטים לחלל נקראים שרירנים תת ריריים (סב-מוקוזליים), השרירנים הנמצאים בדופן השירית נקראים שרירנים תוך דופניים (אינטרא-מוראליים) והשרירנים הבולטים לחלל הבטן תת סרוזיים. השרירנים הבולטים לחלל (סוב-מוקוזליים) הם אלה האחראיים למרבית התסמינים.
שרירן הוא גידול שפיר של שריר הרחם. יש גידולים לא שפירים של שריר הרחם, נדירים ביותר (כ-0.1 אחוז מכלל המקרים). לא ניתן על פי בדיקה גינקולוגית, בדיקת אולטרסאונד או על ידי בדיקות דם לאבחן מהו סוג הגידול באופן מוחלט, אך מוסכם כי שרירנים אשר אינם גורמים לתסמינים ואינם גדלים בקצב מהיר, אינם דורשים טיפול.
רוב השרירנים מאובחנים במהלך בדיקה שגרתית. במהלך בדיקה גינקולוגית ניתן להתרשם משינוי בגודל הרחם, ממבנה לא סדיר, דבר המחשיד לנוכחות שרירן. מקובל להגדיר את גודל הרחם על פי שבועות הריון. האבחנה מאוששת על ידי בדיקת אולטרסאונד בטני ונרתיקי. לעתים יש צורך בהערכה נוספת על מנת לוודא כי מדובר בשרירן ולא בממצא אחר (כגון אדנומיוזיס, ממצא שחלתי, פוליפ תוך רחמי ועוד). לעתים רחוקות יש צורך בבדיקות הדמיה נוספות (CT, MRI).
הדרך המיטבית להערכת חלל הרחם ולדעת האם השרירן בולט לחלל היא על ידי היסטרוסקופיה אבחנתית אשר מדגימה את השרירן בנקל.
לא תמיד יש צורך בטיפול בשרירנים. יש לברר היטב מהן תלונות האישה והאם יש קשר בין התלונות לבין השרירנים. במידה שהאישה סובלת מדימום מוגבר או לא סדיר, יש לברר מהו מקור הדימום ולבצע הערכה מלאה, כולל פאפ ודגימת רירית הרחם. לאחר הערכה מלאה, קבלת מידע שלם על עברה הרפואי והמיילדותי של האישה, על תלונותיה והפגיעה באיכות החיים, יש צורך בהערכת גודל הרחם, מיקום השרירנים, גודלם ומספרם. רק בגמר הערכה מקיפה זו יוחלט על צורך בטיפול.
האלטרנטיבות הטיפוליות בשרירנים הן:
מעקב בלבד - מרבית הנשים עם רחם שרירני אינן זקוקות לטיפול תרופתי או ניתוחי. שיעור הנשים באוכלוסיה שברחמן שרירן הוא גבוה ועולה עם הגיל. נשים אשר אינן סובלות כלל מתסמינים, שהשרירן אינו גדל, או משנה את מראהו הסונוגרפי, אינן זקוקות לטיפול אלא למעקב בלבד.
טיפול תרופתי - הטיפול התרופתי נועד לשפר תסמינים, להקטין דימום, לתקן אנמיה עקב חסר ברזל או להקטין גודל השרירן באופן זמני. אין בנמצא כיום טיפול תרופתי אשר גורם להיעלמות מוחלטת של השרירן. לעתים טיפול תומך זה מספק וניתן למנוע ניתוח בעיקר בנשים הקרובות בגילן לגיל הפסקת המחזור החודשי. לעתים יש מקום לטיפול תרופתי לפני ניתוח לשם העלאת ריכוז ההמוגלובין לרמה מספקת לפני ניתוח או לשם הקטנת השרירנים לפני ניתוח לפרוסקופי.
GnRHa (Gonadotropin-releasing hormone agonists) - הטיפול בשרירנים על ידי תרופות הניתנות בהזרקה או בהסנפה גורם לירידה משמעותית בהפרשת האסטרוגן על ידי השחלה, דבר המוביל להקטנת השרירנים ולהקטנה עד הפסקת הדימום הווסתי. הטיפול ניתן פעם בחודש למשך שלושה-שישה חודשים, או במתן חד פעמי למשך שלושה חודשים. לאחר הפסקתו יש גדילה מחודשת של השרירנים ולכן יכול להתאים בעיקר לנשים פרי-מנופאוזליות. תופעות לוואי אופייניות לגיל המעבר (גלי חום, הזעות לילה , שינוי במצב רוח וירידה בצפיפות העצם בשימוש ממושך). הטיפול מתאים לנשים הסובלות מדימום מוגבר בגיל המעבר, לנשים הסובלות מאנמיה קשה לשם הפסקת הדימום ולנשים עם רחם רב שרירנים מוגדל מאוד המעוניינות בכריתת הרחם בגישה לפרוסקופית.
שימוש בהתקן מסוג מירנה - ההתקן המכיל הורמון בשם לוונוגסטרל (levonorgestrel). הפרשת ההורמון גורמת לדיכוי רירית הרחם ולהקטנה משמעותית בדימום הווסתי. ההתקן אינו מהווה טיפול בשרירנים ומשמש כאמצעי מניעה בטוח, אך נשים רבות נעזרות בטיפול זה לפני החלטה על כריתת רחם.
גישות אפשריות לכריתת השרירן
כריתת השרירן (על ידי פתיחת בטן, בגישה לפרוסקופית או בגישה היסטרוסקופית) נעשית לאחר הערכה מקפת, היכרות עם המטופלת ותלונותיה ומאפייני השרירן, כולל מספר השרירנים, מיקום, חדירה לחלל, ועוד. על ידי כריתת שרירן בלבד משמרים את הרחם, את הפריון ולעתים אף משפרים את היכולת להרות.
גישות אפשריות לכריתת השרירן:
פתיחת בטן - כריתת שרירנים בפתיחת בטן היא הדרך המקובלת מזה שנים להסרת שרירנים. הגישה הדורשת פתיחת בטן הכרחית בעת כריתת שרירן גדול (בדרך כלל מעל 7 ס"מ) ובעת נוכחות של מספר רב של שרירנים. זו הגישה השכיחה לכריתת שרירנים תוך דופניים או סוב סרוזיים. בדרך זו ניתן לכרות מספר רב של שרירנים ועם זאת לשמר את הרחם לשם השגת הריון ולשם מניעת דימום מוגבר. למעשה, אין הגבלה של גודל או מספר השרירנים ונכרתו שרירנים בגודל כולל של עשרות ק"ג. יש לזכור כי ניתוח זה אינו קל יותר, קצר יותר, או פשוט יותר מכריתת רחם ולעתים קרובות דורש יותר מיומנות וניסיון. ניתוח זה דורש במרבית המקרים ביצוע ניתוח קיסרי לשם סיום הריון עתידי.
כריתת שרירן לפרוסקופית - הגישה הלפרוסקופית מונעת פתיחת בטן אך מתאימה להסרת שרירן בדרך כלל עד 7 ס"מ, שרירן הבולט לחלל הבטן (תת סרוזי) או תוך דופני ובעת נוכחות של שרירן אחד או שניים, אך תלויה גם במיקום השרירן ובגורמים נוספים. שרירנים הבולטים לחלל אינם מתאימים לגישה זו ויש לברר האם ניתן להוציאם בגישה היסטרוסקופית. הלפרוסקופיה הניתוחית נחשבת כיום לטיפול הבחירה במגוון רחב של ממצאים גינקולוגיים.
יתרונותיה המובהקים של הלפרוסקופיה קשורים בעיקר למשך האשפוז הקצר ההחלמה המהירה, הצורך המופחת במשככי כאבים וכמובן התוצאות הקוסמטיות המשופרות. בניתוח כריתת שרירן יש יתרונות נוספים הקשורים בשיעור נמוך יותר של זיהומים תוך אגניים והידבקויות תוך אגניות. משך האשפוז הוא על פי רוב עד 24 שעות וההחלמה מהירה עם צורך מופחת במשככי כאבים.
כריתת שרירן בלפרוסקופיה מאפשרת שימור היכולת להרות. יתרה מכך, במחקרים שונים הראו כי כ-60 אחוז מכלל הנשים אשר סבלו מאי פריון ממושך, מסיבה לא ידועה וברחמן נמצא שרירן מעל 5 ס"מ, הרו, רובן במהלך ששת חודשים שלאחר הניתוח (ראה תמונות 2 א-ו).
תמונות 2(א-ו). כריתת שרירן הבולט לחלל בהיסטרוסקופיה ניתוחית
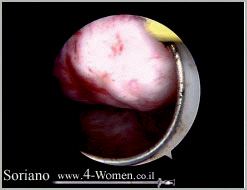
תמונה א': שרירן תת רירי הגדל מדופן עליונה של הרחם ומסתיר את פיות החצוצרה
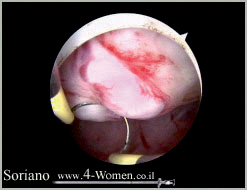
תמונה ב': בעזרת לולאה חשמלית נכרת השרירן
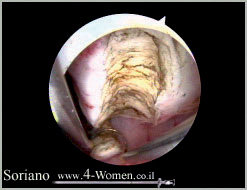
תמונה ג': הלולאה החשמלית בפעולה
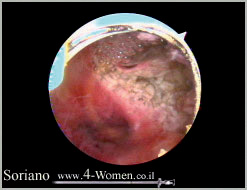
תמונה ד': חלל הרחם לאחר כריתת השרירן בשלמותו
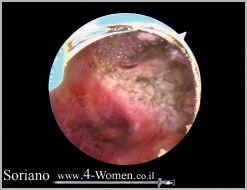
תמונה ה': חלל רחם תקין, פיית החצוצרה השמאלית

תמונה ו': השרירן בחלקיו לאחר כריתתו המלאה
כריתת שרירן היסטרוסקופית - גישה זו מתאימה לכריתת שרירן בודד הבולט לחלל הרחם בגודל > 4 ס"מ (אם כי לעתים ניתן לכרות שרירן גדול יותר או
שרירן שחלקו נמצא בדופן הרחם). שרירן תת רירי (סוב מוקוזלי) הבולט לחלל גורם לעתים קרובות לדימום מוגבר ולעתים אף אי פריון או סיבוכי הריון כגון הפלות חוזרות.
האבחנה כי אכן מדובר בשרירן הבולט לחלל מבוצעת על ידי בדיקת אולטרסאונד, בשילוב של היסטרוסקופיה אבחנתית, צילום רחם או הידרוסונוגרפיה.
בעזרת ההיסטרוסקופיה הניתוחית ניתן לכרות שרירן הבולט לחלל ללא צורך בפתיחת בטן וללא פגיעה ברחם. שרירן הבולט רובו לחלל בגודל עד 4 ס"מ הוא השרירן שקל יותר להסיר לעומת שרירן הבולט רק בחלקו לחלל וברובו נמצא בדופן הרחם, דבר שדורש מיומנות רבה ולעתים הסרה בשני שלבים. קיימת הסכמה כי הטיפול המיטבי לכריתת שרירן הבולט לחלל הוא ההיסטרוסקופיה הניתוחית.
אלטרנטיבות נוספות לכריתת רחם
הרס של רירית הרחם (אבלציה) - הרס רירית הרחם (אנדומטריום), על ידי כריתתה, חימומה או צריבתה, מוביל לירידה משמעותית בכמות הדימום הווסתי. אין זה טיפול בשרירנים והוא אינו מתאים לנשים המעוניינות בפריון ולנשים הסובלות מאדנומיוזיס. הפעולה, במרבית המקרים בגישה היסטרוסקופית, מבוצעת במסגרת אשפוז יום בהרדמה כללית עם החלמה מהירה.
צנתור עורקי הרחם וחסימתם (אמבוליזציה) – חסימה דו צדדית של עורקי הרחם בגישה אנגיוגרפית על ידי הזרקת חלקיקים סינתטיים (polyvinil alcohol particles 355-500 mu) אטימת העורקים המזינים את הרחם. הטיפול נמצא כיעיל עם שיפור של 90-80 אחוז בדימום הווסתי, שיפור ניכר בתופעות הכאב והלחץ וירידה של 60 אחוז בנפח הרחם והשרירנים בתוך שישה עד תשעה חודשים. הסיבוכים כוללים כאבים לאחר הפעולה ומאפיין הוא סיבוך של חום וחולשה עשרה ימים עד 14 יום אחרי הפעולה אשר חולף מעצמו. יש חשש לירידה ביכולת הפריון, על אף שדווחו הריונות לאחר הפעולה, וכן פגיעה בלתי הפיכה בתפקוד השחלות בשיעור קטן. התוויות נגד לפעולה: הריון, רצון להרות, זיהום רחמי או אגני, רגישות ליוד ומלפורמציה של כלי דם.
Myolysis - שיטה זעיר פולשנית הנעשית תחת לפרוסקופיה. בשיטה זו מפעילים אנרגיה חשמלית בליבת השרירן אשר גורמת לנמק ולהצטמקות השרירן. דרך אחת לפרוצדורה זו היא באמצעות שימוש בלייזר והשנייה באמצעות מחטים ביפולאריות שמחדירים לתוך מרכז המיומה בגישה לפרוסקופית. גישה נוספת היא הקפאת מרכז השרירן, cryomyolysis. שיעור הצלחת השיטות הללו נע בין 30 אחוז ל-50 אחוז בשיפור בסימפטומים וירידה בגודל השרירנים.
כיום מוצעת דרך נוספת דרכה ניתן לפגוע פגיעה טרמית בשרירן, ללא התערבות כירורגית וזאת על ידי שימוש בגלי קול ממוקדים תחת הנחיית MRI (HIFUS). נמצא כי שיטה זו בטוחה לשימוש, מלווה בשיעור שביעות רצון גבוה מצד המטופלות ובשיפור משמעותי בתסמינים, אם כי עם השפעה קטנה ומוגבלת על גודל השרירן. כיום, בינתיים כחלק ממחקר, מטופלות גם נשים המעוניינות בפריון בדרך זו. מעקב ארוך טווח עדיין חסר וכן בגישה לא חודרנית זו לא ניתן לקבל הערכה היסטופתולוגית לגבי מאפייני השרירן.
מניעת פתיחת בטן בכריתת רחם
כריתת רחם לפרוסקופית - כריתת הרחם מבוצעת לאחר החדרת מכשירים דקים דרך מספר פתחים בבטן ועל ידי החדרת מצלמה אנדוסקופית המאפשרת לצוות לראות את המתרחש בבטן על גבי מסך מקרן. לאחר ניתוק הרחם מהרצועות המחזיקות אותו ומאספקת הדם, ניתן להוציאו דרת הנרתיק ללא צורך בהרחבת הנרתיק.
ההחלמה מהירה באופן משמעותי מההחלמה מפתיחת בטן ומעט מהירה יותר מזו שלאחר כריתת רחם נרתיקית. ניתן לבצע ניתוח לפרוסקופי בנשים אשר אינן מתאימות לניתוח לדני עקב גודל הרחם, מיקום השרירנים, חשד להידבקויות תוך בטניות, חשד לאנדומטריוזיס, צורך בכריתת שחלות ועוד ועל ידי כך להימנע מפתיחת בטן.
לסיכום, לפני החלטה על כריתת רחם, יש להבין מהן הסיבות והתלונות שבעטין פנתה המטופלת, לכן יש להתעכב על האבחנה. נוכחות שרירן אינה ההסבר היחידי לתלונות המטופלת. באם היא סובלת מדימום מוגבר, יש לברר היטב ולשלול סיבות נוספות לדימום המוגבר והאם יש דרכים נוספות לטפל בבעיה זו. יש לזכור גם כי העובדה ששרירנים עלולים לגדול אינה סיבה מספקת להמליץ על ניתוח באישה חסרת תלונות.
יש להגדיר מהן האופציות הלא ניתוחיות לטפל בבעייתה. יש אלטרנטיבות נוספות ויש להציג את מעלותיהן וחסרונותיהן. לגבי שיטות כגון אבלציה של רירית הרחם בדרכים שונות, כריתת שרירן בהיסטרוסקופיה או בלפרוסקופיה, כריתת רחם בלפרוסקופיה או צנתור עורקי הרחם, ובוודאי כאשר מדובר בשימוש בגלי קול ממוקדים, יש להכיר ולהציג את הניסיון שנצבר בשנים האחרונות.
קיימות כיום אלטרנטיבות שלא היו קיימות בעבר לכריתת רחם, לכן יש להציג את האלטרנטיבות השונות על יתרונותיהן ומגרעותיהן ולשאוף להתאימן להעדפות המטופלת.
ההחלטה על כריתת רחם חייבת להיעשות לאחר בחינת פרמטרים רבים. הגורמים שיש להביא בחשבון כוללים את גיל האישה, מצבה הבריאותי, עברה הרפואי, רצונה בהריונות נוספים, חומרת הסימפטומים, גורמי סיכון למחלות סרטן גינקולוגי בנוסף למאפייני הרחם, כגון מספר, גודל ומיקום השרירנים וקצב גדילתם.
תמונה שלישית (א-ט). כריתת שרירן בלפרוסקופיה ניתוחית: צעד אחרי צעד
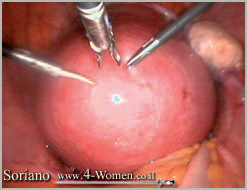
א. כריתת שרירן פונדלי, המכשירים המשתתפים אוחז, ביפולר ומספריים
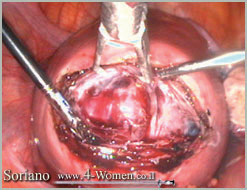
ב. פתיחת הרחם ותפישת השרירן
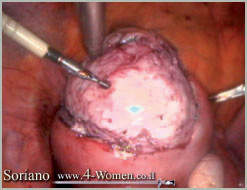
ג. הוצאת השרירן בשלמותו בשלבים
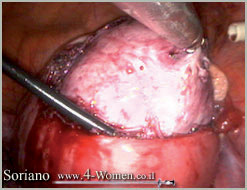
ד. כמחצית מהשרירן מחוץ לרחם
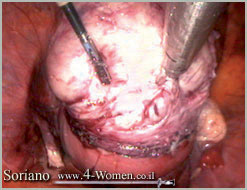
ה. השרירן מוצא בשלמותו
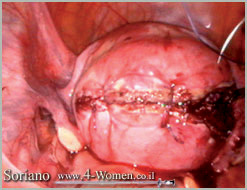
ו. הרחם לאחר השמת מספר תפרים לסגירת הדופן
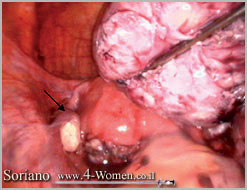
ז. השרירן הגדול מעל הרחם ניתן לזהות שחלה שמאלית (ראה חץ)
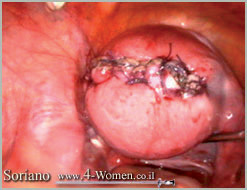
ח. הרחם בסיום הפעולה
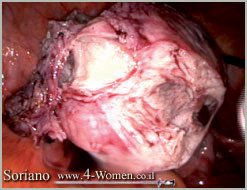
ט. חיתוך השרירן ע"י מורסלטור
ד"ר דוד סוריאנו, סגן מנהל מחלקת נשים, המרכז הרפואי ע"ש שיבא, תל השומר