שכיחות מחלת הסכיזופרניה היא כאחוז אחד באוכלוסיה והיא נחשבת לאחת המחלות הקשות שגורמות לנכות כרונית. האטיולוגיה עדיין לא ידועה וסביר להניח שהסיבות הן רבות. אחת ההנחות היא שלמעשה מדובר בקבוצת הפרעות עם אטיולוגיות שונות. נטייה גנטית היא אחד מגורמי הסיכון הגדולים למחלה, כשהתיאוריה המקובלת ביותר כיום לגבי המחלה היא שמדובר בהפרעה עצבית (neurodevelopmental disorder) עם הפרעה בהולכה של הנוירוטרנסמיטורים, בעיקר במהלך ההתקפים הפסיכוטיים האקוטיים. התרופות הנוירולפטיות משמשות לאיזון הנוירוטרנסמיטורים, בעיקר הדופמינרגיים, אך גם הסרוטונרגיים ואחרים.
כיום כבר ידועה השפעתו של האסטרוגן על הנוירוטרנסמיטורים ועל תפקודים נוספים של המוח. השפעתו זו מהווה מקור למחקרים בתחום מחלת הסכיזופרניה, בעיקר מהאספקט הטיפולי.
הבדלי מגדר ביחס למחלת הסכיזופרניה תוארו כבר על ידי 2Kreapeline בתחילת המאה ה-19.
נשים חולות במחלת הסכיזופרניה בגיל מבוגר יותר מגברים ומהלך המחלה הוא קל יותר (וכל זאת נכון אך ורק עד גיל המעבר). המדד נעשה בעיקר על פי חומרת הסימפטומים, ירידה תפקודית, אחוז הנישואין, משך האשפוז ומספר האשפוזים. מחקרים אפידמיולוגים לגבי הבדלי המגדר במחלת הסכיזופרניה הצביעו על הקשר שבין רמות האסטרוגן הגבוהות בנשים בשנות הפוריות כגורם האחראי להתפרצות המאוחרת יותר של המחלה ביחס לגברים וכן כגורם המשפיע על המהלך הקל יותר של המחלה בגילאים הצעירים יותר. הורמוני המין (בעיקר ה-Estradiol) נבדקו גם ביחס לחוסר שלהם בחולות עם סכיזופרניה וכן ביחס להיותם הגורם המגן מפניה.
מדדים אפידמיולוגים בנושא הצביעו על גיל תחילת המחלה אצל נשים, כארבע-חמש שנים מאוחר יותר מגברים: נשים בגילאי 29-25, גברים בגילאי 24-20. Peak נוסף להתפרצות המחלה אצל נשים חל בסביבות גיל 45.
אסטרוגן - תפקיד הגנתי?
הקשר בין סכיזופרניה לבין הורמוני המין ובעיקר ה-Estradiol תואר גם הוא כבר בתחילת המאה ה-19. Krapeline (1909)2 ו-Kretschmer (1921)3 תיארו מצד אחד סימפטומים של אי תפקוד הורמוני המין בנשים עם סכיזופרניה שסבלו, לדבריהם,מ-Hypoestrogenism. המדידות הראשונות לרמת האסטרוגן בדם ובשתן הוכיחו רמה נמוכה של Estradiol בנשים עם סכיזופרניה, ביחס לנורמה. היות שבשנים אלו לא היו תרופות נוירולפטיות, לא ניתן לייחס את הרמה הנמוכה אליהן. מצד שני, כבר אז היתה סברה שקיים קשר בין אסטרוגן לסימפטומים פסיכוטיים.
Kraft - Ebbing (1986)4 היה בין הראשונים שתיאר כיצד נשים מסוימות נהיות פסיכוטיות זמן קצר לפני קבלת הווסת, כלומר כשרמות האסטרוגן הן יחסית נמוכות. 2Krapeline יצר אף קטגוריה אבחונית בשם "menstrual psychosis". 3Kretschmer תיאר מקרים של התפרצות מחלת הסכיזופרניה בעקבות ניתוח הוצאת השחלות, הריון, לידה. 5Bleuler תיאר את התופעה של
late onset schizophrenia כיותר שכיחה בנשים מאשר בגברים וייחס זאת לאובדן פעילות השחלות.
כתוצאה מכך, במהלך השנים התפתחו שתי תיאוריות:
1. לאסטרוגן יש תפקיד הגנתי: קיים קשר בין רמות בדם של אסטרוגן לבין סימפטומים פסיכוטיים. כלומר, נשים מוגנות יותר מהמחלה בין גיל ההתבגרות לתחילת גיל המעבר ובסביבות גיל 45, עם תחילת ירידת האסטרוגן, מבחינים ב-peak שני של תחילת המחלה.
2. נשים עם מחלת הסכיזופרניה סובלות מאי תפקוד כרוני של השחלות וכתוצאה מכך מהפרשה נמוכה של אסטרוגן (Hypoestrogenism).
מציאת רצפטורים לאסטרוגנים במערכת הלימבית חיזקה את ההנחה שלאסטרוגנים יש גם neuromodulating function". כיום ידועה השפעתם הרבה על הדופאמין, נוראדרנלין, סרוטונין ומערכת ה-GABA
(Stahl 2001).
המחזור החודשי וסכיזופרניה - נשים עם מחלת הסכיזופרניה בשלב הפסיכוטי מתאפיינות בשכיחות גבוהה של אי סדירות של מחזור הווסת בליווי רמות דם נמוכות של אסטרוגן ופרוגסטרון ומאחוז גבוה של מחזורים ללא ביוץ. התבוננות קלינית הצביעה על החמרה של סימפטומים פסיכוטיים לפני קבלת הווסת, כלומר כשרמות האסטרוגן היו נמוכות.
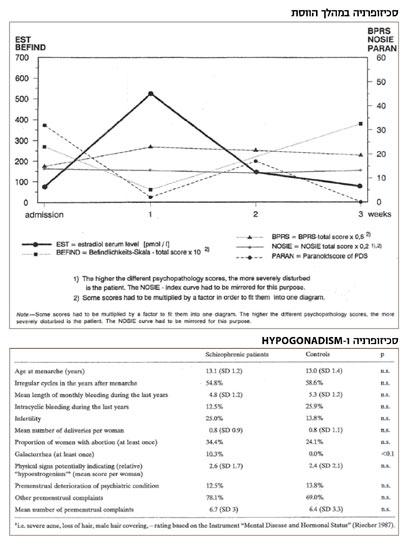
מחקר קליני שנעשה על 32 נשים A.Riecher)1) בבאזל הראה שנשים החולות בסכיזופרניה עם מחזור וסת סדיר התאשפזו יותר בסביבות זמן קבלת הווסת. כלומר, כשרמות האסטרוגן היו נמוכות. הסתכלות על נשים אלו במהלך האשפוז הראתה קשר בין מצבן הנפשי לבין רמות האסטרוגן לאורך החודש: הסימפטומים הפסיכוטיים השתפרו כשרמת האסטרוגן היתה גבוהה יותר ולהפך. אחת ההשערות שהועלו בעקבות כך היא שאסטרוגן יכול לפעול כ-Endogenous Neuroleptic.
גילוי נוסף מעניין הוא שנשים עם מחלת סכיזופרניה בשנות חייהן הפוריות, 40-20, נזקקו למינונים נמוכים יותר של תרופות נוירולפטיות, ביחס לגברים באותו גיל וביחס לנשים מבוגרות יותר Seeman)34).
הריון וסכיזופרניה - במהלך ההריון כשרמות האסטרוגן הן פי 200 יותר מהנורמה, מצבים פסיכוטיים כרוניים נוטים להשתפר (Chang)39. מצד שני, אחת התקופות המסוכנות ביותר ליצירת מצב פסיכוטי בחייה של האישה היא התקופה שלאחר הלידה, תקופת ה-Postpartum, כשהאסטרוגן יורד באופן חד.
מצבים נוספים שקשורים לפסיכוזה בהקשר לירידה ברמות אסטרוגן יכולים להיות: הפלות, הפסקה בנטילת גלולות למניעת הריון, נטילת חומרים כמוclomifene, tamoxifen או תרופות המשפיעות על בלוטת יותרת המוח למניעת הפרשת אסטרוגן Mahe)41).
מנופאוזה וסכיזופרניה - התקופה המעניינת ביותר מבחינת מחלת הסכיזופרניה בנשים היא תקופת גיל המעבר, שבה תפקוד השחלות מסתיים ועימו הפרשת האסטרוגן. הסיכון לחלות במחלת הסכיזופרניה בתקופה זו הוא גדול בעיקר לנשים.
עבודה שנעשתה על 392 נשים, בגילאי 60-40 שאושפזו לראשונה Reicher)37, הראתה שכיחות של מחלת הסכיזופרניה כמעט פי שניים בנשים ביחס לגברים באותם גילאים. אשפוז ראשון בגלל סכיזופרניה לאחר גיל 40 התרחש בעשרה אחוזים מהגברים ואילו בקרב הנשים מדובר היה ב-21 אחוז. בנוסף לכך התגלה נתון מעניין באותה עבודה: בגברים עם מחלת הסכיזופרניה שהחלה לאחר גיל 40, הסימפטומים היו יחסית קלים ומשך האשפוז לא היה ארוך, בעוד שבנשים מעל גיל 40 הסימפטומים היו קשים כמו בחולי סכיזופרניה שחלו בגיל צעיר מאוד ומשך אשפוזם היה לכן גם ארוך. אחד ההסברים האפשריים לכך הוא השפעת האסטרוגן: אפשרי שתהליך תחילת מחלת הסכיזופרניה בקבוצת נשים מסוימות "יתעכב" על ידי הגנת האסטרוגן ועם הכניסה לגיל המעבר, ההגנה יורדת. קבוצת נשים זו מאופיינת לא רק בהתחלה מאוחרת של המחלה אלא גם במהלך קשה של המחלה. תוצאות אלו תאמו עבודות נוספות שהצביעו על החמרה במהלך מחלת הסכיזופרניה בנשים עם כניסתן לגיל המעבר.
תוספת טיפול באסטרוגן
ההנחה שלאסטרוגן תפקיד הגנתי הובילה חוקרים לבדוק את נושא התוספת הטיפולית באסטרוגן לנשים עם סכיזופרניה. Kulkarni (1996, 2001)44,45 וחבריו מצאו שנשים חולות בסכיזופרניה שקיבלו תוספת טיפולית של אסטרדיול (בנוסף לטיפול הנוירולפטי) הראו שיפור מהיר יותר בסימפטומים הפסיכוטיים ביחס לנשים שלא קיבלו. ב-2001, 47Lindamer וחבריו טיפלו בקבוצת נשים חולות סכיזופרניה בגיל המעבר, בתוספת של HRT: 24 נשים קיבלו תוספת HRT לעומת קבוצה דומה של 28 נשים שלא קיבלו. הקבוצה שקיבלה HRT התאפיינה בצריכה של מינון נמוך יותר של תרופות נוירולפטיות וסבלה מעוצמה נמוכה יותר של סימפטומים שליליים.
התפקיד המגן של האסטרוגן הביא לחשיבה נוספת של שימוש באסטרוגן כ-augmentation לטיפול אנטי-פסיכוטי, כפי שמובא בעבודתם של Jeste וחבריו48, אשר טיפלו בנשים לאחר המנופאוזה בתוספת של אסטרוגן לטיפול האנטי-פסיכוטי ודיווחו על תוצאות מעודדות.
שימושים נוספים הקשורים לאסטרוגן (וגם ל-HRT) הם: תכונתו בעזרה להורדת סטרס65,66. סטרס יכול להוות הרבה פעמים טריגר להתחלה של אירוע פסיכוטי ועל כן שימוש באסטרוגן יכול להוות הגנה גם מפני כך. לאסטרוגן יש כנראה גם השפעה חיובית על הקוגניציה67,68 וכידוע, הפרעות קוגניטיביות הן אחת הבעיות המפריעות ביותר בשיקום של חולי סכיזופרניה.
לאסטרוגן השפעה חיובית על האפקט68,70 ועל כן הוא חשוב בעיקר במצבים של דיכאון, אגרסיביות ואובדנות בחולות סכיזופרניה.
Hypogonadism וסכיזופרניה
כבר במאה הקודמת דווח על Hypoestrogenism בנשים עם מחלת הסכיזופרניה. 2Krapeline ו-3Kretschmer, לדוגמה, הבחינו בסימנים של אי תפקוד השחלות וטענו שנשים עם סכיזופרניה סובלות מ-Hypoestrogenism. ב-1930, עבודות שנעשו לגבי רמות האסטרוגן בדם ובשתן אישרו את הנחתם זו. ברוב הנשים שנבדקו נמצאו אכן רמות נמוכות של אסטרוגן בדם.
כל זאת נצפה, כאמור, לפני קיומן של התרופות הנוירולפטיות, כך שלא ניתן לייחס זאת לתופעות לוואי של התרופות. בתקופות מאוחרות יותר התברר ש-FSH ו-LH גם הם היו נמוכים בנשים עם סכיזופרניה ביחס לקבוצת ביקורת. בנוסף, הן סבלו יותר מאי סדירות בווסת וממחזורים רבים ללא ביוץ32,44,52-62.
העבודות הראשונות שנעשו היו ב-1930 אך מפתיע שבמאה הנוכחית נעשו מעט מאוד עבודות בנושא זה. ניתן לציין את עבודתם של Bergeman
(1996, 2001) ואת עבודתו של Huber
(2001).
בעבודה שנעשתה בבית החולים הפסיכיאטרי בבאזל, בראשותה של פרופ' 23Reicher נבדקה קבוצה של 32 נשים עם סכיזופרניה, ביחס ל-29 נשים מקבוצת הביקורת. הנשים עם מחלת הסכיזופרניה התאפיינו ביותר הפרעות באורך המחזור וברמות אסטרוגן ופרוגסטרון נמוכות באופן משמעותי, ביחס לקבוצת הביקורת. ל-56 אחוז מהנשים לא היה ביוץ, בעוד שבקבוצת הביקורת מחזורים ללא ביוץ נצפו ב-19 אחוז (Reicher-Rossler, 1998). בנוסף, היה ברור שההפרעות ההורמונליות אצל הנשים עם מחלת הסכיזופרניה לא היו קשורות לתרופות הנוירולפטיות. לא נמצא שום קשר בין המינון של התרופה לבין רמת האסטרוגן בדם או לסדירות הווסת. השאלה המעניינת הנובעת מממצאים אלה היתה האם hypogonadism ועימו הירידה בהפרשת האסטרוגן הם מצב (פסיכוזה אקוטית) או תכונה (הנטייה לפסיכוזה)? לשם כך נבדקו 44 נשים בגילאי 18-45 שאושפזו לראשונה עם מחלת הסכיזופרניה ו-33 נשים בריאות.
הנשים נשאלו לגבי סימנים של הפרעות וסתיות בעברן לפני תחילת הבעיות הנפשיות (גיל קבלת הווסת, אי סדירות, הפלות, דמומים, שיעור יתר). התוצאות היו מעניינות ביותר, הנשים עם מחלת הסכיזופרניה היו שונות מקבוצת הביקורת: זמן קבלת הווסת היה מאוחר יותר, הן סבלו יותר מנשירת שיער, מדימומים תוך וסתיים, משיעור יתר ומבעיות פוריות. הממצאים הללו מצביעים יותר על כיוון של הפרעה הורמונלית מוקדמת, לפחות בקבוצה מסוימת של נשים עם מחלת הסכיזופרניה.
מסקנות והמלצות
מהן, אם כן המסקנות? ההנחות שבנשים עם מחלת הסכיזופרניה יש חוסר באסטרוגן ושלאסטרוגן יש תפקיד הגנתי מפני המחלה מביאות לחשיבה בהקשר לשימוש באסטרוגן כטיפול מונע, אך עדיין דרוש מחקר רחב ומקיף על מנת ליישם את ההמלצות באופן שוטף.
1. המלצה אחת היא שימוש ב-(HRT (Hormon Replacment Therapy בנשים עם מחלת הסכיזופרניה שהגיעו לתקופת ה-Perimenopause, כתוספת לטיפול בתרופות הנוירולפטיות.
ניתן גם לשקול הורדת מינון הטיפול הנוירולפטי ובכך גם להפחית את תופעות הלוואי. תוספת אסטרוגן לנשים בקבוצה זו מומלצת גם כמניעת אוסטיאופורוזיס, שיפור התפקודים הקוגניטיביים ואולי גם מניעת מחלת האלצהיימר80,81.
קיימת חשיבות רבה להתאמת סוג HRT לגבי קבוצת נשים אלו, היות שלרוב יש תוספת של פרוגסטרון לאסטרוגן וזאת על מנת למנוע סרטן הרחם. תוספת פרוגסטרון בחולות עם סכיזופרניה יכולה להתנגד להשפעה החיובית שתהיה לאסטרוגן מבחינת ההשפעה המנטלית81,84. מובן שיש להביא בחשבון בשימוש ב-HRT גם סיכון של סרטן שד, בעיקר בקבוצת נשים עם גורמי סיכון לכך.
2. אפשרות טיפולית נוספת היא על ידי שימוש ב-SERMs (selective estrogen receptor modulators). לדוגמה, Raloxifen המשפיע בעיקר על העצמות ויש גם מספר דיווחים על השפעתו על רצפטורים במוח83.
אין ספק שיש צורך בהרבה יותר מחקר בכיוון של מציאת טיפולים אסטרוגנים שיחליפו את ה-HRT ויהיו עם פחות תופעות לוואי.
3. בנשים הסובלות מ-Perimenstrual Psychotic Relapse ניתן ליישם שתי שיטות טיפול:
או על ידי שינוי מחזורי של מינון התרופה הנוירולפטית - "cycle-modulated neuroleptic therapy", או שניתן להשתמש בגלולות נגד הריון שנלקחות ללא הפסקה - Monophasic contraceptive pills ובאופן הזה לשמור על רמה קבועה של אסטרוגן (חשוב להימנע מגלולות המכילות פרוגסטרון).
4. היות שיש יותר ויותר דיווחים להפרעה בתפקוד השחלות (Hypogonadism) בנשים עם מחלת הסכיזופרניה, יש צורך בלקיחת אנמנזה מפורטת בקבוצת נשים אלו במטרה לבדוק נושא זה: שאלות לגבי סדירות הווסת, בעיות פוריות, שיעור יתר, הפרשת חלב. יש צורך לבדוק רמות אסטרוגן ופרולקטין במידה שיש הפרעות.
5. Hyperprolactinemia שכיחה בנשים עם מחלת הסכיזופרניה ויכולה להיגרם על ידי המחלה עצמה והסטרס הנלווה, אך גם כמובן על ידי התרופות הנוירולפטיות. כלומר, הטיפול עצמו יכול לגרום לירידה ברמות האסטרוגן שכאמור עלולה להביא להחמרת המחלה. משמעות התהליך היא שנשים עם מחלת סכיזופרניה שמטופלות לאורך שנים בתרופות נוירולפטיות סובלות למעשה מ-iatrogenic early menopause (עם הסיכונים הנוספים הנלווים, כגון: אוסטיאופורוזיס, הפרעות קוגניטיביות ועוד).
חשוב, אם כך, להקפיד אצל נשים להשתמש בתרופות נוירולפטיות שלא משנות (או מעט) את רמות הפרולקטין. תרופות אטיפיות כגון: Clozapine ,Olanzepin, Serdolect. במידה שרמת הפרולקטין הגבוהה אינה תוצאה של שימוש בטיפול בתרופות נוירולפטיות, כדאי להוסיף לטיפול אסטרוגן.
6. השימוש בContraception- חשוב בנשים עם מחלת הסכיזופרניה. התרופות הנוירולפטיות האטיפיות לא מעלות את רמת הפרולקטין, לכן מחזור הווסת ויכולת הפריון שמורים יותר, כך שהסיכון להריון לא מתוכנן עולה. יש להביא בחשבון גם את הסיכון בשימוש בתרופות נוירולפטיות במהלך ההריון, בעיקר אם מדובר בתרופות האטיפיות שלא ידוע מספיק הפוטנציאל הטרטוגני שלהן.
לסיכום, קיימת אפשרות שאסטרוגן יהיה בעתיד תוספת טיפולית לטיפול המקובל בנשים עם מחלת הסכיזופרניה. תחום זה נמצא עדיין בבדיקה ובלימוד, בעיקר האפשרות של הוספת אסטרוגן לנשים צעירות ללא שהוכח בהן חוסר באסטרוגן. קשה שלא להתייחס למחקר הWHI- בשנת 2002, שהתייחס לסיכונים שבנטילת האסטרוגן (כמו מחלות לב, סרטן שד) ועורר בעקבותיו שינויים בהתייחסות הרופאים והנשים לנטילת ה-HRT. אולם, גם מחקר חשוב זה, שעורר בהמשך גל של ביקורת להכללתן של נשים מבוגרות בלבד (ממוצע גיל 63) במחקר, התעלם לחלוטין מהאספקטים הפסיכיאטריים של הנשים שנבדקו והתייחס אך ורק לאספקטים הסומאטיים.
ציפי דולב, פסיכיאטרית, מטפלת בקליניקה פרטית לבריאות האישה |