|
העישון הוא רעה חולה. על כך אין כבר ויכוח בעולם הרפואי ובקרב הציבור הרחב. האם יש לכך ביטוי בהורדת מספר מקרי המוות כתוצאה מעישון? האם המין האנושי התקדם במיגור גורם מחלה מוכח. כן ולא.
לא, כיוון שחלה עלייה במספר מקרי המוות כתוצאה מעישון, מתשעה מיליון מקרי מוות במדינות המתועשות בשנות ה-60 ל-21 מיליון בשנות ה-90 והעולם מתקשה להביא להפחתה משמעותית באחוז המעשנים ברוב מדינות העולם.
כן, כיוון שבשנים האחרונות חלו מספר שינויים משמעותיים: איגום המאמצים למיגור העישון בארגון הבריאות העולמי, שורה של פסקי דין משמעותיים נגד חברות הטבק ברחבי העולם ותחילתה של הפנמה של כל מה שנכתב על הטבק ב-400 השנים האחרונות.
ניתן לסכם את המלחמה למיגור העישון בעולם במשפט מתוך ספרו של פאולר משנת 1842: "במדינה זו, כמו במדינות אחרות, הטבק ניצח והתקווה היחידה למיגורו מהארץ שלנו נמצא בגיוס הכוח של דעה ציבורית נאורה נגדו - כוח אדיר יותר מכוחו של כל עריץ ורודן".
סיגריות הן המוצר החוקי היחידי בעולם שאם משתמשים בו בהתאם להוראות היצרן, הוא יכול להרוג. מדי שנה מתים בישראל כ-10,000 איש כתוצאה מעישון. כיוון שמדובר בהתמכרות קשה, המשלבת התמכרות פיזיולוגית עם התמכרות התנהגותית, האם קיימת אפשרות להשפיע על מעשנים, ובעיקר מעשנים ותיקים וכבדים, בתהליך הגמילה? התשובה היא חיובית ויש מספר סיבות מצוינות מדוע כדאי להשקיע.
מחקרים מראים כי גמילה מעישון משפיעה משמעותית על תוחלת החיים גם בקרב אנשים שכבר חלו במחלות כרוניות. לאחר אירוע לב, הפסקת עישון מפחיתה את התמותה לאחר חמש שנים ב-50 אחוז והשפעת הגמילה גוברת עם השנים. אחוז ההישרדות 13 שנה לאחר אירוע לבבי בקרב נגמלים היה 63 אחוז, לעומת 18 אחוז בקרב אלה שלא נגמלו.
במחקר שנמשך 14 שנה וחקר את השפעת הגמילה בקרב מטופלים עם COPD נמצא כי אחוזי התמותה בקרב הנגמלים פחתו ב-50 אחוז ורמת תפקוד הריאות בקרב הנגמלים הייתה גבוהה פי ארבעה מאשר בקרב אלה שהמשיכו לעשן.
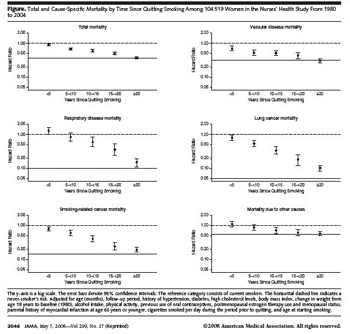
גם באוכלוסיה הבריאה גמילה מעישון בכל גיל משפרת את המצב הבריאותי ואת תוחלת החיים. במאמר שפורסם לאחרונה ממחקר האחיות נמצא כי חמש שנים לאחר הפסקת עישון חלה ירידה משמעותית בתמותה, ו-20 שנה לאחר הגמילה הסיכון לתחלואה יורד לרמת הסיכון של אדם שלא עישן מעולם. במחקר נמצא כי כ-60 אחוז מהתועלת לגבי מחלות רדיוווסקולריות
ו-40 אחוז מהתועלת לגבי מחלות סרברווסקולריות חלה בחמש השנים הראשונות לאחר הגמילה (תרשים מס' 1).
תרשים 1. ירידה בתמותה ממחלות שונות בעקבות גמילה מעישון בקרב נשים5
אחת הסיבות העיקריות לכך שרופאים נמנעים מדיון בנושא גמילה מעישון עם מטופליהם היא שהם אינם מאמינים ביכולתם להשפיע. למעשה, הרופא הוא הגורם בעל ההשפעה המשמעותית ביותר לתהליך הגמילה, גם אם המטופל לא מקבל שום תמיכה נוספת, כגון טיפול תרופתי או טיפול התנהגותי.
אם בעבר תהליך הגמילה נעשה ללא כלים שהוכיחו את עצמם, היום יש פתרונות. בשנות ה-70 של המאה הקודמת שיעורי העישון באוכלוסיות מערביות היו גבוהים הרבה יותר והגיעו ליותר מ-50 אחוז. היום, בעקבות מאמצים משמעותיים מצד מערכות הבריאות ברוב המדינות האלו, כולל ישראל, אחוז המעשנים ירד לפחות מ-25 אחוז. אחת ההשלכות של שינוי זה היא שמעשנים שיכלו להיגמל לבד כבר עשו זאת (או נפטרו בגלל העישון). אנשים שעדיין מעשנים היום, למרות הלחצים והסטיגמות, הם מעשנים שההתמכרות שלהם קשה יותר. במקביל לעלייה באחוז המעשנים בעלי התמכרות קשה יותר, חלה גם עליה בהיצע של תמיכה בתהליך הגמילה. טיפול תרופתי, בעזרת תחליפי ניקוטין ותרופות מרשם13-11, מכפיל בכמה מונים את אחוזי הגמילה. במקביל, כיוון שמדובר בהתמכרות שהיא גם התנהגותית, קיימות הוכחות מדעיות ליעילות של ייעוץ התנהגותי, אם בקבוצה, טלפונית או ברמה הפרטנית.
אחת הנקודות החשובות ביותר שרופא צריך להבין היום היא שעישון הוא לא בחירה. קשה מאוד להיות מעשן כיום, גם בגלל סטיגמות חברתיות וגם בגלל חקיקה ומדיניות כגון עלייה במחיר הסיגריות ואיסור עישון במקומות ציבוריים. פעולות שהן מוצדקות ברמת בריאות הציבור אך הן מאוד מקשות על המעשן. יחד עם הקושי, כל נושא הגמילה מעישון אינו נמצא בינתיים בסל הבריאות ואינו ממומן על ידי המדינה - לא הטיפול התרופתי ולא הטיפול ההתנהגותי. במדינות רבות טיפולים אלה ממומנים על ידי המדינה והדבר הוכח כיעיל ביותר בהפחתת שיעורי העישון באוכלוסיה, בשילוב עם הגבלת עישון במקומות ציבוריים ומיסוי גבוה על מוצרי טבק. מתפקידנו כמטפלים במערכת הבריאות להבין את המעשן, לכוון אותו להחלטה הנכונה ולתמוך בו בתהליך הגמילה. כפי שנאמר: כל המציל נפש אחת בישראל כאילו הציל עולם ומלואו.
חיוני שכל המטופלים שלך יידעו שאתה יודע שהם מעשנים ושלדעתך הם צריכים להיגמל. אמירה ברורה עם נימה אישית היא בעלת כוח משמעותי באינטראקציה עם המטופל. משפט כמו "אני רואה שאתה עדיין מעשן ומאוד חשוב לי שתשקול לנסות להיגמל" הוא כל מה שצריך לומר לעתים כדי לחולל שינוי. בנוסף, חשוב להזכיר את הנושא בכל ביקור במידה שזה מתאים ולנצל הזדמנויות של שינוי במצב הבריאות, כגון אירוע בריאותי חריג, אבחנה חדשה או הריון, על מנת להדגיש את הנושא.
חשוב לבדוק אם המטופל מעוניין להיגמל. במידה שהוא מביע עניין, חשוב להבהיר לו שאתה תומך בו ותסייע לו ככל שניתן. חשוב להיות מעודכן גם בטיפול הכימי וגם בטיפול ההתנהגותי העומד לרשותו ולהציע לו את הטיפול המתאים ביותר.
טיפול כימי
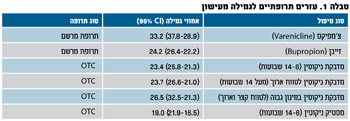
ניתן לחלק את הטיפול הכימי לשני סוגים: תחליפי ניקוטין ותרופות מרשם. תחליפי ניקוטין זמינים בבתי המרקחת בצורות שונות, כגון מדבקות במינונים שונים, מסטיקים ומשאפים. לצידם קיימות שתי תרופות מרשם ייעודיות לגמילה מעישון: זייבן וצ'מפיקס (טבלה מס' 1 מתארת את הטיפול התרופתי הקיים).
בנוסף, חשוב להיות מעודכן לגבי טיפול התנהגותי תומך העומד לרשות המטופל ולהפנותו לטיפול תומך. ברוב קופות החולים, בצה"ל ובמסגרות אחרות קיימת אפשרות להצטרף לקבוצת גמילה מעישון, ו/או לקבל ייעוץ פרטני.
הסיכויים של מעשן להיגמל לבד, ללא תמיכה כלשהי, נעים בין אחוז אחד לשלושה אחוזים בתום שנה. מספר זה מוכפל במידה שרופא מייעץ לו להיגמל ומעודד אותו להתחיל בתהליך (בטבלה מס' 1 מתוארים גם אחוזי ההצלחה של הטיפולים השונים).
טיפול התנהגותי עם או בלי תמיכה תרופתית מגביר משמעותית את הסיכויים להיגמל. בישראל, אחוזי ההצלחה המדווחים על ידי שתי הקופות הגדולות לאחר שנה הם כ-40 אחוז. טיפול התנהגותי פרטני וטיפול טלפוני, הנפוצים ברוב מדינות המערב, מגיעים לאחוזי הצלחה של עד 40 אחוז גם הם. במחקרים שבוצעו בשנים האחרונות נמצא כי שילוב של מספר התערבויות, כגון תרופת מרשם יחד עם תחליפי ניקוטין, או טיפול קבוצתי יחד עם טיפול תרופתי, מגדילים באופן משמעותי את אחוזי הגמילה.
מודלים טיפוליים
קיים מודל שהוכח כיעיל בהתמודדות עם מעשן במרפאה הראשונית: מודל ה-5 A's. המודל מתייחס לחמש פעולות פשוטות שרופא יכול לעשות כדי לקדם גמילה מעישון:
- לשאול (Ask): שאל את המטופל אם הוא מעשן ותעד זאת בתיק הרפואי.
- לייעץ (Advise): אמור אמירה ברורה למטופל, לגבי החשיבות של הפסקת עישון לבריאותו.
- לאמוד (Assess): ברר את מידת המוכנות שלו להתגייס לתהליך של גמילה.
- לסייע (Assist): במידה שהמטופל מעוניין להיגמל, הבע את נכונותך לסייע לו ודבר איתו על הדרכים שבהן הוא יכול להתחיל בתהליך.
- להפנות (Arrange): עזור למטופל להגיע לשירותי התמיכה הקיימים, רשום לו טיפול תרופתי במידה שהדבר מתאים.
לאחרונה פותח מודל פשוט אף יותר, מודל ה-"2 A's+R", שלמעשה מדבר על לשאול, לייעץ ולהפנות. במקומות שבהם קיימים שירותים מתאימים (קבוצות, ייעוץ פרטני או טלפוני) או מרכזים לגמילה מעישון, תהליך זה יעיל מאוד במרפאת הרופא.
אחד המודלים המעשיים ביותר לתהליך של שינוי התנהגות הוא מודל לשינוי התנהגות המבוסס על מעגל שינוי. המודל מתאר חמישה שלבים של מוכנות לשינוי התנהגות: טרום מחשבה, מחשבה, הכנה, פעולה ושימור.
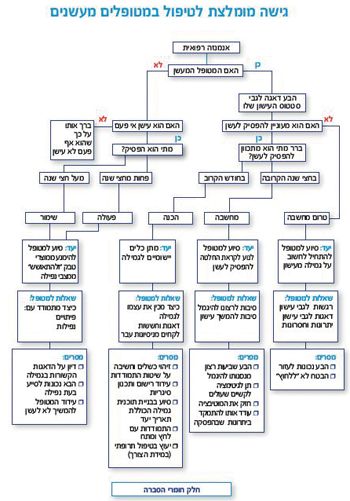
טרום מחשבה מתייחס למצב שבו המטופל אינו חושב לעשות שינוי ואף מתנגד לשינוי ואינו פתוח לייעוץ בנושא. שלב המחשבה הוא מצב שבו מטופל מעוניין לבצע שינוי אך אינו מגובש לגבי התזמון או דרכי השינוי. בשלב ההכנה המטופל קיבל החלטה לבצע שינוי ומחפש דרכים לממש את ההחלטה. בשלב הפעולה הוא נמצא בעיצומו של שינוי בהתנהגותו וזקוק לתמיכה כדי להמשיך במאמץ. בשלב השימור המטופל כבר עשה שינוי, השינוי הפך לחלק מחייו אך עדיין בסכנת נסיגה. חשוב להבין שבכל שלב המטופל יכול לנוע קדימה או אחורה במעגל ואף לחזור לשלב טרום המחשבה משלב השימור או הפעולה. לפיכך, חשוב מאוד להבין את המצב שבו נמצא המטופל ולהתאים את הנאמר לצרכיו בשלב זה. לדוגמה, מטופל בשלב ההכנה לגמילה מעישון אינו זקוק למידע על נזקי העישון אלא זקוק למידע פרקטי על אפשרויות התמיכה העומדות לפניו. לעומת זאת, מטופל בשלב טרום מחשבה אינו קשוב לקיום של תרופות גמילה מעישון אלא זקוק לאמירה לגבי החשיבות של הגמילה לגביו. תהליך ההתנהלות מול מטופלים בכל שלבי המוכנות לשינוי מתואר בתרשים "30 שניות להציל חיים: המדריך המקוצר לרופא לתמיכה במטופלים מעשנים".
ליאורה ולינסקי, מכבי שירותי בריאות ואוניברסיטת תל אביב; חיים פילוסוף, מכבי שירותי בריאות;
ד"ר יוסף עזורי, מכבי שירותי בריאות; ד"ר אנטוני היימן, מכבי שירותי בריאות ואוניברסיטת תל אביב |