|
מיגרנה היא מחלה הידועה מהעת העתיקה ושמה נגזר מיוונית עתיקה, Hemicrania, ובתרגום לאנגלית ולצרפתית, Migraine. המיגרנה מתאפיינת בכאבי ראש אפיזודיים, לרוב חד צדדיים, הנמשכים בין ארבע שעות ל-72 שעות ומלווים בבחילה ו/או בהקאה, או באי סבילות לאור ולרעש. האבחנה עדיין קלינית ואין בידנו סימן ביולוגי אבחנתי.
מאז 1988 מאובחנת המיגרנה לפי הקריטריונים של החברה הבינלאומית לכאבי ראש IHS)). אנו מבחינים בשתי צורות עיקריות: מיגרנה ללא Aura ומיגרנה עם Aura. ה-Aura היא הפרעה נוירולוגית חולפת, המופיעה באופן טיפוסי לפני שלב כאב הראש ונמשכת 30-20 דקות. בתהליך מעורבת לרוב מערכת הראייה והדבר מתבטא בסקוטומות, המיאנופסיה, טשטוש ראייה, הלוצינציות ראייה (אורות בוהקים, קווי זיגזג) ועד לעיוורון מלא. לעתים תתבטא ה-Aura בהמיפרזיס או בהמיהיפואסטזיה או אף באפזיה. כמו כן, תיתכן סחרחורת קשה במידה שקיים קשר לעורק הבזילרי.
פתופיזיולוגיה
המיגרנה היא, ככל הנראה, מחלה מוחית ולא מחלה וסקולרית, כפי שנתפשה עד לשנים האחרונות. ה-Aura נגרמת, ככל הנראה, על ידי ירידה בפעילות אזור מסוים בקליפת המוח, אשר מתקדמת בקצב של 3-2 מ"מ בדקה ומתאימה למה שתואר בחיות ניסיון כ-Spreading depression של קליפת המוח. בתחילת הגל חלה עלייה באספקת הדם האזורית ועלייה בריכוזי האשלגן והגלוטמט ולאחריה ירידה ממושכת יותר בפעילות המוחית, הגורמת לירידה משנית תגובתית באספקת הדם, המתפשטת בעקבות הירידה המטבולית המוחית (Spreading oligemia). כאב הראש מתחיל כבר בשלב הירידה באספקת הדם ועל כן אינו קשור להתרחבות כלי הדם ולעלייה בפרפוזיה, כפי שחשבו בעבר.
השינויים בקורטקס משפיעים, ככל הנראה, על גזע המוח ובעיקר על המערכת הטריגמינו-וסקולרית אשר מעצבבת את כלי הדם המוחיים ובעיקר הדורליים ומכילה נוירונים המפרישים חומרים וזואקטיבים בהם נוירוטרנסמיטורים, כגון: P ,Substace Neurokinin-A ו-CGRP (Calcitonin releated peptide). גירוי הנוירונים הללו גורם להתרחבות כלי הדם הדורליים, לאקסטרבזציה של חלבוני הפלזמה, לאקטיבציה של טסיות הדם ותאי Mast וליצירת תגובה דלקתית עצבית, Neurogenic inflamation. תגובה זו קשורה, כל הנראה, באופן חלקי לכאב והיא גורמת לפעילות חוזרת אפרנטית על גזע המוח ולגירוי מרכזים אוטונומיים האחראים לחלק מהתופעות האוטונומיות במיגרנה (תמונה 1). כל המעגל הזה מוגבר על ידי מעין "גנרטור" שנמצא במוח הביניים (Midbrain).
תמונה 1.
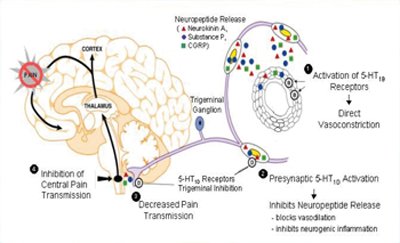
המיגרנה היא מחלה נפוצה ביותר. בארצות הברית מוערכת ההיארעות בכשישה אחוזים בין הגברים ובכ-17 אחוז בנשים. במחקר רחב שנערך בישראל נמצאה היארעות של כ-16 אחוז באוכלוסיה הכללית (עשרה אחוזים בגברים ו-23 אחוז בנשים). עם כל הידע המצטבר קיים עדיין ליקוי משמעותי בטיפול במיגרנה. בארצות הברית למשל, רק שלושה עד חמישה אחוזים נוטלים טיפול מונע, בעוד שלמעשה כ-53 אחוז מחולי המיגרנה עונים לקריטריונים של טיפול מונע ועשויים על כן להפיק תועלת רבה מטיפול כזה. יתרה מכך, לעתים קרובות מיגרנה אינה מאובחנת כראוי ועל כן, כמובן, אינה מטופלת בהתאם.
כמחצית מהמטופלים מפסיקים לחפש עזרה עקב חוסר שביעות רצון מהטיפול וויתור עליו. חולי מיגרנה מדווחים בשכיחות רבה על חוסר שביעות רצון מהטיפול וכתוצאה מכך סובלים מאיכות חיים ירודה, למעשה אחת הירודות ביותר בין הסובלים ממחלות כרוניות.
מיגרנה היא מחלה הטרוגנית משתנה. בהשוואה בין חולים שונים ואף בתקופות שונות באותו אדם קיים שוני בתדירות ההתקף (חלק מהחולים סובל פחות מהתקף אחד לחודש ואצל אחרים תדירות ההתקפים מגיעה לפעם עד פעמיים בשבוע), בעוצמה ובדרגת אי התפקוד. ברוב המקרים הטיפול הוא אישי היות שתגובות החולה המתאים לטיפול לא ניתנות לחיזוי מוקדם.
בבחירת הטיפול יש לבצע הערכה רפואית רחבה ולשתף החולה בהחלטה. יש להביא בחשבון את תדירות ועוצמת ההתקפים, את רמת אי התפקוד, את הסימפטומים הנלווים כגון בחילה והקאה ואת ההיסטוריה הקלינית של החולה לגבי תגובה וסבילות לתרופות ספציפיות. מצבים אחרים, כגון מחלת לב, הריון או יתר לחץ דם בלתי מוסדר, יכולים לצמצם במידה משמעותית את הבחירה הטיפולית.
טיפול בהתקף החריף
לטיפול בהתקף חריף יש מספר מטרות: טיפול בהתקף בצורה מהירה ועקיבה ללא חזרות; החזרת החולה לתפקוד מלא; מזעור הצורך בטיפול תרופתי נוסף ל"הצלת המצב" (Rescue medication); שיפור היכולת לטיפול עצמי והימנעות וצורך במקורות אחרים; התחשבויות בעלויות לעומת אפקטיביות; מזעור תופעות הלוואי.
ניתן לחלק את הטיפול בהתקף החריף לטיפול ספציפי (טריפטנים ולעתים רחוקות ארגוטמינים) ולטיפול בלתי ספציפי (אנלגטיקה ואופיואידים). הטיפול הספציפי יעיל רק במיגרנה ואינו פועל בסוגי כאב אחרים, בעוד התרופות הלא ספציפיות מכוונות כנגד כאב באופן כללי.
קיימות שתי גישות עקרוניות לטיפול החריף:
גישה מדורגת (Step wise) - בשיטה זו מתחילים באנלגטיקה פשוטה. אם הטיפול נכשל, מוסיפים תרופה נוגדת דלקת (NSAID'S). במידה שגם טיפול זה אינו יעיל, עוברים לטריפטן. היתרון בשיטה הוא שלעתים מספיקה תרופה אנלגטית פשוטה. החיסרון בשיטה טמון בכך שתוך כדי הטיפול ההתקף מתקדם וקשה יותר לטפל בו.
גישה מרובדת (Stratified) - בשיטה זו הטיפול נקבע בהתאם לצורכי החולה וזאת בהתאם לעוצמת הכאב ולמידת חוסר התפקוד. ככל שהחולה מוגבל יותר, מתחילים מוקדם יותר בתרופה ספציפית.
הטריפטנים Triptans)) הם קבוצת תרופות חדשה יחסית. אלה הם אגוניסטים ספציפיים של סרוטונין הפועלים על קולטנים מסוג B ו-D בתת קבוצה 1 של סרוטונין 5HT1 B/D)). הקולטנים מסוג B נמצאים על כלי הדם המוחיים, בעיקר הדורליים, ואלה מקבוצת D נמצאים על קצות האקסונים הטריגמינו-וסקולריים וכן על פני גופי הנוירונים בגרעין הטריגמינלי בגזע המוח. הפעולה על קולטני B מונעת התרחבותם של כלי הדם הדורליים והפעלת קולטני D מונעת את הדלקת הנוירוגנית האופיינית להתקף מיגרנה.
בארץ משתמשים בחמישה סוגי טריפטנים (טבלה 1). הראשון שפותח הוא
(Imitrex) Sumatriptan כאשר אחריו בא דור חדש הכולל את Rizatriptan (Rizalt), Zolmitriptan (Zoming) ,Eletriptan (Relert)
ו-(Naratriptan (Naramig .
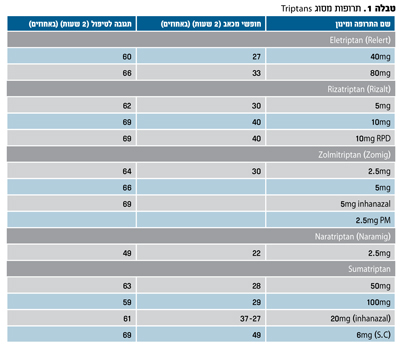
לכל התרופות יש מנגנון פעולה זהה. תופעות הלוואי כוללות בעיקר חולשה, תחושת לחץ ואי נוחות בחזה (Chest Symptoms) שאינם ממקור לבבי, וחזרה של ההתקף בתוך 24 שעות (30 אחוז בערך). קיימים הבדלים באשר למהירות הפעולה, כאשר תרופות הדור החדש חוצות טוב יותר את המחסום בין הדם למוח (BBB). התגובה לתרופות אלו היא אינדיבידואלית ולא ניתן לחזותה מראש. לכן, יש לנסות מספר תרופות עד שמגיעים לזו המראה פעילות טובה עם מינימום תופעות לוואי.
התרופות הן בטוחות ויעילות ולעתים קרובות משנות לחלוטין את איכות החיים של החולים. התוויית הנגד העיקרית היא מחלת העורקים הכליליים. ב-Rizalt יש להוריד המינון בעת נטילת Propranolol. ניתן לתת התרופות גם בשלב ה-Aura, שכן הן אינן משנות את זרימת הדם למוח.
לאחרונה התברר כי מתן מוקדם של טריפטנים מונע הפיכת אלודיניה פריפרית למרכזית ומביא לתגובה מהירה יותר של חופש מכאב ראש ולעתים קרובות מוריד את ההיארעות של חזרת ההתקף.
טיפול מונע
כאמור, להתקף המיגרנוטי מגוון רחב של תדירויות, עוצמות והשפעה על איכות החיים של החולה ועל כן הגישה הטיפולית צריכה לכלול לא רק את האבחנה, הסימפטומים ומחלות נלוות (Comorbidity) אלא גם את צורכי החולה, ציפיותיו ומטרותיו בטיפול. הטיפול המונע במיגרנה הוא מגוון וכולל קבוצות תרופות שונות כגון: חוסמי ביתא, תרופות נוגדות דיכאון, תרופות נוגדות דלקת, תרופות אנטי כפיוניות מודולטוריות ואחרות.
הטיפול המונע נועד להקטין את תדירות ההתקפים, משכם ועוצמתם. הטיפול המונע משפר את התגובה לטיפול בהתקף החריף ועל כן משפר את התפקוד ומקטין את המוגבלות (Disability).
מטרה נוספת של הטיפול המונע היא מניעת הידרדרות במיגרנה והפיכתה מתהליך אפיזודי לכאב כרוני יומיומי. לאחרונה קיימות עדויות ברורות המצביעות על מיגרנה כמחלה מתקדמת כאשר השמנת יתר ותדירות ההתקפים מעל פעם בשבוע מהווים גורמי סיכון מוכחים. המנגנון להידרדרות המחלה אינו חד משמעי, אולם מחקרים מראים הצטברות של ברזל בגזע המח באזור ה-PAG ((Periaquaductal gray. ככל שהמיגרנה נעשית כרונית יותר, עולה כמות הברזל ועל ידי כך מופרע תפקוד ה-PAG ומעבר גירויי הכאב מוקל.
בחירת התרופה נעשית על בסיס סוג כאב הראש וצורתו, יעילות התרופה, תופעות הלוואי, העדפת החולה ומציאות או העדר הפרעות נוספות. מציאות מחלות או מצבים נוספים במקביל הם בעלי חשיבות בבחירת התרופה. לעתים, תרופה אחת מטפלת בשתי בעיות במקביל.
על אף שמבחינת תופעות הלוואי מונוטרפיה היא הצורה המועדפת בטיפול, הרי שבמקרי מיגרנה כרונית, יש יתרון וצורך לעתים קרובות בשילוב תרופתי. תרופות נוגדות דיכאון לעתים קרובות ישולבו עם חוסמי ביתא או חוסמי תעלות סידן. טופמקס או ולפרואט ניתנות לשילוב עם כל התרופות האחרות. עדיין אין מחקרים מבוקרים שיבחנו את השילובים השונים של התרופות.
התרופות שלהן הוכחה מחקרית טובה ליעילותן הן חוסמי ביתא, mitriptyline, Valproate ו-Topamax.
התוויות לטיפול מונע
קיימים כמה מתווים אמריקאיים וצרפתיים לטיפול מונע, כאשר ההתוויות העיקריות כוללות:
א. התקפים תכופים מעל פעם-פעמיים בשבוע.
ב. מיגרנה הפוגעת בתפקוד היומיומי בצורה משמעותית.
ג. שימוש יתר בתרופות לטיפול חריף.
ד. כישלון או תופעות לוואי בלתי נסבלות של תרופות לטיפול בהתקף החריף.
ה. בחירת החולה או מצבים קיצוניים של נזק קבוע לאחר התקף מיגרנה.
המתווה הצרפתי ממליץ על טיפול מונע כאשר החולה נוטל יותר משש-שמונה מנות של טיפול מונע לחודש לתקופה של יותר משלושה חודשים, ללא קשר להשפעת הטיפול.
בחירת התרופות צריכה להתחשב במחלות נוספות או במצבים מקבילים (Co-morbidity) בחולה מסוים ועל בסיס יעילותה. לדוגמה, ניתן לבחור בחוסמי ביתא בחולה הסובל מיתר לחץ דם ואילו כאשר קיימת אפשרות לעלייה במשקל אצל אדם שמן, אפשר להימנע מהם, או כאשר צריך להתחשב בכושר גופני אצל אתלט. תועלת התרופה על כן צריכה להישקל כנגד הסיכונים הכוללים את הסבילות לתרופה ובטיחותה.
כדי למנוע תופעות לוואי קשות מיד בתחילה, מומלץ להתחיל במינון המינימלי ולהעלותו באיטיות. מאידך, אין להסיק מסקנות בתוך זמן קצר ויש לאפשר נטילת התרופה לפחות לשישה-שמונה שבועות. חשוב להסביר זאת לחולה ולבקש שיתוף פעולה. אצל חלק מחולי המיגרנה קיים דיכוי של מערכת ה-P 450 בכבד שנובעת משימוש בתרופות כגון Valproate או Fluoxetine ולכן יש עיכוב בפירוק תרופות אחרות וסיכוי לתופעות לוואי.
מצבי תחלואה שונים שכיחים יותר בחולי מיגרנה (Co-morbidity) והם כוללים: דיכאון ששכיחותו כמעט פי שלושה בחולי מיגרנה בהשוואה לאוכלוסיה כללית, מומים קונגניטליים בלב, בעיקר PFO (Patent foramen ovale) שנמצא בשכיחות גבוהה בעיקר בחולי מיגרנה עם Aura בהשוואה לאוכלוסיה הכללית. לאחרונה דיווחה קבוצת מחקר הולנדית על שכיחות רבה יותר של אוטמים, רובם תת קליניים, במוח, בעיקר בצרבלום. מצבים אחרים המצויים בשכיחות יתר הם: כאבים כרוניים אחרים, בעיקר מוסקולו-סקלטליים כגון כאבי צוואר וכאבי גב תחתון, תופעת רנו, אסתמה ותסמונת המעי הרגיז.
מנגנון הפעולה של תרופות מונעות
רוב התרופות המונעות יועדו לצרכים אחרים. נוגדי הדיכאון גורמים לוויסות כלפי מטה של קולטני סרוטונין וביתא אדרנרגיים. תרופות אנטי כפיוניות מורידות את פעילות הגלוטמט ומעלות פעילות GABA, ובנוסף הן מווסתות פעילות תעלות הנתרן והסידן. מחקרים עכשוויים מראים כי מתן כרוני של תרופות מונעות חוסם את היווצרות ה-Cortical spreading depression העומד ביסוד יצירת התקף המיגרנה. כמו כן, דווח על עיכוב הדלקת הנוירוגנית ועל מניעת ריגוש
(Sensitization) פריפרי ומרכזי.
תרופות בטיפול מונע
חוסמי ביתא (B-blockers) - קבוצת תרופות זאת היא השכיחה ביותר בשימוש למניעת מיגרנה. לתרופות אלה הן אפקטיביות ב-50 אחוז בהורדת תדירות ההתקפים. מתוך קבוצה זו, התרופות הפעילות במיגרנה הן פרופרנולול, מטרופולול, נדולול וטימולול. הבחירה ביניהן אינה מובנית ותלויה בתופעות הלוואי ובסבילות החולים לתרופה. תופעות הלוואי הן בעיקר: עייפות, הפרעות שינה, ביעותי לילה ודיכאון. יש להימנע מלתת תרופות אלו לדיכאונים ולספורטאים עקב ירידה בכושר הגופני. תופעות לוואי פחות שכיחות הן: אין-אונות וירידת לחץ דם אורטוסטטית. קיימת התוויה חיובית באנשים עם יתר לחץ דם ואנגינה. התוויות נגד יחסיות באי ספיקת לב, אסתמה, תופעת רנו וסוכרת תלוית אינסולין.
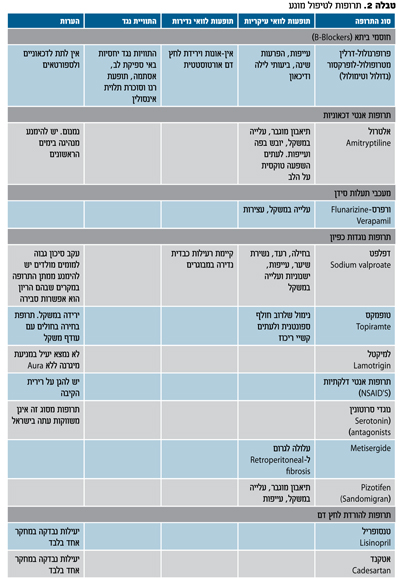
תרופות אנטי דכאוניות - תרופות אלו פועלות במיגרנה ללא קשר ישיר לדיכאון. התרופות בדרך כלל מונעות קליטה חוזרת של סרוטונין או נוראדרנלין ומעכבות קולטני 5HT2.
אלטרול Amitiptyline - השייכת לקבוצת (TC (Tricyclic , היא היחידה שהראתה יעילות במחקרים מבוקרים.
תופעות הלוואי כוללות: תיאבון מוגבר, עלייה במשקל, יובש בפה, עייפות ולעתים השפעה טוקסית על הלב.
לגבי ה-SSRI'S, היעילות במניעת מיגרנה פחות טובה בהשוואה לתרופות טריציקליות. ל-Fluoxitine (פרוזאק) נמצא מחקר חיובי אחד במיגרנה. תרופות נוגדות דיכאון שימושיות במיוחד בחולים הסובלים בנוסף מדיכאון או מחרדה.
מעכבי תעלות סידן (Calcium channel blockeres) - מנגנון הפעולה של תרופות אלו במיגרנה אינו ברור. התרופות הוכנסו כטיפול מונע במיגרנה במחשבה על מניעת היפוקסיה מוחית, מניעת התכווצות שריר חלק בכלי הדם ועיכוב אנזימים תלויי סידן במערכת הפרוסטגלנדינית. ייתכן כי היכולת של מעכבי תעלות הסידן למנוע שחרור סרוטונין פועלת על מניעת יצירת דלקת נוירוגנית או מתערבת במנגנון היווצרות ה-Spreading depression. העובדה כי יחידת האלפא A1 בתעלות הסידן קשורה להיווצרות מיגרנה המיפלגית מגבירה ההתעניינות במנגנון.
מבין כל מעכבי תעלות הסידן היעילה ביותר היא ה-Flunarizine שאינה משווקת בישראל אך נפוצה במערב אירופה. Verapamil נמצא יעיל בשניים מתוך שלושה מחקרים.
תרופות נוגדות כפיון (Anticonvalsant medication) - זוהי הקבוצה המומלצת ביותר שנחקרה במחקרים מבוקרים רבים, כפולי סמיות כנגד פלצבו, שהוכיחו יעילות. בין התרופות הללו נכללות: דפלפט Sodium valproate - במינון 1,500-500 מ"ג בטבליות הרגילות וגם במושהות שחרור. תופעות הלוואי העיקריות הן: בחילה, רעד, נשירת שיער, עייפות, ישנוניות ועלייה במשקל. קיימת רעילות כבדית אולם היא נדירה במבוגרים ולמעשה לאחר בירור תפקודי כבד בסיסיים, אין צורך במעקב. עקב סיכון גבוה למומים מולדים, יש להימנע ממתן התרופה במקרים שבהם הריון היא אפשרות סבירה.
טופמקס Topiramte - תרופה נוגדת כפיון שפותחה למעשה במטרה לבלום יצירת גלוקוז (Glouco-genesis) על ידי יצירת אנלוג ל-ructosediphokinate1-6. מבחינת האפקטיביות, היא דומה ל-Valproate אך ייחודית בכך שהיא גורמת לרוב לירידה במשקל ולא לעלייה במשקל. המינון המועדף הוא 100 מ"ג ליום. תופעות הלוואי הן נימול שלרוב חולף ספונטנית ולעתים קשיי ריכוז. כמה מחקרים מבוקרים חקרו תרופה זו. אחד מהם, כנגד דרלין ופלצבו, הראה יעילות דומה לזו של דרלין במניעת מיגרנה.
למיקטל Lamotrigin - נמצאה יעילה במחקרים פתוחים במניעת מיגרנה עם Aura. לעומת זאת, במחקר מבוקר כפול סמיות, לא נמצאה יעילה במניעת מיגרנה ללא Aura. מנגנון הפעולה הוא כנראה בעיכוב תעלות הנתרן תלויות הוולטג' שגורם לעיכוב שחרור הגלוטמט. ה-Valproate וה-Topiramate שימושיות בחולים הסובלים בנוסף מאפילפסיה ומדיכאון והן מאושרות על ידי ה-FDA לטיפול במיגרנה. בניגוד לחוסמי ביתא, ניתן להשתמש בהן בחולים עם אסתמה, מחלת רנו וסוכרת.
תרופות אנטי דלקתיות (NSAID'S) - בתרופות אלו ניתן להשתמש לרוב כתוספת תרופתית לתרופה מונעת אחרת. יש לברר היסטוריה רפואית של כיב ולעתים קרובות "לכסות" את הקיבה בתרופה מתאימה.
נוגדי סרוטונין (Serotonin antagonists) - תרופות מסוג זה אינן משווקות עתה בישראל. דוגמאות לקבוצה זו הן Metisergide, שעלולה לגרום ל-Retroperitoneal fibrosis או ה-Pizotifen (Sandomigran) ששיווקה בארץ הופסק לפני כמה שנים, ככל הנראה מסיבות כלכליות. אלו הן תרופות יעילות. ה-Pizotifen גורם לתיאבון מוגבר ולעלייה במשקל וכן לעייפות.
תרופות אחרות - שתי תרופות להורדת לחץ דם. האחת Lisinopril (Angiotensinconverting enzyme inhibitor) והשנייה Candesartan (Angiotensin II Receptor blocker), 16 מ"ג, נמצאו יעילות במניעת מיגרנה, כל אחת במחקר אחד מבוקר כנגד פלצבו.
מוצרים טבעיים - מוצרים "טבעיים" משמשים כיום למטרות שונות. במיגרנה נבחן Feverfew שלגביו קיימים מחקרים סותרים. ה-Riboflavin (Vitamin B2) נמצא יעיל במחקר אחד מבוקר כפול סמיות כנגד פלצבו. לאחרונה פורסם מחקר מבוקר כנגד פלצבו המראה יעילות של שורש Petcesities hybridus (Butterbur) במנה של 75 מ"ג פעמיים ביום. כמו כן, מחקר חיובי אחד למנות גבוהות במיוחד של Q10 Coenzyme.
Botulinium toxine - מחקר מבוקר אחד כנגד פלצבו הראה יעילות של הזרקת הרעלן במיגרנה. משום מה, דווקא הקבוצה שקיבלה מינון קטן יותר (V 25) הראתה יעילות גבוהה יותר מאשר הקבוצה שקיבלה מינון גבוה (V 75). מחקרים נוספים עדיין אינם חד משמעיים, אולם מסתמנת מגמה שלילית באשר ליעילות הטיפול במיגרנה. הטיפול יקר, אולם כמעט תמיד משולל תופעות לוואי כלליות ויש על כן לבחור בקפידה את המטופלים.
לסיכום, הטיפול המונע במיגרנה הוא בעל חשיבות רבה, הן לשיפור איכות החיים והן למניעת הידרדרות המיגרנה והפיכתה לצורה כרונית יומיומית. למרות חשיבות זו, רק חמישה אחוזים מכלל חולי המיגרנה מטופלים בטיפול מונע. קיימת על כן חשיבות רבה בזיהוי החולים העשויים להפיק תועלת מטיפול מונע, ולהתאים לכל חולה טיפול פרטני אישי תוך התחשבות בגורמים התואמים והמגבילים ותוך שיתוף החולה עצמו בהחלטות הטיפוליות.
ד"ר אריה קוריצקי, מנהל היחידה לכאבי ראש, סגן מנהל המחלקה הנוירולוגית, בית החולים בילינסון, המרכז הרפואי רבין |