|
בקרת לחץ הדם חשובה לתפקוד תקין של מערכות הגוף השונות. בין אם מדובר בלחץ דם תקין ובין אם מדובר ביתר לחץ דם, בקרה רציפה, גם אם היא תנודתית במידה מסוימת, מונעת עליות וירידות קיצוניות של לחץ דם המקפחות את זילוח הדם לרקמות השונות. בקרה טובה של לחץ הדם מאפשרת למנגנוני האוטורגולציה של האיברים החיוניים לפעול כשורה. אולם, קורה שבקרה זו אינה תקינה והחולה סובל מלחץ דם תנודתי או תנוחתי.
לחץ דם תנודתי מוגדר על פי רוב לאחר ניטור לחץ דם ל-24 שעות. הפרמטר הפשוט והנראה לעין הוא סטיית התקן של קריאת לחץ הדם הסיסטולי והדיאסטולי. במקרים רבים, התבוננות בעקומת לחץ הדם יכולה להצביע על תנודתיות גבוהה. לרוב, קשה לגלות את הגורם הישיר לקפיצה או לנפילה של לחץ דם, ומצב זה קשור לסיבות ללחץ דם שניוני דוגמת כשל הברורפלקס, פאוכרומוציטומה, פסאודו-פאוכרומוציטומה, היפראלדוסטרוניזם, היצרות עורק הכליה או סיבות חיצוניות כמו ארוחה כבדה, מאמץ גופני או סטרס רגשי. מצבים אלה של לחץ דם תנודתי יידונו בסקירה אחרת.
תת לחץ דם תנוחתי
אחד הביטויים הקליניים השכיחים ביותר לכשל של בקרת לחץ הדם הוא תת לחץ דם תנוחתי. תת לחץ תנוחתי מוגדר כנפילה עקבית של לחץ הדם בתגובה ועמידה - 20 ממ"כ סיסטולי ו/או 10 ממ"כ דיאסטולי. מעצם הגדרה זו, אירועי נפילת לחץ דם כמו בזמן אובדן הכרה על רקע ואזו-וגאלי אינם נכללים בתסמונת זו. בחצי אחוז מכלל האשפוזים במחלקות השונות בבתי החולים, תת לחץ הדם תנוחתי תסמיני מהווה חלק מהאבחנות. מתוכם, ב-17 אחוז אבחנה זו היא ראשית.
בגיל המבוגר תופעה זו שכיחה במיוחד ו-12 אחוז מאוכלוסיית הקשישים סובלים מתת לחץ דם תנוחתי. עם הזדקנות האוכלוסיה הופך מצב זה לגורם משמעותי לתחלואה ואף לתמותה בשל התוצאות של תת לחץ הדם תנוחתי.
תת לחץ הדם תנוחתי יכול להיות א-תסמיני או להתייצג במנעד התסמינים שבין חולשה קלה, עבור דרך סחרחורת, טשטוש ראייה ועד אירועי אובדן הכרה. ההשלכות בגיל המבוגר הן עלייה בהיארעות של שברי צוואר ירך וחבלות ראש. יתרה מזאת, אחד המאפיינים הבולטים של תת לחץ דם תנוחתי הוא לחץ הדם הגבוה בשכיבה, והשילוב של ערכי הקיצון של לחץ הדם מגביר את הסיכון לו חשוף החולה והופך את הטיפול למורכב במיוחד.
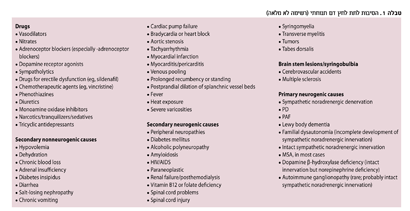
מצבים רבים יכולים לגרום לתופעה. בטבלה מס' 1 מפורטות הסיבות בחלוקה לתרופות, סיבות נאורוגניות משניות, סיבות נאורוגניות ראשוניות וסיבות שאינן נאורגניות. מכאן, שהשלב הראשון והחשוב הוא לזהות את הסיבה לתת לחץ הדם תנוחתי. בתחילת הבירור, חשוב לשלול סיבות הפיכות ושכיחות כמו תת נפח נוזלי הדם, דמם מדרכי העיכול או שימוש בתרופות, בעיקר כאלו שהחולה החל להשתמש בהן לאחרונה. סיבות שניוניות, שאינן הפיכות במרבית המקרים, הן תרופות שלא ניתן לוותר עליהן בשל חיוניותן לחולה, אי ספיקת לב ומחלות כמו סוכרת, אי ספיקת כליות ועמילואידוזיס.
גם לאחר בירור וחיפוש קפדני אחרי הסיבה, כשליש מהחולים נותרים ללא אבחנה. מרבית החולים בקבוצה זו סובלים מתת לחץ הדם תנוחתי נאורוגני מהיותה של מערכת העצבים הסימפתטית הגורם החשוב ביותר במניעה של תופעה זו, ומכאן שתת לחץ דם תנוחתי הוא סימן הכר מובהק לכשל אוטונומי. הערכה אובייקטיבית של המערכת האוטונומית אינה פשוטה כלל ועיקר ונעשית בארץ במספר מצומצם של מרכזים רפואיים.
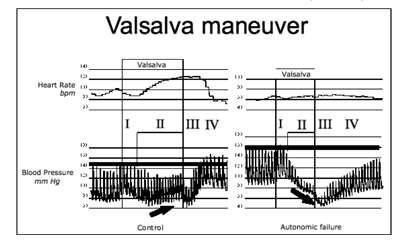
האמצעים העומדים לרשותה של מעבדה אוטונומית קלינית הם היכולת למדוד באופן רצוף ולא פולשני את לחץ הדם, היכולת להעריך את התנגודת הפריפרית והיכולת למדוד נוראדרנלין בפלזמה. בדיקה אוטונומית טיפוסית בודקת את התגובה ההמודינמית לשינויים פיזיולוגיים כמו נשימות עמוקות או ואלזלבה. בנוסף, התגובות ההמודינמיות לשינויי תנוחה נבחנות תוך הערכה כמותית של עליית הנוראדרנלין בפלזמה בתגובה לעמידה, שבאופן טיפוסי עולה כפליים בהשוואה לרמה בשכיבה. תת לחץ דם תנוחתי נאורוגני מראה כי בזמן ואלזלבה, לחץ הדם יורד באופן רצוף בלי עלייה בלחץ הדם לאחר הפסקת הואלזלבה. מובן שבתגובה לעמידה, לא נצפית הואזונסאטריקציה הצפויה, לחץ הדם יורד ורמת הנוראדרנלין עולה במידה מתונה בלבד.
במרכזים המתמחים בהערכה אוטונומית ממשיכים ומבררים את הסיבה לכשל האוטונומי ובהיבט המעשי, את מיקום הפגיעה. יש מחלות כמו פרקינסון או כשל אוטונומי פריפרי טהור (Pure Autonomic Failure), שם הפגיעה היא פוסט-גנגליונית בשונה ממחלות כמו אטרופיה רב מערכתית, או כמו שכונתה בעבר, שיי דרגר, שם הפגיעה היא מרכזית.
ניהול החולה עם תת לחץ דם תנוחתי
לאחר בירור הסיבה צריך לאתר ולטפל בכל אותן (מעט) סיבות הפיכות, בעיקר עדכון הטיפול התרופתי, תיקון נפח נוזלי הגוף ובמידה שמדובר בתופעה שאינה קבועה (ההגדרה מדברת על תופעה קבועה), להסביר לחולה כי בחלוף הסיבה המחמירה - לרוב מחלת חום חריפה - תופעה זו תחלוף.
באלה שהתופעה לא חולפת או הסיבה לא ניתנת לטיפול, עלינו לבצע הערכת סיכון. בגיל המבוגר הסיכון הכרוך בנפילות משניות לתת לחץ דם תנוחתי הוא משמעתי, ולעתים הרבה יותר מלחץ דם גבוה בדרגה 1 או אפילו 2.
גם הגישות המסורתיות של הטיפול ביתר לחץ דם אינן תקפות במצב זה היות שלחץ הדם בשכיבה הוא, כאמור, גבוה ולעיים גבוה במיוחד והפרופיל על פני היממה מתהפך כאשר לחץ הדם הלילי גבוה הרבה יותר מלחץ הדם במשך שעות הערות והפעילות.
בהיבט של תת לחץ דם תנוחתי יש להמליץ על אמצעים לא תרופתיים כמו שתייה מרובה ומזון עתיר מלח. גרביים אלסטיים יעילים גם הם אך בתנאי שהם מגובה הקרסוליים ועד גובה המותניים. הטיפולים התרופתיים כוללים שימוש בתרופות אלפא-סימפטומטיות (מידודרין) ובמינונים עולים. יש להקפיד ולהמליץ על נטילת תרופה זו מוקדם בבוקר, בצהריים ואחרי הצהריים עקב זמן מחצית חיים קצר והרצון להימנע מטיפול מעלה לחץ דם גבוה בשעות השכיבה או הלילה, בהן לחץ הדם גבוה ממילא בחולים אלה.
כאשר הסיבה היא אורוגנית-מרכזית, שימוש ביוהימבין יעיל מאוד. לעתים נדירות, למרות הטיפול המפורט, עדיין יש תסמינים של תת לחץ דם תנוחתי המקשים על איכות החיים של החולה וניתן להוסיף טיפול בפלורינף אך יש לזכור שטיפול זה יעיל רק אם הוא ניתן בתוספת מלח.
לגבי ההיבט של לחץ דם גבוה, תרופות מהקבוצה של חוסמי האנזים המהפך או בולמי הקולטן לאנגיוטנסין 2 נחשבות לבטוחות יחסית ולא גורמות לתת לחץ דם תנוחתי. מומלץ להעדיף את אלו שאינן ארוכות טווח ומומלץ ליטול את התרופות דווקא בערב. ניטור קפדני של החולה, כולל שימוש תכוף במוניטור לחץ דם ל-24 שעות, חשוב, ומעל הכל, שאלון העוקב אחרי תסמיני החולה צריך להיות המדד החשוב והקובע ולא מידת הירידה של לחץ הדם בעמידה.
לסיכום, לחץ הדם, בין אם תנודתי ובין אם תנוחתי, משפיע באופן משמעותי על תחלואה ועל תמותת הסובלים מתופעה זו. בירור יסודי חיוני להבנת התופעה בחולה המסוים. הטיפול מחייב חשיבה וניהול בלתי שגרתיים תוך מעקב קפדני ושימוש מושכל באמצעי הטיפול העומדים לרשותנו. גישה זו מביאה בדרך כלל לשיפור תסמיני ולמניעת הסיבוכים הכרוכים בתופעה זו.
פרופ' יהונתן שרעבי, מנהל המכון ליתר לחץ דם, המרכז הרפואי ע"ש שיבא, תל השומר |