התבגרות האוכלוסיה בחברות מערביות היא תהליך מתמשך ומתגבר מאז סוף שנות ה-50. באירופה, אחוז המבוגרים מעל גיל 65 עלה מ-10.8 אחוזים בסוף שנות ה-50 לכ-22.3 אחוז, והצפי הוא שעד 2025 תהווה האוכלוסיה המבוגרת כ-30.1 מאחוז מתושבי אירופה (50.2 אחוז באירופה המערבית)1.
מגמה דומה קיימת בצפון אמריקה וכמובן גם בישראל. מכאן שהעניין המתעורר בעמוד השדרה המבוגר הוא כורח המציאות, כמו גם רמת הפעילות הגבוהה בקרב האוכלוסיה בגיל השלישי.
בעמוד השדרה, בשונה ממפרקים כגון ברכיים וירכיים, נמצא שינויים שחיקתיים כמעט אצל כל המטופלים מעל גיל 50, כאשר רובם לא מתלוננים על כאבים2. בנוסף, הוכח כי אין כל קשר בין גילו של המטופל וכאבי הגב שמהם הוא סובל לבין ממצאים שחיקתיים המודגמים ב-MRI. יחסי הגומלין בין המבנים הגרמיים, המבנים המפרקים (הדיסק הבין-חולייתי, מפרקי הפאצט), הרקמות הרכות, האלמנטים הנוירולוגיים והפקטור הפסיכוסוציאלי - כולם הופכים את ההתמודדות עם עמוד השדרה בגיל השלישי למורכבת ומאתגרת לכל קלינאי.
מקובל לחשוב כי פציעה בדיסק הבין-חולייתי מתחילה את התהליך השחיקתי ביחידה הספינאלית. בטלר ב-41990 הראה על בסיס סקירות MRI כי שינויים שחיקתיים במפרקים חלו לאחר הדיסק באותו גובה. לעומתו, קרמר ב-52004 הראה כי פיקסציה חיצונית של מפרקי הפאצט בחולדות מעבדה הובילה לשחיקה של הסחוס המפרקי והדיסק בתוך ארבעה שבועות. משמע שהדיסק ומפרקי הפאצט משפיעים זה על זה (תמונה מס' 1).
הדיסק הבין-חולייתי
הדיסק הבין-חולייתי מורכב משלושה גורמים: הנוקליאוס פולפוזיס, האנולוס פיברוזיס וקצות החוליה הסחוסיים ב-end plate. מבחינה היסטולוגית, הדיסק מורכב מתאים המצויים בסביבה חוץ תאית פיברוטית ומהווים כאחוז מנפח הדיסק6. התאים משתנים עם הגיל: בשנים הראשונות עדיין ניתן למצוא תאי נוטוקורד מולטינוקליאוטידים עם ריכוז גבוה של גליקוגן ציטופלזמתי, אך עד סוף העשור הראשון תאים אלה מתחלפים כמעט לחלוטין בתאים פיברובלסטיים וכונדרוציטים.
המטריקס החוץ תאי מורכב בעיקר מקולגן (סוג 1 ו-2 בדיסק צעיר ו-סוג 5 בדיסק שחוק), מסיבי אלסטין, מפרוטאוגליקנים (המהווים חמישה עד עשרה אחוזים מנפח דיסק בריא וכוללים בעיקר אגריקן אך גם ורסיקן, דקורין, ביגליקן, פיברומודולין, ולומיניקן) וממים (90 אחוז בשנת החיים הראשונה ו-74 אחוז בגיל השלישי). מרכיבים נוספים שזוהו בדיסק, כגון גליקופרוטאינים, פיברונקטין וטנסכין, מתפקדים ככל הנראה כ-cell signaling molecules.
האנולוס פיברוזיס מורכב מכ-25 טבעות אשר ברובן אינן שלמות, הטבעות במרכז עבות יותר מאלו בשליש החיצוני וזווית הסיבים גם היא משתנה (23.2 מעלות ורטיקאלית באספקט הקדמי ו-46.6 מעלות באספקט האחורי). ההבדלים בזווית הסיבים, החולשה של ה-PLL (Posterior longitudinal ligament) לעומת ה-ALL ((Anterior longitudinal ligament והעובדה שהטבעות ברובן אינן שלמות באספקט האחורי, גורמים לחולשה של הקיר האחורי של הדיסק ביחס לקיר הקדמי7.
תהליכי שחיקה בדיסק הבין-חולייתי
ירידה באספקת חומרי גלם לתאים מהווה זרז משמעותי לתהליך השחיקה התאית7. עיקר מעבר החומרים לדיסק נעשה בפרפוזיה בתוספת תנועת חומרים דרך ה-end plate, המתאפשרת באמצעות העמסה ביו-מכאנית, ומכאן שהירידה המתמדת בחדירות ה-end plate (בהשפעת גיל, עישון והעמסה מכאנית) מקדמת את השחיקה התאית7. התאים עצמם רגישים גם להעמסה מכאנית המצטברת עם השנים ומכאן שביו-מכאניקה לקויה תורמת לשחיקת הדיסק8.
התפקוד הלקוי של התאים מוביל לאובדן של עד 80 אחוז מהפרוטיאוגליקנים כאשר מולקולות הפרוטיאוגליקנים הגדולות ביותר עוברות פרגמנטציה והיחס האוסמולארי בדיסק משתנה. שינויים ביחס בין כונדרויטין סולפאט וקרטאן סולפט תורמים למגמה זו. תכולת המים בדיסק יורדת בהתמדה (תמונה מס' 2, טבלה מס' 1). תהליכי הבנייה וההרס של המטריקס החוץ תאי בדיסק נשלטים על ידי ה-Matrix Metalloproteinases) MMPs) וה-TIMMPs Tissue) Inhibitor Matrix Metaloproteinases).
ה-MMPs מורכב מארבעה אנזימים פרוטאוליטיים מרכזיים: collagenases, gelatinases stromelysins, membrane type MMPs. בתהליך השחיקה של הדיסק ניתן למצוא רמות גבוהות של כל ארבעת האנזימים בתגובה ללחץ הפיזי המופעל על הדיסק. ה-TIMMPs מאבד מיכולתו לווסת את פעילות האנזימים הללו ועל כן תהליך ההרס הפנימי בדיסק הולך ומתגבר.
אובדן האיזון בין MMPs וה-TIMMPs נגרם עקב פעילות של ציטוקינים פרואינפלמטוריים. בנוסף ל-MMPs פועלים בדיסק השחוק אנזימים שמפרקים חלבונים נוספים כגון aggrecanases ו-cathepsins המובילים אף הם לאובדן פרוטאוגליקנים8. פקטור גדילה דמוי אינסולין וציטוקינים כגון IL6, IL8, IL1, TNFα וכן prosteoglandin E2
ו-- nitric oxide gas כולם נמצאים בריכוזים גבוהים בדיסק השחוק ותורמים להרס הפנימי בדיסק (טבלה מס' 1).
שינויים שחיקתיים והתבגרות של הדיסק מובילים לשינויים דרמטיים בעצבוב ואספקת הדם לדיסק. תהליך השחיקה בדיסק מוביל לחדירת כלי דם דרך הקרעים האנולאריים בתגובה לחומרים אנגיוגנטיים (כגון interlukin 8), מה שמוביל לחדירת תאים אינפלמטוריים ומקרופגיים לדיסק השחוק, שבתורם מקדמים את התהליך השחיקתי על ידי העלאת רמת ה-MMPs (Metallo-proteinaze) בדיסק השחוק (דיאגרמה מס' 2)11.
תהליך דומה מוביל לפרוליפרציה של קצות עצבים נוסיספטוריים למרכז הדיסק השחוק (בהשפעת interlukin 6) והפיכת הדיסק השחוק לגורם אפשרי לכאב גב אקסיאלי (degenerative disc disease או black disc syndrome)12.
התהליך הפתולוגי בדיסק הבין-חולייתי
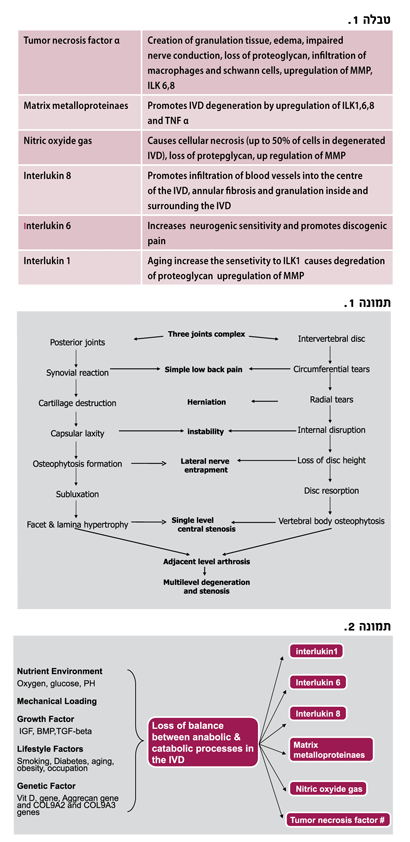
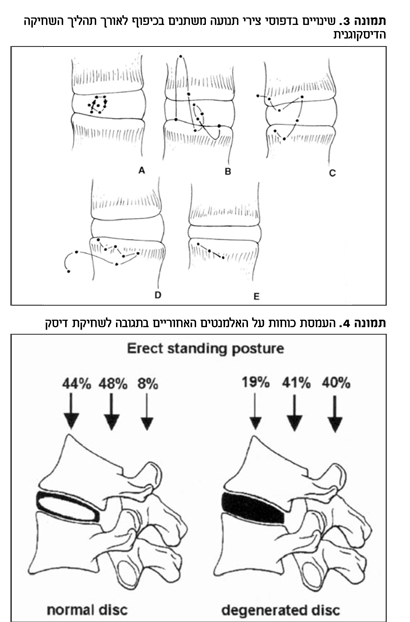
אותם תהליכי שחיקה מיקרוסקופיים מובילים לשינויים מקרוסקופיים כגון איבוד הגבול הברור בין הנוקליאוס והאנולוס פיברוזיס, עלייה בריכוז קולגן בנוקלאוס, קרעים רדיאליים באנולוס, פרוליפרציה של כלי דם לתוך הדיסק, ירידה בנפח וגובה הדיסק8. איבוד התפקוד והמבנה גורם לשינויים בתכונות הויסקואלסטיות והביו-מכאניות של הדיסק. אובדן תפקוד ביו-מכאני וירידה בנפח הדיסק עלולים ליצור בלט דיפוזי (בשונה מבלט פוקאלי או הרניציה) והעמסה ביו-מכאנית לקויה (תמונה מס' 3,4).
ירידה ביכולת בלימת זעזועים וחלוקת מעמסים מובילה להיפר-מוביליות סגמנטאלית בשלב הראשון, להעמסה מוגברת על הקשת האחורית (ארטרוזיס של מפרקי הפאצט, היפרטרופיה של הלמינה ושחיקה של הליגמנטום פלאבום) ולבסוף להיפו-מוביליות ואף לאיחוי טבעי של הסגמנט הספינאלי (המודל הביו-מכאני של קירקלדי וויליס)9. ההגבלה בתנועה מקדמת את התהליך השחיקתי בסגמנטים הספינאליים השכנים (adjacent arthrosis following degenerative fusion)10.
הביטוי הקליני לכך הוא כאבים משתנים הנובעים לעתים מהסגמנט המוגבל בתנועה ולעתים מזה שלידו. הסגמנט הספינאלי המוגבל בתנועה לרוב יגרום לכאב מקומי, אקסיאלי, בעל אופי שחיקתי/ ראומטי ואילו הסגמנט השכן יגרום להתקפים המתאפיינים לרוב בתסמונות רדיקולאריות או סטנוטיות עם אלמנט ברור של hypermobility/ instability. אותם התקפים יכולים להיות תדירים ושונים בתכלית זה מזה ולכן תפקיד הקלינאי לאבחן מהו ה-pain producing structure המעורב בהתקף הנוכחי ובאיזה שלב בספקטרום השחיקתי מצוי הסגמנט הספינאלי.
מפרקי הפאצט
מפרקי הפאצט הם המפרקים הסינוביאליים היחידים בעמוד השדרה. קירקלדי וויליס תארו לראשונה את מבנה שלושת המפרקים, המורכב מהדיסק ומשני מפרקי הפאצט, וכן את יחסי הגומלין הביו-מכאניים ביניהם9. בעמוד שדרה בריא, עיקר המעמסה הקומפרסיבית עוברת לעמודה הקדמית (גופי החוליה והדיסק הבין-חולייתי), מפרקי הפאצט מסייעים בייצוב העמודה האחורית בהעמסה, בכיפוף וביישור ומגבילים את כוחות הרוטציה שמופעלים על הדיסק.
אובדן התפקוד הביו-מכאני של הדיסק ותנועתיות היתר/ חוסר היציבות שנגרמת כתוצאה מכך מובילים להעמסה מוגברת על מפרקי הפאצט. כמו כל מפרק סינוביאלי, ביו-מכאניקה לקויה מובילה לשחיקה של רקמת הסחוס, לקרעים ולסקלרוזציה של הרקמה התתסחוסית (תמונה מס' 5)5.
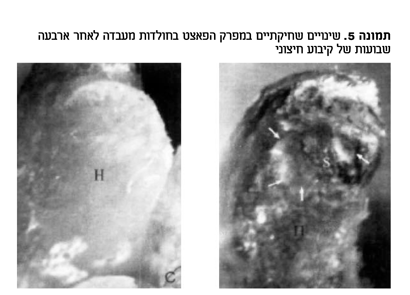
שינויים מבניים אלה מובילים לכאבי גב אקסיאליים אך בנוסף לכך, היפרטרופיה של הפאצט, תת פריקות, אוסטיאופיטים וירידת נפח הדיסק מובילים להיצרות התעלה המרכזית ו/או הלטראלית. חוסר היציבות במבנה שלושת המפרקים מוביל לתסמונות קליניות כגון עקמת מבוגרים ו-degenerative spondylolisthesis9.
רצועות ושרירים
הרצועות הסובבות את עמוד השדרה תורמות ליציבותו הפנימית ומונעות תנועות קיצון בכל כיווני התנועה. בעמוד שדרה צעיר, הרצועות מכילות כ-90 אחוז קולגן ועשרה אחוזים אלסטין, הרכב המאפשר להן להתנגד לכוחות דחיסה ומתיחה. ליגמנטום פלאבום, בשונה משאר הרצועות, מכילה 80 אחוז אלסטין ו-20 אחוז קולגן, מה שמאפשר כיווץ הרצועה תוך כדי כיפוף והתארכות ביישור13. כחלק מתהליך השחיקה, אחוז האלסטין ברצועות התומכות עולה והן נחלשות, מה שמוביל לתנועתיות יתר/ אי יציבות בסגמנט הספינאלי. בליגמנטום פלאבום, התהליך הפוך: קיימת עליה באחוז הקולגן, התעבות וכיפוף של הרצועה בתוך תעלת השדרה, מה שתורם להיצרות התעלה13.
שרירי הגב והאגן מהווים נדבך חשוב ביצירת ושמירת תנועה ויציבות עמוד השדרה. תמיכתם מאזנת ומשנה את המעמסה הסטאטית והדינמית במצבים שונים. זוקפי עמ"ש, שרירי הבטן ומייצבי עמוד השדרה (מולטיפידוס ורוטטוריס) פעילים בזמן עמידה ופעילותם המנוגדת בזמן תנועה מונעת זוויות קיצון. כחלק מתהליך ההתבגרות של עמוד השדרה, ניתן למצוא תהליכים שחיקתיים גם בשרירים. מיופטיה שחיקתית שכזו, גם היא פוגעת באיזון של תנועתיות עמוד השדרה14.
המהלך הקליני
כאמור, דיסקופטיה לומבארית יכולה להתבטא בכל אחת ובשילוב של שלוש תסמונות קליניות שונות ובכללן תסמונת רדיקולארית, תסמונת כאב אקסיאלי (DDD) וכן תסמונת סטנוטית של היצרות תעלה צידית או מרכזית עם אפקט איסכמי לרקמת העצב. פעמים רבות מטופל שמתחיל בתסמונת אחת יעבור לשנייה ואף יציג שילוב של תסמונות. בכל בעיה סטנוטית יתקיים מרכיב דלקתי מסוים ולהפך. חשוב בכל שלב לענות על שאלות כגון מהו המרכיב הדומיננטי (דלקתי מול איסכמי) ומה המצב הביו-מכאני בסגמנט הספינאלי (היפו או היפר-מוביליות) וכמובן, מהם הגורמים המייצרים כאב (עמודה קדמית מול אחורית, מפרקים מול רקמות רכות) וכן, להעריך האם הכאב הוא מכאני, נוירוגני או הקרנה סומטית.
בטבלה מס' 2 מסוכמים קווים מנחים לפרוטוקולים טיפוליים-שיקומיים לשלוש התסמונות המרכזיות.
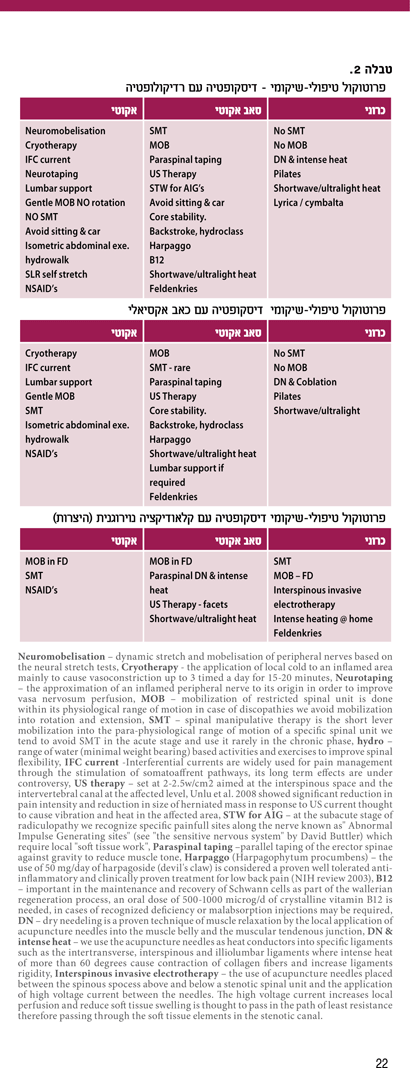
כפי שניתן לראות בפרוטוקול הטיפולי, בידי המטפל השיקומי מגוון רחב של טכניקות טיפוליות כאשר ההערכה הקלינית המתמשכת היא זו שמתווה את החבילה הטיפולית וההמלצות למטופל. בידי המטפל השיקומי קיימות טכניקות להפחתת דלקת מקומית,שיכוך כאב, ניוד עצבים פריפריים, הורדת ה-endoneural fluid pressure והגברת הפרפוזיה לעצב, שיקום תנועה מפרקית, הרפיית שרירים, פסיליטציה ועירור של מייצבי עמוד השדרה, שיפור הפרפוזיה המקומית, הורדת לחץ בתעלת השדרה ובתעלה הצידית, הגבלת התנועה ביחידה ספינאלית ועוד.
האתגר הקליני, אם כך, הוא בהבנה היסודית של התהליכים והשלבים השונים כפי שפורטו לעיל, ובחירת הטכניקות הטיפוליות בכל שלב נתון.
לסיכום, השינויים הביוכימיים, המקרוסקופיים והביו-מכאניים שתוארו לעיל מתרחשים כולם במקביל. כאב והגבלה בתנועה הם הביטוי הקליני של תהליך ההתבגרות של עמוד השדרה ותפקידו של המטפל לזהות את הקשר בין הממצאים הרדיולוגיים לסימנים הקלינים, לנתח את מצבו של המטופל ולמקם אותו לאורך תהליך השחיקה (פציעה, היפר-מוביליות, היפו-מוביליות, adjacent hypermobility, מולטילבל ארטרוזיס, end stage degeneration) ובמהלך התלונה הכרונית לזהות את המעבר בין דומיננטיות דלקתית לאיסכמיה.
גורמים רבים משפיעים על קצב התקדמות התהליך השחיקתי ומקומו בעמוד השדרה. יש עדויות למשמעותן של תזונה נכונה, פעילות גופנית והימנעות מעישון כגורמים קריטיים להאטת התהליך, אך יותר ויותר מחקרים מצביעים על נטייה גנטית כפקטור מכריע.
המטפל השיקומי במאה ה-21 נדרש להתמחות בתחום עמוד השדרה ולפתח מגוון כלים טיפוליים רחב הרבה יותר מהנלמד ברמת ההכשרה הבסיסית. טכניקות ומטפלי נישה ימשיכו להתקיים, אך תגבר הדרישה ל-case managers שיידעו לתת מענה רחב ושלם.
ד"ר גיא אלמוג MSc.DC., מנהל תחום כירופרקטיקה במרפאת שיר"ם, עדי דרור Lic.Acu, מטפלת בכירה במרפאת שיר"ם, המרכז הרפואי אסף הרופא, צריפין