|
תושבי ישראל מקבלים כיסוי בריאותי מקיף, הנתמך בחלקו על ידי מימון ממשלתי. שירותי הבריאות זמינים לכל אזרחי ישראל, אולם לא לכל אלה שאינם תושבים. קהילת העובדים הזרים בישראל היא מגוונת מאוד וכוללת אנשים מאירופה (בעיקר מזרח אירופה), מאפריקה (קניה, ניגריה וגאנה) ומאסיה (תאילנד, הפיליפינים וסין). בשנים האחרונות נוספו לאוכלוסיה זו מהגרים בכוח מסודן ומאריתריאה שחלקם בעלי מעמד פליט או מועמד להכרה כפליט על ידי נציבות האו"'ם לפליטים. המספר הכולל של מהגרים בישראל מוערך בכ-300-200 אלף איש1,2.
מרביתם של מהגרים אלה חסרי אישורי עבודה ואינם מכוסים מבחינה רפואית. יתר על כן, מהגרי עבודה בעלי אישורי עבודה זכאים לכיסוי אך ורק על ידי הביטוח הלאומי ולגבי תאונות בלבד, מה שלא כולל מעקב הריון שגרתי. Cokkinides3 חקרה את הקשר שבין זכאות לביטוח בריאות והליכי הצטרפות ונאותות הטיפול הטרום-לידתי בארצות הברית והסיקה כי מאמצים ומדיניות שיטתיים צריכים לשים דגש על שיפור נוסף בגישה ועל אספקת שירותי בריאות לנשים מעוטות יכולת. Ellencweig ואחרים4 דיווחו כי סוג הביטוח היה הגורם העיקרי בקביעת תדירות הביקורים הטרום-לידתיים בקרב נשים הרות בירושלים. ביטוחים פרטיים זמינים, אולם עקב מחירם, רבים מאלה שאינם תושבים אינם מבוטחים.
מעקב טרום-לידתי שגרתי כולל מספר ביקורי בדיקה, בדיקות סקר, ייעוץ גנטי (במידת הצורך), בדיקות לאיתור תסמונת דאון וסקירות אולטרסאונד. מחקרים קודמים הראו שניטור מוקדם של הריונות בסיכון גבוה ובעקבותיהם מעקב טרום-לידתי שגרתי יכולים למנוע סיבוכים. התמותה הסב-לידתית נמצאה ביחס הפוך למספר הביקורים טרם הלידה5. מהצד השני, מצבים רפואיים לא מאותרים ולא מטופלים יכולים להרע את התוצאות הסב-לידתיות6,7.
בעשור האחרון בדקנו את ההבדלים במדדי תוצאות סב-לידתיות בין נשים ישראליות ומהגרות שאינן תושבות ישראל בבית חולים ליס ליולדות שבו מתרכז חלק ניכר מלידות המהגרים.
מטופלים ושיטות
מחקר תיאורי השוואתי זה כלל 16,733 לידות עוקבות (17,096 ילודים) בבית החולים ליולדות ליס בתל אביב. היולדות סווגו לתושבות ישראל (16,012) וללא-תושבות (721). 15 יולדות שאינן תושבות (14 דיפלומטיות וסטודנטית מחקר אחת), שהוצאות הטיפול בהן כוסו במלואן, הוצאו מהמחקר.
גיל ההריון חושב על ידי אחד מהשניים: אורך קודקוד-עכוז (crown-rump length) כאשר היה זמין או על סמך היום הראשון של תקופת הווסת האחרונה, בהתאמה לנתונים הביומטריים המוקדמים ביותר הזמינים. בהעדר מידע לגבי תקופת הווסת האחרונה או מדדים ביומטריים, נתונים ביומטריים עדכניים שימשו בקירוב גס לגיל ההריון, כפי שנעשה ב-16 מקרים, כולל חמש יולדות שאינן תושבות.
לידות מתחת לשבוע 37 שהושרו בשל הוריה אימהית או עוברית (לדוגמה, האטה בגדילה תוך רחמית, רעלת הריון וכו') הוגדרו כלידות מוקדמות מושרות רפואית.
נבדקו נתונים על היארעות תסמונת שאיפת מקוניום, דלקת מעי נמקית (necrotizing enterocolitis) ודימום מוחי תוך חדרי. רשומות המיילדות הממוחשבות נסקרו על ידינו להשוואת המדדים הבאים של תוצאות סב-לידתיות בין נשים שאינן תושבות וישראליות: סוג הלידה, התפלגות משקלי הלידה וגיל ההריון בלידה, שיעור האשפוז ליחידה לטיפול נמרץ ילודים, שיעור סיבוכי ילוד (תסמונת שאיפת צואת העובר, דלקת מעי נמקית ודימום תוך חדרי), לידות מת ומשך האשפוז האימהי לאחר הניתוח.
תוצאות
במהלך התקופה הנבדקת אירעו 16,733 לידות בבית החולים ליס ליולדות, מתוכן 16,374 של ילוד יחיד, 354 (2.1 אחוזים) של תאומים וחמש (0.03%) של שלישיות, המצטברות לסך של 17,097 ילודים. אוכלוסיית המחקר כלל 16,012 נשים ישראליות בגיל ממוצע של 26.6 ± 2.5 שנים ו-721 נשים לא-תושבות בגיל ממוצע דומה (26.4 ± 2.3 שנים).
שכיחות הריון מרובה עוברים היתה גבוהה במובהק בקרב הנשים הישראליות בהשוואה ללא-תושבות (2.1 לעומת 1.4 אחוז, בהתאמה, עבור לידות תאומים, P<0.05 ו-0.03 לעומת 0 אחוז, בהתאמה, עבור לידות שלישיות, P<0.05). מדד מסת הגוף (Body mass index, BMI) טרם ההריון לא נבדל באופן מובהק (21.6 ± 1.6 ו22.1- ± 2.1 ק"ג למטר בריבוע, P=0.33) בין הקבוצות, כמו גם אחוז הנשים המבכירות (primiparous) (54 אחוז לעומת 55 אחוז). הפריון היה גבוה יותר בקרב הנשים הישראליות בהשוואה ללא-תושבות (1.8 ± 0.9 לעומת 1.3 ± 0.5, P<0.05). ההתפלגות האתנית של הנשים שאינן תושבות כללה 258 (36 אחוז) נשים אפריקאיות, 340 (47 אחוז) אסיאתיות, 80 (11 אחוז) מזרח אירופאיות ו-43 (שישה אחוזים) דרום אמריקאיות.
טבלה מס' 1 משווה מגוון פרמטרים הקשורים ללידה ותוצאות אימהיות בשתי הקבוצות. על אף שגיל ההריון הממוצע בעת הלידה היה דומה, לידות מוקדמות ספונטניות בשבוע ≤ 28 היו שכיחות יותר בקרב הנשים שאינן תושבות בהשוואה לנשים הישראליות (1.3 אחוז לעומת 0.6 אחוז, P<0.001) בדומה ללידות מוקדמות בין שבוע 28 ל-36 (10.1 אחוז לעומת שבע אחוזים, בהתאמה, P<0.05). באופן מעניין, לידות מושרות קודם לשבוע 37 עקב הוריה אימהית או עוברית היו שכיחות יותר בקרב נשים ישראליות (4.6 אחוזים לעומת 1.4 אחוז, P>0.001), בעוד שהריונות עודפים (postdate, >294 ימים) היו שכיחים יותר בקרב הנשים שאינן תושבות (1.4 אחוז לעומת 0.3 אחוז, P<0.001).
שיעור גבוה יותר של נשים ישראליות, בהשוואה לנשים שאינן תושבות, עבר בדיקות סקר טרום לידתיות כגון מדידת שקיפות עורפית ומבחן תגר סוכר. לא נמצאו הבדלים בין הקבוצות בסקירות על-שמע לאיתור מומים.
ההיארעות של סוכרת הריונית בקרב הנשים שאינן תושבות אינה ידועה כיוון שעבור רבות מהן חסרות תוצאות בדיקת הסקר (מבחן תגר סוכר) או תוצאות הבדיקה האבחנתית של סבילות ל-100 מ"ג גלוקוז דרך הפה. אף על פי כן, הנתונים הזמינים הראו כי סוכרת הריונית היתה שכיחה יותר בקרב הנשים שאינן תושבות שלא ביצעו בדיקות תגר לגלוקוז בהשוואה לנשים הישראליות המבוטחות (3.2 אחוזים לעומת 1.9 אחוז, בהתאמה, P<0.01). ילודים במשקל > 4,000 גרם היו שכיחים יותר בקרב אלה של נשים זרות, כאשר מרבית התינוקות המאקרוזומים (94 אחוז) נולדו לאמהות לא-סוכרתיות. לא נמצאו מקרים של מוות תוך רחמי או מום עוברי שיכל להיות מיוחס לסוכרת אימהית, אולם סיבוך זה נדיר למדי והמדגם היה קטן מדי מכדי להסיק מסקנות כלשהן.
על אף תת האיתור של מקרים קלים יותר, רעלת הריון היתה שכיחה יותר בקרב נשים שאינן תושבות (4.9 אחוזים לעומת 3.1 אחוזים, P<0.001). מרבית מקרי רעלת ההריון בקרב הנשים שאינן תושבות אובחנו לראשונה סמוך ללידה (30/35, 86 אחוז), בעוד שרק 49 אחוז ממקרי רעלת ההריון בקרב הנשים הישראליות אובחנו לאחר 37 שבועות הריון (P<0.001).
שיעור הניתוחים הקיסריים היה גבוה יותר בקרב הנשים שאינן תושבות (35 אחוז לעומת 18 אחוז, P<0.001), כאשר השיעור הכולל של ניתוחים קיסריים עמד על 19 אחוז). ההוריות לניתוח קיסרי היו דומות אולם התפלגותן נבדלה בין הקבוצות: עצירת ההרחבה וההתקדמות פורטו במקרים רבים יותר כהוריה העיקרית לניתוח קיסרי בקרב הנשים שאינן תושבות (52 אחוז). אמנם גם בקרב נשים ישראליות עצירת לידה היתה סיבה מובילה לביצוע ניתוח קיסרי אולם במידה פחותה בהרבה (24 אחוז, P<0.001). רק 14 אחוז מהניתוחים הקיסריים בקרב הנשים שאינן תושבות היו אלקטיביים, בהשוואה ל-44 אחוז בקרב הנשים הישראליות (P<0.001).
השהייה האימהית לאחר לידה נרתיקית נמשכה בממוצע 2.2 ו-2.3 ימים עבור נשים ישראליות ושאינן תושבות, בהתאמה, אולם משך האשפוז הממוצע לאחר ניתוח היה ארוך יותר במובהק בקרב הנשים שאינן תושבות (4.8 לעומת 3.6 ימים, בהתאמה, P<0.05).
טבלה מס' 2 מציגה מדדים נבחרים של תוצאות נאונטליות. עבור שתי העוקבות משקל הלידה הממוצע היה דומה, אולם התפלגות משקלי הלידה חשפה פערים משמעותיים בין שתי הקבוצות כיוון שתינוקות מאקרוזומיים כמו אלה במשקל לידה נמוך ונמוך מאוד היו שכיחים יותר בקרב הנשים שאינן תושבות. בקרב הנשים שסבלו מרעלת הריון נמצאו 24 (3.2 אחוזים תינוקות במשקל נמוך לגיל ההריון לעומת 365 (2.2 אחוזים) תינוקות במשקל כזה בקרב הנשים הישראליות שסבלו מרעלת הריון (P<0.05).
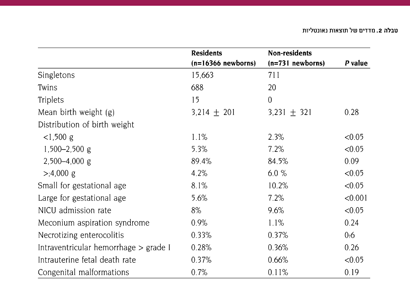
מדד תוצאה משותף לסיבוכי ילוד רבים הוא שיעור האשפוז ליחידה לטיפול נמרץ ילודים, שהיה גבוה יותר במובהק בקרב ילודים של נשים שאינן תושבות (9.6 אחוזים לעומת שמונה אחוזים, P<0.05). לא נמצאו הבדלים בין שתי הקבוצות בהתייחס לשיעור תסמונת שאיפת צואת העובר, דלקת מעי נמקית, דימום תוך חדרי ומומים מולדים. בניגוד לכך, היארעות מוות עוברי תוך רחמי היתה גבוהה יותר במובהק בקרב הנשים שאינן תושבות (6.6/1,000 לעומת 3.7/1,000, P<0.05).
דיון
שיפור בתוצאות הסב-לידתיות משקף קרוב לוודאי שילוב של מגוון השפעות מועילות הקשורות לשירותים מקיפים, כולל תמיכה תזונתית, פסיכוסוציאלית וחינוך לבריאות9-11. התקדמות באיזון הפרעות הקשורות להריון, כגון יתר לחץ דם וסוכרת, ומניעת סיבוכיהן מדגישות עוד יותר את חשיבות הזיהוי המוקדם במזעור ההשלכות הסב-לידתיות השליליות והתחלואה האימהית.
כ-300 אלף עובדים זרים חיים בישראל (חמישה אחוזים מהאוכלוסיה הכללית) ומרביתם זוכים למעקב טרוםלידתי המוגבל ביסודו לבדיקות מעבדה בסיסיות (ספירת דם וסקירת על-שמע סטנדרטית לאיתור מומים). שתי הקבוצות במחקרנו נבדלו בבירור בהיקף המעקב הטרום לידתי, כפי שהודגם בשיעורים נמוכים יותר של ביצוע מדידות שקיפות עורפית, המבחן המשולש לאיתור תסמונת דאון, בדיקות סקר לאיתור סוכרת הריונית ובדיקות סרולוגיות לזיהוי זיהומים הרסניים כגון נגיף הכשל החיסוני האנושי (HIV) ונגיפי דלקת כבד בקרב הנשים שאינן תושבות.
טיפול טרום לידתי גרוע מדווח כגורם סיכון ללידות מוקדמות. במחקר זה מצאנו כי לידות מוקדמות (<36 שבועות הריון) היו שכיחות יותר בקרב נשים שאינן תושבות. Blondel ועמיתים10,11 דיווחו על יחס צולב (odds ratio) של 3.3-5.8 בין נוכחות נמוכה בביקורי מעקב טרום הריון ללידה מוקדמת. אחרים5 מצאו גם כי העדר טיפול טרום לידתי הוא גורם סיכון ללידות מוקדמות. מאידך גיסא, לידות מושרות עקב סיבוך עוברי או אימהי היו שכיחות יותר בקרב הנשים הישראליות, ככל הנראה עקב שיעור גבוה יותר של איתור סיבוכי הריון המצריכים השריית לידה, כגון רעלת הריון או מיעוט מי שפיר.
הריונות עודפים, המוגדרים כהריון הנמשך יותר מ-294 יום, היו שכיחים יותר בקרב הנשים שאינן תושבות, קרוב לוודאי עקב פרוטוקול המעקב ההדוק של הריון בן 280-294 יום, המותחל באופן שגרתי בנשים ישראליות וכולל השראת לידה במקרה הצורך. הריון ממושך נחשב לסיכון גבוה וקשור לשיעור גבוה יותר של שאיפת צואת העובר, מאקרוזומיה, פריעת כתף (shoulder distocia), השראת אוקסיטוצין ולידה בניתוח קיסרי12. עקב המספרים הנמוכים ונדירותם היחסית של סיבוכים אלה, לא ניתן היה לספק תימוכין להגדרתו של הריון עודף כגורם משפיע משמעותי על תחלואה סב-לידתית.
מעקב טרום לידתי הולם יכול לסייע בזיהוי מוקדם של סיבוכי הריון נפוצים כגון סוכרת ויתר לחץ דם הריוניים ולאפשר שימוש בכלים מניעתיים. על אף שבדיקות סקר לאיתור הפרעות אלו בוצעו באופן חלקי בלבד בקרב הנשים שאינן תושבות, שכיחות שני סיבוכים אלה לא רק שהיתה גבוה יותר בקרב נשים אלה אלא גם זיהויים נעשה לרוב בשלב מאוחר, דבר שיכול להיות הרסני. מרבית הנשים הזרות הסובלות מרעלת הריון אובחנו קרוב למועד, קרוב לוודאי זמן ניכר לאחר שהמחלה גרמה להשפעות המערכתיות המזיקות שגרמו להן לבקש ייעוץ רפואי על אף מגבלותיהן הכספיות. בניגוד לכך, רעלת הריון בקרב מרבית הנשים הישראליות אותרה במהלך בדיקות מעקב שגרתיות בעת שהנשים היו עדיין א-תסמיניות.
שיעור הניתוחים הקיסריים בקרב הנשים שאינן תושבות היה כפול מזה שבישראליות. ההוריה השכיחה ביותר (52 אחוז) לניתוח קיסרי בקרב הנשים שאינן תושבות היתה עצירת לידה, כפי שהוגדרה על הקריטריונים של Friedman 13 המבוססים על ניתוח סטטיסטי של התקדמות לידה בקרב נשים אמריקאיות לבנות. Caldwell ושות'14 סיווגו את אנטומיית האגן בהתאם לצורתו והצביעו על החשיבות של אתניות בשכיחות הסוגים השונים. השיעור הגבוה יותר של ניתוחים קיסריים בקרב נשים שאינן תושבות (כולל נשים אסיאתיות ואפריקאיות) יכול לנבוע משימוש לא הולם בהגדרות ללידה מוארכת באוכלוסייות אלו, המובילה לניתוחים לא נחוצים, ללידה המתקדמת בקצב נורמלי עבור יולדת פרטנית זו. אחרים מסבירים את השיעור הגבוה יותר של ניתוחים קיסריים על ידי השפעות אבהיות המביאות לעוברים גדולים יותר15.
ריבוי הלידות הניתוחיות הדחופות בהשוואה לניתוחים מתוכננים בקרב נשים שאינן תושבות יכול להיות מוסבר על ידי העדר מעקב טרום לידתי ובעקבות כך מספר קטן יותר של ניתוחים מתוכננים עקב פריעה משוערת (לדוגמה, מצג עכוז לא מאובחן, חוסר התאמה אגנית-ראשית לא צפויה). סיבוכים חריפים, כגון רעלת הריון חמורה, היו גם הם שכיחים יותר בקרב נשים שאינן תושבות, מה שתרם גם כן לשיעור הגבוה של ניתוחים קיסריים דחופים.
משך האשפוז לאחר הניתוח משקף את שיעור סיבוכים הגבוה יותר לאחר ניתוחים קיסריים דחופים בהשוואה לניתוחים מתוכננים ומדגיש את הצורך למזער את מספר הניתוחים הקיסריים הלא מתוכננים בעזרת איתור מוקדם של מועמדות ללידה ניתוחית. בנוסף, שהייה ממושכת יותר בבית החולים מהווה נטל כלכלי כבד הן על האישה והן על המוסדות המטפלים.
ממצאי המחקר בנוגע לשכיחות הגבוה יותר של מאקרוזומיה (>4,000 גרם) ומשקל לידה נמוך מאוד בקרב נשים שאינן תושבות תואמים לפרסומים קודמים5,16. משקלי לידה קיצוניים יכולים לנבוע מצבירת משקל לא מספקת או עודפת עקב העדר הדרכה תזונתית טרום לידתית או מהפרעות אימהיות לא מאוזנות כגון סוכרת, יתר לחץ דם ומחלות כרוניות. בקבוצת הנשים שאינן תושבות נמצאו 35 נשים שסבלו מרעלת הריון, כאשר 24 מתוך 36 היילודים שלהן היו קטנים לגיל ההריון. ילודים במשקל נמוך לגיל הריון אלה היוו 3.2 אחוזים מסך היילודים לנשים שאינן תושבות. בניגוד לכך, 496 נשים ישראליות שסבלו מרעלת הריון ילדו 501 ילודים, מתוכם 365 היו קטנים לגיל ההריון והיוו 2.2 אחוזים מסך היילודים בקבוצה זו. הבדלים אלה מציעים כי השכיחות הגבוה יותר של ילודים קטנים לגיל ההריון בקרב היילודים לנשים שאינן תושבות נובעת לפחות בחלקה משכיחות גבוה יותר של רעלת הריון, הקשורה למשקל לידה נמוך.
סיבוכי ילוד כגון תסמונת שאיפת צואת הילוד, דלקת מעי נמקית ודימום תוך חדרי לא היו שכיחים יותר במובהק בקרב נשים שאינן תושבות, על אף שמחקרים קודמים דיווחו על תחלואת ילודים גדולה יותר עם שהייה ארוכה יותר ביחידה לטיפול נמרץ ילודים וציון אפגר נמוך יותר בקרב תינוקות של אמהות עם מעקב וטיפול טרום לידתי ירודים17. על אף שפגות היתה שכיחה יותר בקרב הילודים בקבוצת הלא-תושבות, המספרים נמוכים מדי למציאת הבדלים מובהקים סטטיסטית בשיעור סיבוכי פגות בין הקבוצות.
שיעור הקבלה ליחידה לטיפול נמרץ ילודים הוא מדד המושפע על ידיה מגוון אינדקסים של תוצאות סב לידתיות, כולל גיל ההריון בלידה, משקל הלידה, המצב הרפואי והתזונתי האימהי, שיעור הניתוחים הקיסריים ואירועים תוך לידתיים. במחקרנו, שיעור זה נמצא גבוה יותר בקרב היילודים שנולדו לאמהות שאינן תושבות, ממצא העולה בקנה אחד עם אלה ממחקרים קודמים18 ומדגיש את תפקידם של מעקב וטיפול טרום לידתיים כאמצעי מרכזי במניעת תחלואת ילודים. השיעור הגבוה יותר של קבלות ליחידה לטיפול נמרץ ילודים והשהייה הממושכת יותר בקרב תינוקות של נשים שאינן תושבות ביחידה זו מעלים באופן משמעותי את ההוצאה, המכוסה לרוב על ידי משאבי בית החולים.
צמצום התמותה הסב לידתית היא מטרה מרכזית של המעקב והטיפול הטרום לידתיים. מספר מחקרים הראו כי תמותה סב לידתית שכיחה יותר במובהק בקרב נשים הזוכות למעקב ולטיפול טרום לידתיים ירודים16,19. שיעור תמותת העובר התוך רחמית היה גבוה יותר במובהק בקרב נשים שאינן תושבות (6.6/1,000 לעומת 3.7/1,000, P<0.05) ויכול להיות מוסבר במידה ניכרת על ידי מעקב וטיפול טרום לידתיים ירודים, אם כי ייתכנו בהחלט גורמים תורמים אחרים כגון מצב סוציואקונומי ותזונה.
למחקר זה מספר מגבלות, אחת מהן היא השונות הגדולה של אוכלוסיית המחקר. עוקבת הנשים שאינן תושבות כללה נשים מאסיה, מאפריקה ומאירופה, בעלות מבנה עצמות, הרגלי תזונה והתפלגות משקלי לידה שונים. גורמים אלה מלווים בגורמי סיכון וסביר להניח שגם הגדרות שונות לפריעה, מאקרוזומיה והגבלת גדילה. בנוסף, אנו מודעים להטיית בחירה אפשרית בעקבותיה נשים שאינן תושבות החוות הריון ללא סיבוכים מעדיפות ללדת במתקנים מחוץ למערכת הבריאות הישראלית הציבורית, בעוד שנשים שאינן תושבות הסובלות מסיבוכי הריון מופנות לבית החולים הקרוב ביותר. בנוסף, אוכלוסיות הנשים הישראליות ושאינן תושבות נבדלות לא רק בהיקף המעקב והטיפול הטרום לידתיים אלא גם במצב התזונתי והסוציואקונומי, אשר לכל אחד מהם האפשרות להשפיע על תוצאה סב-לידתית5.
לבסוף, נתונים לגבי מעקב הריון שגרתי לא היו זמינים עבור נשים רבות שאינן תושבות ולכן הוגבלה יכולתנו להשוות באופן מקיף בין שתי העוקבות. סביר להניח כי שכיחות סיבוכי הריון שונים, כגון סוכרת הריונית, היתה נבדלת במידה מסוימת אם כל הנשים היו נבדקות. בנוסף, אנו מודעים להטיה היכולה להיגרם מבדיקת קבוצת סיכון גבוה ייחודית של נשים שאינן תושבות.
בשנתיים האחרונות אנו עדים לשינוי במרקם הנשים המהגרות הבאות ללדת במוסדינו. חלקן היחסי של נשים ממוצא אסיאתי (בעיקר פיליפינים) נשאר דומה אך מספרן של הנשים שמקורן בארצות אפריקה כגון גאנה וניגריה נמצא בירידה, כפי הנראה בשל מאמצים של הממשלה להצר את צעדיהם ולהקשות על מהגרי עבודה בלתי חוקיים. מצד שני יש עליה מתמדת במספרן של היולדות שמקורן בסודן (בעיקר חבל דרפור) ואריתריאה. אוכלוסיה זו מהווה אתגר שונה וחדש בשל אופיין היחודי. חלק גדול מהם עברו חויות קשות בדרכם לישראל החל בפציעות ירי ועד אונס ושוד. מעמדם החוקי לא תמיד ברור ולכן לעיתים אינם יכולים להתפרנס למחייתם, חלקם במעמד של המתנה להכרה כפליט על ידי נציבות האו"ם לפליטים וחלקם במעמד של שוהים לא חוקיים.
מצב בריאותם הכללי ירוד בהשוואה למהגרים אחרים ולרבים מהם אין תמיכה משפחתית או חברתית. רובם הגדול אינו עובד ומעמדם לא מוסדר. הסיבוכים הרפואיים והמיילדותיים מופיעים בקבוצה זו בשכיחות גבוהה יותר. חלק ניכר מהן מגיעות לראשונה בהריון לטיפול רפואי תוך כדי לידה פעילה וללא כל תיעוד או מעקב הריון. אין ספק שמצב זה מביא גם הוא בסופו של דבר לתוצאים מיילדותיים נמוכים יותר להם השפעה ארוכת טווח על הילודים ואימותיהן.
לאור ממצאי מחקר זה, אנו מציעים לרשויות הבריאות הישראליות להעריך את יחס העלות-תועלת של סבסוד חבילת טיפול רפואי לנשים שאינן תושבות במטרה לשפר את המעקב הטרום לידתי ולצמצם את התחלואה לתינוקות ולאמהות.
ד"ר אריאל מני, מומחה במיילדות, גינקולוגיה ובעיות פריון, מנהל חדרי הלידה ומיון בבית החולים ליס, המרכז הרפואי תל אביב ע"ש סוראסקי. ד"ר שרון מסלוביץ, מומחה במיילדות, גינקולוגיה ובעיות פריון, מנהל מיון בבית החולים ליס, המרכז הרפואי ע'ש סוראסקי |