במקצוע הרפואה ניתן למצוא לא אחת שימוש בתרופות שלא למטרה העיקרית לה הן נועדו. דוגמה שכיחה בפסיכיאטריה היא השימוש הנרחב בתרופות אנטי-אפילפטיות כמייצבות מצב רוח בחולים ביפולריים. דוגמה נוספת היא תרופות מקבוצת ה-SSRI/SNRI שנועדו לטיפול בדיכאון ובחרדה אך נעשה בהן שימוש לטיפול בתסמיני גיל המעבר בנשים ובשינויים הורמונליים בתקופה הטרום וסתית בנשים.
התקופה הטרום וסתית (PMS/PMDD)
כ-75 אחוז מהנשים סובלות מתסמונת קדם וסתית מספר ימים לפני הופעת המחזור החודשי וכחמישה אחוזים מהנשים סובלות מתסמונת קשה יותר (PMDD) כשבועיים לאחר המחזור (לאחר הביוץ). תסמונת זו, המתבטאת בעיקר בדיכאון, בקושי בתפקוד ומלווה בסימפטומים הגופניים האופייניים ל-PMS (כאבי ראש, נפיחות, גודש בשדיים, צורך בפחמימות), נחקרה רבות בשנים האחרונות.
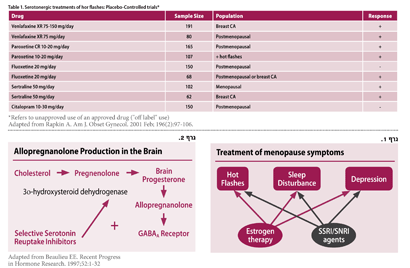
שימוש בתרופות מקבוצת ה-SSRI בלבד הוכח כיעיל לטיפול בתופעות PMDD, בנטילתן החל משלב הביוץ עד קבלת הווסת ו/או עם תחילת הסימפטומים. המינון לטיפול בתופעות אלו הוא לרוב מינון קטן יותר מהמינון הנחוץ לטיפול בדיכאון ו/או חרדה, כגון: 5 מ"ג ל-cipralex, 10 מ"ג ל-prosak. זמן ההשפעה הוא מהיר, בתוך כמה שעות עד יממה. כידוע, זמן השפעת תרופות אלו בטיפול בדיכאון וחרדה הוא שלושה-ארבעה שבועות, ולכן נשאלת השאלה כיצד תרופות אלו משפיעות במהירות בטיפול בתופעות PMDD? מנגנון הפעולה של התרופות מקבוצת ה-SSRI, המשפיע על עלייה בייצור alopregnanolone וכן על GABA receptor (גרף מס' 2), מסביר באופן חלקי את התופעה.
תקופת גיל המעבר (Perimenopause/Menopause)
סימפטומים פיזיים (גלי חום, הזעה, יובש בנרתיק) ונפשיים (דיכאון, עצבנות, הפרעות בריכוז, בכי בלתי נשלט, הפרעות שינה) אופייניים לתקופת גיל המעבר בנשים בשל השינויים ההורמונליים. כ-80 אחוז מהנשים סובלות מגלי חום
(hot flushes), כ-40 אחוז סובלות מהפרעות שינה וכ-35 אחוז מדיכאון. הטיפול ב-HRT מומלץ לכל אחת מהתופעות הללו (שלרוב גם קשורות זו לזו), אך גם טיפול בתרופות נוגדות דיכאון מקבוצת ה-SSRI/SNRI עשוי להיות יעיל לכל אחת מהתופעות (גרף מס' 1).
Loprinzi וחב' פרסמו ב-Lancet בשנת 2000 את עבודתם שבדקה השפעה של Venlafaxine על קבוצת נשים שעברו סרטן שד וסבלו גם מדיכאון. למרבה הפלא, Venlafaxine הראתה יעילות בטיפול לא רק בדיכאון אלא גם בגלי חום, עם ירידה של כ-60 אחוז בתופעה, זאת לעומת ירידה של עד כ-100 אחוז בטיפול בHRT-. מאז ועד היום נעשו עבודות שונות שהראו יעילות בטיפול בתרופות נוגדות דיכאון לגלי החום ולהפרעות שינה, שלרוב היו קשורות לגלי החום (טבלה מס' 1).
newer antidepressants for hot flashes-should their efficacy still be up for debate? הוא מאמר עדכני שהתפרסם בנושא ב-Menopause על ידי Loprinzki וחב' בפברואר 2009. במאמרו מפרסם המחבר עבודות אחרונות שנעשו על מספר תרופות נוגדות דיכאון ומדווח על יעילותן בטיפול בגלי חום: Venlafaxine הראתה יעילות רבה בשיעור של 51 אחוז בירידה של גלי חום בשלושה חודשים ביחס ל-15 אחוז בקבוצת הפלצבו. Desvenlafaxine הראתה יעילות דומה מאוד ל-Venlafaxine בהורדת גלי חום. Citalopram ,Fluoxetine יעילות פחות מ-Venlafaxine. Sertaline ,Buproprion ,Desimipramine לא הראו כלל יעילות לגלי חום. אין ספק שיעילות תרופות נוגדות דיכאון לטיפול בגלי חום אינה זהה לזו של טיפול בהורמונים, שיכולים להפחית את נוכחות גלי החום עד כ-90-80 אחוז, לעומת הפחתת של 60-50 אחוז של התרופות נוגדות דיכאון שהוזכרו.
היות שנשים בגיל המעבר סובלות בשכיחות גבוהה (כ-35 אחוז) גם מדיכאון, השימוש בתרופות נוגדות דיכאון לטיפול בגלי חום משיג מטרה כפולה. עם הגיל, אין שינוי ביעילות Venlafaxine בעוד ש-SSRI נמצאו פחות יעילים מעל גיל 50. כמו כן, אין השפעה על מיניות ומשקל, נושא משמעותי מאוד בכל קבוצת גיל בנשים ובעיקר בנשים בגיל המעבר, כאשר החשק המיני יורד (עם ירידת האסטרוגן) וקיימת נטייה לעלייה במשקל.
סרטן השד, טמוקסיפן ו-SSRI/SNRI
סרטן השד הוא אחד מסוגי הסרטן השכיחים ביותר בנשים והערכה היא כי קרוב ל-1.5 מיליון מקרים חדשים יאובחנו במהלך שנת 2010. קבוצת הנשים המטופלת בעיקר ב-SSRI/SNRI ולא בהורמונים לעזרה בגלי חום היא נשים הסובלות מסרטן שד או בסיכון לסרטן שד.
מאמר שפורסם בתחילת השנה ב-Brithish Medical Journal נושא את הכותרת הבאה:
SSRI/ SNRI and breast cancer mortality in women receiving Tamoxifen
מה אנו יודעים על שילוב של טמוקסיפן ו-SSRI/SNRI? טמוקסיפן היא תרופה ותיקה ממשפחת ה-SERM - Selective Estrogen Receptor Modulator,
הניתנת למניעת סרטן השד בנשים עם סרטן בשלבים ראשונים ועם רצפטורים חיוביים לאסטרוגן. הטמוקסיפן מורידה את הסיכון לחזרת מחלת הסרטן בכמחצית ואת הסיכון לתמותה בכשליש. הטמוקסיפן מתפרקת על ידי אנזימי הכבד (hepatic cytocrom p450 system) ל-endoxifen
ול4--hydroxytamoxifen.
האנדוקסיפן נחשב למרכיב החשוב יותר, היות שריכוזו בדם הוא גבוה יותר בהרבה מה-4-hydroxytamoxifen. הפיכת טמוקסיפן לאנדוקסיפן נעשית בעיקר על ידי 2D6 cytochrom P450 isoenzym (CYP2D6). תרופות המונעות פעילות CYP2D6 ימנעו את יצירת האנדוקסיפן, בעיקר אם הן ניתנות לטווח ארוך, ובכך מעלות את הסיכון לחזרה של סרטן השד.
עד כ-25 אחוז מנשים עם סרטן שד סובלות מהפרעות דכאוניות. התרופות מסוג SSRI/SNRI הן בשימוש נרחב לטיפול בדיכאון, בנשים הנוטלות גם טמוקסיפן ובנוסף, בשימוש לטיפול בגלי חום (עקב המלצה לא להשתמש בהורמונים חלופיים). הSSRI-/SNRI ידועות כתרופות המונעות פעילות CYP2D6 בדרגות שונות. לדוגמה, Paroxetine ידועה כבעלת השפעה חזקה במניעת פעילות CYP2D6 והיא ה-SSRI היחידה שגורמת לאי פעילות מוחלטת של האנזים, עד ליצירתו המחודשת של ה-CYP2D6.
עבודה שפורסמה בפברואר 2010 ב-Brithish Medical Journal בדקה את דרגות הפעילות המניעתית של קבוצת ה-SSRI/SNRI על האנזים CYP2D6 וכתוצאה מכך גם את הסיכון לחזרת סרטן השד, ביחס לשילוב של טמוקסיפן עם כל אחת מהתרופות נוגדות הדיכאון (גרף מס' 3). המחקר מצביע על כך שהסיכון הנמוך ביותר לחזרה של סרטן השד היה בנשים שהשתמשו במהלך הטיפול בטמוקסיפן וב-Venlafaxine, שהיה בעל ההשפעה הנמוכה ביותר על ה-CYP2D6. תוצאה זו מעודדת היות שה-Venlafaxine נמצא בשימוש נרחב בטיפול בנשים הלוקות בסרטן השד, הן לטיפול בגלי חום והן לטיפול בדיכאון. מסקנת החוקרים היתה כי בחירת סוג התרופה נוגדת דיכאון בנשים המקבלות טיפול בטמוקסיפן לסרטן השד יכולה להשפיע באופן משמעותי על תוחלת החיים של החולות.

לסיכום, תופעות קדם וסתיות ובעיקר PMDD, דיכאון בגיל המעבר וגלי חום, קשורות במידה רבה לשינויים הורמונליים ולפוריות. בתקופות אלו בחיי האישה, המתאפיינת בשינויים בהפרשת ההורמונים (אסטרוגן ופרוגסטרון) על ידי השחלות, לצד שינויים ברמות הסרוטונין, הדופאמין והנוראדרנלין במוח, שימוש בתרופות ה-SSRI/SNR נמצא יעיל ולא רק לדיכאון.
ד''ר ציפי דולב, פסיכיאטרית, מומחית לבריאות האישה