|
אבנים בדרכי השתן היא הפרעה אורולוגית שכיחה הגורמת לתחלואה רחבה. אבני כליה ושופכן, גדולות ככל שיהיו, מטופלות היום בשיטות זעיר פולשניות, החל מריסוק חוץ גופי ועד לפרוצדורות אנדואורולוגיות מגוונות, תוך הקטנה משמעותית של מספר ימי האשפוז, התחלואה והסיבוכים הקשורים לאבנים בדרכי השתן ולטיפול בהן.
במקביל לטיפול באבנים קיימות, הכרחי לברר גורמים החושפים את החולה ליצירת אבנים חדשות, ואף להציע טיפול מניעתי אפשרי. כדי להשיג תוצאות מיטביות יש צורך בשיתוף פעולה הדוק ורציף בין רופאי הקהילה, החולה ומרכז אנדואורולוגי מתקדם.
אבנים בדרכי השתן היא תופעה שכיחה בישראל כמו ביתר ארצות הים התיכון. כעשרה אחוזים מתושבי ישראל עלולים ללקות במחלה במהלך חייהם ולסבול ממגוון רחב של תסמינים וסיבוכים. חלק מהחולים אינו מודע כלל להימצאותן של אבנים בגוף, אחרים פונים לטיפול בשל עווית כליה בעת מעבר אבנים במורד מערכת השתן, זיהומים חוזרים או שתן דמי. חסימה וזיהום עלולים להביא לפגיעה בתפקוד הכלייתי. עד שנות ה-80 של המאה הקודמת, הטיפול באבנים שלא נפלטו עצמונית היה ניתוח. בעשורים האחרונים הטיפול בכל המקרים הוא זעיר פולשני: ריסוק חוץ גופי בגל הדף או ניתוחים אנדוסקופיים.
גנטיקה וסביבה
שכיחות המחלה תלויה, ככל הנראה, בגורמים גנטיים וסביבתיים. המחלה שכיחה בעיקר בשנות ה-40-20 לחיים, וגברים לוקים בה יותר מנשים (יחס 1:3). להיווצרותן של אבנים בדרכי השתן, ככל הנראה גם אופי עונתי, כאשר מספר עבודות מצביעות על שכיחות גבוהה יותר לאחר חודשי הקיץ החמים, בהעדר שתייה מספקת. ידועות מחלות תורשתיות אחדות, נדירות בדרך כלל, הגורמות לאבנים בדרכי השתן:
ציסטינוריה - מחלה הומוזיגוטית רצסיבית, הגן הקשור במחלה זוהה וקודד. בחולי ציסטינוריה קיים פגם בספיגת חומצות אמינו בסיסיות ובהן ציסטין באפיתל האבוביות של הכליה. כתוצאה מכך יש הפרשת ציסטין בריכוז גבוה בשתן. מאחר שציסטין מתגבש לאבנים בסביבה חומצית, נוצרות אבני ציסטין בדרכי השתן. האבנים הן הביטוי הקליני היחידי של המחלה. המחלה גורמת בעיקר לאבני ציסטין.
Xanthinuria ו-Dihydroxyadeninuria - אלו שתי מחלות תורשתיות נדירות הגורמות ליצירת אבני קסאנטין ודיהידרוקסיאדנין בדרכי השתן בהתאמה.
תסמונת Lesch-Nyhan - תסמונת זו גורמת, בין היתר, ליצירת אבני חומצה אורית. אבני קלציום אוקסלאט מופיעות ב-70 אחוז מהחולים הלוקים ב-Familial renal tubular acidosis) RTA).
מחלת Dent - נגרמת על ידי מוטציות בגן שמקודד לתעלת הכלור (CLCN5) וכן היפראוקסלוריה ראשונית, הנובעת מפגם גנטי באנזימים AGT (Alanin-glyoxylate aminotransferase) Glycerate Dehydrogenase, ו-Glyoxylate reductase בכבד, הגורמות אף הן ליצירת אבני קלציום אוקסלאט.
במרבית המקרים לא נמצאה סיבה גנטית ליצירת אבני כליה. אולם, מספר עבודות מצביעות על הקשר בין מחלת אבנים בדרכי השתן לסיפור משפחתי. כמו כן, נמצא שהפרשת הקלציום בשתן גבוהה יותר בקרובים של חולים במחלת אבנים מאשר בבני משפחה של נבדקים בריאים. מחקרים גנטיים, שבוצעו על ידי Resnick וחבריו כבר בשנות ה-60, הוכיחו שיצירתן של אבני קלציום אוקסלאט יכולה להיות תוצאה של פגם פוליגני הגורם להיפרקלציאוריה. ואכן, יצירת אבני כליה מסוג קלציום אוקסלאט קשורה במספר הפרעות מטבוליות, כאשר היפרקלציאוריה והיפראוקסלוריה הן גורמי סיכון עיקריים לאבני קלציום אוקסלאט.
יש מספר גורמים המביאים מבחינה פתופיזיולוגית להתגבשות אבנים בשתן.
הגורם הראשון הוא עלייה בריכוז השתן. במצבי דהידרציה יש עלייה בריכוזי המומסים בשתן ועידוד התגבשות אבנים. הגורם השני הוא הימצאות שתן בסיסי המעודד יצירת אבנים מסוימות, בעוד ששתן חומצי מעודד יצירת אבנים אחרות. גורם נוסף הוא גוף זר כמו סטנט, חוט או קריש דם המעודד אף הוא התגבשות אבנים. הגורם האחרון הוא תכולת מינרלים לא תקינה בשתן: עלייה בריכוזי הקלציום בשתן מביאה להיפרפראתירואידיזם, להיפרתירואידיזם, לעודף ויטמין D, לעלייה בצריכת הקלציום ולשכיבה ממושכת (שיתוק).
חומצה אורית מביאה לגידולים והפרעות מטבוליות - גאוט וכדומה. הימצאות אוקסלאט מביאה לידי תסמונת "המעי הקצר" כמו לאחר ניתוחי מעי או טראומה, מחלת קרוהנס, עלייה בצריכת האוקסלטים, ייצור אנדוגני מוגבר ועודף ויטמין C, הימצאות פוספאט וציסטין (ציסטינוריה).
סוג האבן השכיח ביותר הוא קלציום אוקסלאט - כ-80-70 אחוז מכלל האבנים בדרכי השתן. אבנים נוספות מוכרות, אם כי בשכיחות נמוכה יותר, הן קלציום פוספאט, אבני זיהום, אבני חומצה אורית ואבני ציסטין.
ביטוי קליני
להימצאותן של אבנים בדרכי השתן בכלל ובדרכי השתן העליונות בפרט מגוון ביטויים קליניים, שכוללים סימנים וסימפטומים הקשורים לחסימת המערכת המאספת כמו כאבים במותן, אי ספיקת כליות וסימני זיהום. אבן המצויה באחד מגביעי הכליה ומתחילה לנוע במורד המערכת המאספת עלולה לגרום לחסימה.
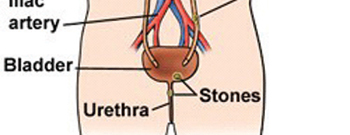
קיימים חמישה אתרים שבהם אבן עלולה לחסום את מערכת השתן. אלה אזורים שבהם יש מעבר מאזור רחב יחסית לאזור מוצר, בהם: צוואר הגביע, אזור המעבר בין אגן הכליה לשופכן, אזור המעבר של השופכן מעל כלי הדם באגן (Iliac vessels), האזור שבו השופכן נחצה על ידי ה-Uterine artery וה-Broad ligament ואזור החיבור של השופכן עם שלפוחית השתן.
עווית כלייתית היא הסימפטום השכיח ביותר הנגרם כתוצאה ממעבר אבן בדרכי השתן. הסיבה להופעת הכאב קשורה להתכווצות פריסטלטית של השופכן והתרחבותו מעל האבן וכן כתוצאה ממתיחת הקפסולה הכלייתית בשלב מאוחר יותר. הכאב, המופיע בדרך כלל לסירוגין, מתחיל באזור המותן וקורן כלפי קדמת הבטן, המפשעות והגניטליה.
לעתים הכאב מלווה בבחילות ובהקאות. תמונה קלינית זו יכולה לחקות לעתים מחלה כירורגית אחרת שעלולה להתבטא באופן דומה, כמו מחלת דרכי מרה, דלקת התוספתן, הלבלב, חסימת מעי וכדומה. לעתים קרובות תמונה זו מלווה בהמטוריה, בדרך כלל מיקרוסקופית, אך לעתים גלויה. חשוב לציין כי העדר דם בשתן אינו שולל קשר לאבנים בדרכי השתן. בדומה לכך, המטוריה לכשעצמה יכולה להופיע בכל מחלה בטנית אשר עלולה באופן משני לגרום לגירוי השופכן כמו דלקת התוספתן, דיברטיקוליטיס וכדומה.
לעתים קרובות, כשאבן נודדת במורד השופכן, יתלונן החולה על דחיפות, תכיפות ואף צריבה במתן שתן. תלונות אלו נגרמות מגירוי מערכת השתן ומזכירות סימני זיהום. אולם, לעתים יופיעו סימני זיהום אמיתיים שכוללים אף חום ונובעים מזיהום השתן בחיידקים או מזיהום שקשור לחסימה כתוצאה מהאבן. לעתים, לחולה עם כאבים במותן יופיעו גם חום סיסטמי, צמרמורות, בחילות והקאות בדומה לדלקת חריפה של הכליה (Acute pyelonephritis).
כל מקרה של כאבים במותן וחום מחייב הדמיה של המערכת המאספת לשלילת חום בנוכחות חסימה. חסימת המערכת המאספת המלווה בזיהום השתן אשר מעל לחסימה נקרא פיונפרוזיס ומהווה מצב חירום אורולוגי העלול להסתיים אף במות החולה. ניקוז דחוף של המערכת החסומה בחולה ספטי הוא הכרחי ומאפשר טיפול אנטיביוטי אפקטיבי.
בירור וטיפול
חולה הסובל ממחלת אבנים פעילה סובל בדרך כלל מהפרעה מטבולית כלשהי המעודדת יצירת אבנים. במעקב אחרי חולים אלה ניתן לצפות בהיווצרותן של אבנים חדשות, הגדלת ממדיהן של אבנים קיימות ופליטות ספונטניות חוזרות של פירורי אבנים.
כאשר מדובר במחלת אבנים חוזרת, ניתן לבצע עיבוד מטבולי שכולל בדיקת רמות הסרום של קריאטינין, קלציום, פוספאט, חומצה אורית ורמות הורמון הפראתירואיד וכן ביצוע שני איסופי שתן במשך 24 שעות עבור קריאטינין, קלציום חומצה אורית, ציטראט ואוקסלאט. כמו כן, בחולים עם חשד לציסטינוריה, ניתן לבדוק את רמות הציסטין בשתן.
חשוב לציין כי מרבית האבנים מכילות קלציום ו-90 אחוז מאבני הקלציום לערך נראות בצילום בטן ריקה. אבנים שקופות הן אבנים שלא ניתן לראותן בצילום בטן ריקה, והן בנויות מציסטין או מחומצה אורית. כדי לקבל מידע אנטומי דינמי על מערכת השתן ניתן לבצע (IVP (IntraVenous Pyelography. זוהי בדיקה פשוטה לביצוע עם עלויות נמוכות יחסית, במהלכה החולה עובר סדרה של צילומי בטן. הראשון מבין הצילומים הוא צילום בטן ריקה, ולאחריו מוזרק חומר ניגוד לווריד ומבוצעים צילומים לאחר 1, 5, 10, 15 ו-20 דקות, בהן הכליות מפרישות את חומר הניגוד דרך השופכנים אל השלפוחית, עד להתרוקנות המערכת המאספת העליונה.
בדיקה זו היא אמצעי ראשוני להערכת ליקוי מבני במערכת השתן, במצבים שבהם קיימת המטוריה, פיאוריה ומחלת אבנים. במקרים אלה ניתן לראות פגמי מילוי במערכת השתן, הידרונפרוזיס, איחור בהפרשה, ומיקום האבן - גם במקרים של אבנים שקופות.
בדיקה זו מספקת מידע חשוב לגבי הפרנכימה הכליתית, אגן וגביעי הכליה, השופכנים ושלפוחית השתן. כיום האינדיקציות לביצוע IVP צומצמו בשל זמינות שיטות אלטרנטיביות כמו CT בטן ללא חומר ניגוד, או CT אורוגרפיה שבה מודגמת מערכת השתן באופן מאוד מפורט, וניתן אף לבצע שחזורים אנטומיים תלת ממדיים. אולם, לבדיקה זו מספר קונטראינדיקציות הכוללות תגובה אלרגית ידועה ליוד, אי ספיקת כליות ידועה וכדומה.
בשנים האחרונות נעשה שימוש רחב יותר בבדיקת ה-CT Scan. בדיקה זו נעשית בלי או עם הזרקת חומר ניגוד לווריד, עם או ללא שתייה של חומר ניגוד על ידי החולה טרם הבדיקה. חשוב לציין שכאשר הבדיקה נדרשת בשאלה של אבנים בדרכי השתן, יש להימנע ממתן חומר ניגוד. בדיקה זו, או בשמה המוכר CT בטן פרוטוקול אבנים, היא בדיקה מדויקת ביותר המדגימה את גודל האבן ומיקומה, גם באבנים שקופות. הבדיקה מאבחנת גם הרחבה של המערכת המאספת, אורינומה, או פתולוגיות הסמוכות למערכת השתן. באמצעות בדיקת ה-CT ניתן לאפיין תהליך זיהומי בכליה או סביבה, הערכת גודלה או מיקומה של מורסה, ואף ניתן להיעזר במכשיר זה לניקוזה באופן מלעורי מדויק. בדיקה זו תדע להבדיל בין אבן לתהליך גידולי החוסם את המערכת המאספת.
אמצעי נוסף, זול בטוח ופשוט, הוא האולטרסאונד. בעזרת מתמר המשתמש בגלי קול בתדירות מעבר ליכולת השמיעה של אדם, ניתן להדגים תהליכים בכליות ובשלפוחית השתן. בדיקה זו מבוצעת ללא חומר ניגוד ומסוגלת לזהות אבנים בכליה, או בשופכן התחתון ובשלפוחית השתן, כולל אבנים שקופות. אולם ככלל, בדיקה זו אינה מדויקת לאבחנת אבנים בשופכן.
טיפול
כ-90 אחוז מהאבנים ייפלטו ספונטנית עם טיפול שמרני בלבד שכולל הידרציה ואנלגטיקה לפי הצורך. נהוג להבדיל בין אבנים קטנות (בקוטר עד 4 מ"מ), אשר כמעט תמיד ייפלטו ספונטנית, לאבנים הגדולות מ-6 מ"מ, אשר יתפנו בפחות מ-20 אחוז מהמקרים. בשנים האחרונות רבו העבודות שעוסקות במתן טיפול תרופתי לשיפור סיכויי המעבר של אבנים בדרכי השתן. עבודה שהתפרסמה לאחרונה ב-Lancet מסכמת תשע עבודות שכללו 693 חולים אשר טופלו תרופתית בחסמי אלפא (Tamsulosin) או בחסמי תעלות קלציום1. תוצאות העבודה הראו שטיפול תרופתי מסוג זה הגדיל את הסיכוי לפליטה ספונטנית של אבן בקוטר עד 10 מ"מ מהשופכן התחתון ב-65 אחוז, בהשוואה לחולים שלא טופלו. עוד הראתה העבודה כי לא קיים הבדל בין שתי תרופות אלו.
קיימות שבע אינדיקציות להתערבות: אבנים גדולות, זיהומים חוזרים וממושכים, אבני יציקה וזיהום, חסימה מלאה של מערכת השתן, הפרעה בתפקוד הכליות, כליה יחידה ומחלת אבנים באנשים עם סיכון מוגבר, כמו מושתלי כליה וטייסים.
בשני העשורים האחרונים חלה התקדמות כירורגית וטכנולוגית משמעותית בנושא הטיפולים באבנים בדרכי השתן. צורת הטיפול נגזרת מגודל האבן, מיקומה והרכבה, האנטומיה של מערכת השתן ותפקוד הכליה. כאשר מדובר באבנים הקטנות מ-2 ס"מ, הטיפול המומלץ הוא בדרך כלל ריסוק חוץ גופי Extracorporal ShockWave Lithotripsy) ESWL). זהו טיפול לא פולשני אשר בעזרת גלי הדף, המופקים באמצעות מחולל אלקטרוהידראולי או אלקטרומגנטי, גורמים לריסוק האבן.
הטיפול נעשה בהרדמה אזורית או בטשטוש, כתלות בסוג מכשיר הריסוק ובעוצמתו. טיפול זה יעיל פחות בחולים שמנים ובאבנים המורכבות מציסטין, או באבנים נעוצות (Impacted stones). אבנים נעוצות מוגדרות כאבנים הממוקמות בשופכן ולא שינו את מיקומן במשך פרק זמן ארוך מחודשיים. במקרים אלה, דופן השופכן הופך לבצקתי ופריך ומקשה על ריסוק יעיל של האבן ועל פינוי הפירורים. כמו כן, ההצלחה תלויה גם במיקומה של האבן. נמצא שלמיקום האבן בשופכן השפעה על סיכויי הצלחת הריסוק ופינוי הפירורים. אבנים בשופכן תחתון יתפנו טוב יותר מאשר אלו בשופכן האמצעי ובשופכן העליון. עוד נמצא שבאבנים הנמצאות בגביע התחתון של הכליה, בדרך כלל סיכוי נמוך יותר להתפנות, גם לאחר ריסוק חוץ גופי מוצלח.
כיום ידועים שלושה פרמטרים המשפיעים על סיכויי ההצלחה של ריסוק אבן בגביע התחתון: אורך צוואר הגביע, קוטרו והזווית בינו לאגן הכליה. נמצא שלגביע תחתון, המנוקז על ידי צוואר שאורכו מעל ל-3 מ"מ והינו צר מ-5 מ"מ, או שהזווית בינו לאגן הכליה חדה מ-70 מעלות, סיכוי נמוך יותר לפנות פירורים לאחר ריסוק.
אבנים בקוטר של 3-2 ס"מ, באינדיקציות המתאימות, יתאימו גם הן לריסוק חוץ גופי. אולם גם אם הריסוק יוכתר בהצלחה, ייווצרו פרגמנטים רבים שיגרמו לסבל רב ואף לחסימת הכליה כשיעברו במורד מערכת השתן דרך השופכן. לכן, במקרים אלה, אם נבחר הריסוק החוץ גופי כפעולה המתאימה, יוכנס סטנט אשר ינקז את הכליה לשלפוחית השתן וימנע את הסיבוכים הללו.
לריסוק חוץ גופי מספר קונטראינדיקציות וביניהן נוכחות זיהום או חסימה, הפרעות קרישה, הריון ויתר לחץ דם לא מאוזן. לריסוק אבנים חוץ גופי שיעור סיבוכים נמוך שכולל זיהום, דמם בשתן או סביב הכליה והתפתחות של יתר לחץ דם. לאחרונה התפרסמה עבודה שבדקה את הסיבוכים המאוחרים הקשורים לריסוק חוץ גופי2. העבודה בדקה באופן רטרוספקטיבי 578 חולים אשר טופלו בריסוק חוץ גופי לאבנים בכליה ובשופכן העליון בעזרת הליטוטריפטר מסוג Dornier HM3. במעקב לאורך 19 שנה נמצא שלחולים שטופלו בריסוק חוץ גופי סיכוי גבוה ומובהק סטטיסטית ללקות ביתר לחץ דם או בסוכרת, בהשוואה לחולים דומים עם אבנים בדרכי השתן שטופלו בדרכים אחרות.
אבנים הגדולות מ-2 ס"מ ונמצאות בכליה, בדרך כלל יתאימו לריסוק אבנים מלעורי (PCNL (Percutaneous Nephrolithotomy. זהו ניתוח הנעשה בהרדמה כללית אשר בו מבוצע נתיב מלעורי בקוטר של עד 1 ס"מ אל תוך הכליה, ובעזרת מכשירי ריסוק המבוססים על אנרגיות אולטרסאונד, לייזר אלקטרוהידראולי או אלקטרוקינטית, מרוסקת האבן. בניתוח זה פירורי האבנים נשאבים אל מחוץ למערכת, או נשלפים באמצעות מלקחיים. שיעור ההצלחה של ניתוח זה הוא 100-70 אחוז, כאשר לעתים יהיה צורך בפעולה חוזרת או בהשלמת הפעולה בריסוק חוץ גופי. הסיבוכים הקשורים לריסוק אבנים מלעורי כוללים זיהום, דימום, היווצרות אורינומה, פגיעה באיברים סמוכים ופנאומוטורקס/הידרוהמוטורקס.
לעתים, כשהאבן גדולה וסיכוייה להתפנות בעזרת ריסוק חוץ גופי נמוכים, או לאחר שנכשל ניסיון כזה, ניתן לבצע פעולה אנדוסקופית
(Ureteroscopy/ureterorenoscopy) ולרסק את הא בן באופן ישיר בעזרת אנרגיות שונות, אשר השכיחה והיעילה ביותר היא באמצעות ה-Holmium laser. בפעולה זו מרוסקת האבן לפירורים קטנים שיתפנו באופן ספונטני לאחר מכן. כמו כן, במהלך ניתוח זה ניתן גם לשלוף פירורים לאחר שרוסקו. לניתוח זה כ-90 אחוזי הצלחה. הסיבוכים הקשורים לאורטרוסקופיה כוללים זיהום, פגיעה בדופן השופכן והתפתחות היצרות בשופכן.
(רשימה ביבליוגרפית מלאה שמורה במערכת)
צילום בטן ריקה

IVP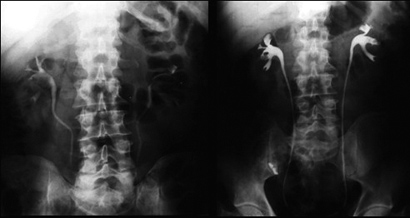
ד"ר מרדכי דובדבני, המחלקה לאורולוגיה, הדסה עין כרם / ירושלים |