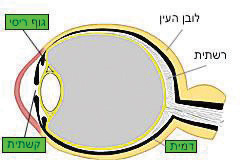
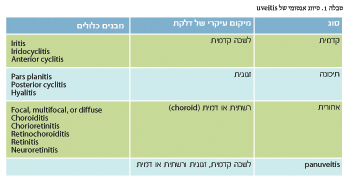
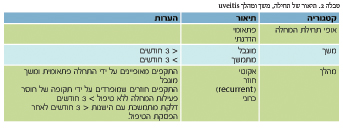
Uveitis הוא מושג כללי המתאר דלקת של השכבה בענביה (uvea) של העין. הענביה כוללת את המבנים הבאים: קשתית (Iris), גוף ריסי (Ciliary body), דמית (Choroid) (תמונה 1). יש מספר רב של שיטות שהוצעו לסיווג uveitis ולמעשה מקובלים היום קווים מנחים לסיווג uveitis והסתמנותה הקלינית על פי המיקום האנטומי של הדלקת, תחילת הופעת המחלה (פתאומי או הדרגתי), משך (מוגבל או מתמשך), מהלך (אקוטי, חוזר או כרוני) ופעילות (החמרה, הטבה או בהפוגה).
תמונה 1. מבנה אנטומי של ה-uvea
סימפטומים
הסימפטומים ב-uveitis כוללים (1) כאב, (2) בעת אור ו(3) ירידה בראייה.
כאב - הכאב ב-iritis נובע בעיקר מעווית (spasm) של הגוף הריסי. הגוף הריסי מעוצבב על ידי העצב הטריג'מינלי, וכאב בעקבות הדלקת יקרין לאזור הפריאורביטלי ולעין. טיפול על ידי שיתוק הגוף הריסי (cycloplegia) יעיל במקרים של iritis כיוון שהוא מפחית כאב שנובע מעווית הגוף הריסי.
בעת אור (photophobia) - כאב בזמן חשיפה לאור מלווה בדרך כלל בדמעת ובכיווץ העפעפיים (blepharospasm). זהו סימפטום בולט במצבים דלקתיים של הקשתית והגוף הריסי. גם פה שיתוק הגוף הריסי יכול לשפר תלונה זו.
ירידה בראייה - ירידה בראייה יכולה להתרחש בעקבות עכירות בתווך, למרות שהראייה יכולה להישמר טובה בנוכחות של תגובה דלקתית סמיכה בלשכה הקדמית ובזגוגית. נקודות צפות (floaters) היא הסתמנות שכיחה של תגובה דלקתית בזגוגית. uveitis קדמית וגם אחורית עלולה לגרום לירידה בראייה ולעיוות ראייה בעקבות הופעת בצקת מקולרית.
סימנים
הסימנים ב-uveitis כוללים (1) Ciliary injection, (2) התכווצות או אירגולריות של האישון, (3) Keratic Precipitates, (4) Band keratopathy, (5) נצנוץ בלשכה הקדמית, (6) תאים בלשכה הקדמית, (7) תאים בזגוגית הקדמית, (8) שינויים בקשתית, (9) לחץ תוך עיני, (10) עכירויות בעדשה, (11) עכירויות בזגוגית ו-(12) שינויים ברשתית.
Ciliary injection - מצב המאופיין בהרחבה של כלי דם אפיסקלרליים סביב הלימבוס. יש להבדיל מצב זה מ-scleritis שבו יש הרחבה של כלי דם עמוקים יותר והיקפיים יותר, או מ-episcleritis.
התכווצות או אירגולריות של האישון - האישון באופן טיפוסי מכווץ בחולים עם iritis, היות שהדלקת גורמת לשחרור של פרוסטגלנדינים. יוצאי דופן לכלל זה כוללים posner-schlossman syn ו-uveitis על רקע הרפס, בהם האישון יכול להיות רחב. האישון בחולים עם uveitis קדמית לעתים קרובות הופך להיות אירגולרי ומקובע בעקבות היווצרות של הידבקויות אחוריות.
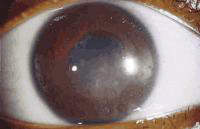
Keratic Precipitates) KP) - משקעים של צברי תאי דלקת על אנדותל הקרנית. פיזור המשקעים הוא בדרך כלל באזור התחתון והמרכזי של הקרנית, זאת בעקבות הזרמים בלשכה הקדמית הנובעים מהפרשי טמפרטורות בין הקשתית החמה לקרנית הקרירה. יוצאי דופן לכלל פיזור המשקעים הם במצבים של דלקת משנית ל-herpes simplex ו-herpes zoster, CMV, ו-Fuchs uveitis, בהם המשקעים יכולים להתפזר על פני שטח כל הקרנית.
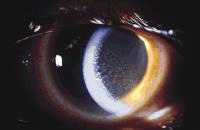
בנוסף לגודל, צורה ופיזור ה-KP, גם גוון ה-KP's מהווה מאפיין חשוב. KP's טריים נוטים להיות בעלי צבע לבן ועגולים, בעוד ש KP's ישנים יותר נוטים להיות פיגמנטריים ובעלי צורה אי סדירה. KP's גדולים ולבנים נקראים mutton-fat ומייצגים צברי מאקרופגים ותאים אפיתליואידים. KP's אלה הם פתוגנומונים לדלקת גרנולומטית (תמונה 2).
תמונה 2. mutton fat KP's בחולה עם טוקסופלזמוזיס
Band keratopathy - מחלת uveitis קדמית, כגון iridocyclitis, בעיקר בילדים, עלולה לגרום לשקיעת calcium hydroxyapatite על הקרנית, בשכבת ה-bowman's membrane, מצב הנקרא .BK (Band keratopathy) BK נראה כעכירות לבנה אפורה באזור ה-interpalpebral (תמונה 3).
תמונה 3. BK בחולה עם Juvenile idiopathic arthritis) JIA)
נצנוץ בלשכה הקדמית (Anterior Chamber Flare) - נצנוץ מוגדר במידה שניתן לראות את אלומת האור בלשכה הקדמית. הדבר מייצג אקסודציה של חלבון, ומדורג על פי ה-SUN working group classification system (טבלה 3).
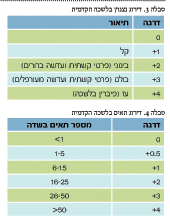
תאים בלשכה הקדמית - התאים בלשכה הקדמית הם תאי דלקת, בדרך כלל לימפוציטים. ניתן לספור את התאים בעזרת אלומת אור של 1X1 מ"מ, ולדרג את החומרה על פי SUN working group classification system.
תאים בזגוגית הקדמית - את צפיפות התאים בזגוגית הקדמית יש להשוות ללשכה הקדמית, וכך להעריך את המקור לדלקת (תמונה 4).
תמונה 4. איור המשווה את צפיפות התאים בלשכה הקדמית ובזגוגית במצבים השונים

שינויים בקשתית - קשריות (nodules) המופיעות על הקשתית מקבילות ל- KP's בכך שמייצגות תאים ששקעו, או מוקד דלקתי על או בתוך הקשתית. קשריות על גבול האישון נקראות Koeppe nodules, ואילו שנמצאות על שטח הפנים הקדמי של הקשתית נקראות Busacca nodules. נוכחות של Busacca nodules מצביעה על דלקת גרנולומטית, ו-Koeppe nodules נמצאות בדרך כלל במקומות שיפתחו סינכיות אחוריות.
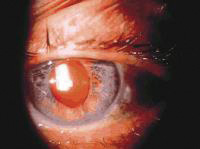
סינכיות אחוריות יכולות להתפתח גם ללא נוכחות קשריות, כיוון שפיברין יכול לגרום ליצירת הידבקויות לעדשה (תמונה 5).
תמונה 5. iris bombe - כתוצאה מיצירת הידבקויות אחוריות ב-360 מעלות, והיווצרות papillary block

בחולים הסובלים מ-iridocyclitis כרונית ניתן לזהות אטרופיה בקשתית, שבאה לידי ביטוי כפגמים בטרנסאילומינציה (תמונה 6).
תמונה 6. אטרופיה נרחבת בקשתית כפי שבאה לידי ביטוי בטרנסאילומינציה
לחץ תוך עיני - לחולים עם uveitis קדמית חריפה, בדרך כלל יש לחץ תוך עיני נמוך משני לתהליך הדלקתי בגוף הריסי וירידה בייצור נוזל הלשכה. בניגוד לכך, חולים עם מחלה דלקתית קשה יכולים להופיע עם לחץ תוך עיני גבוה בעקבות דלקת באזור ה-trabecular meshwork או חסימה של הזווית על ידי תאי דלקת.
חולים עם iridocyclitis כרוני מפתחים לחץ תוך עיני גבוה, עם זווית סגורה ואף פתוחה. סגירת הזווית יכולה להתפתח בעקבות סינכיות אחוריות נרחבות שמובילות ל-pupillary block, (תמונה 3) או מיצירת סינכיות קדמיות. עלייה בלחץ תוך עיני המלווה בזווית פתוחה יכולה להיווצר כתוצאה מהצטלקות מבני הזווית, חסימה של ה-trabecular meshwork על ידי תאים, או בעקבות טיפול כרוני בסטרואידים.
עכירויות בעדשה - מקרים חוזרים או כרוניים של iridocyclitis יכולים להוביל ליצירת קטרקט, בעיקר posterior subcapsular. ההיווצרות של קטרקט יכולה להיות משנית לחומרים הדלקתיים שנמצאים בלשכה הקדמית, או לשימוש כרוני בסטרואידים.
עכירויות בזגוגית - דירוג חומרת התהליך הדלקתי והעכירות בזגוגית מתבצע על ידי מידת ההסתרה והטשטוש של מבנים ברשתית כגון עצב הראייה וכלי דם רשתיים. ניתן לצפות באקסודטים, או גושים של תאי דלקת בכל מקום בזגוגית. הם יכולים לשקוע בשטח הפנים האחורי של הזגוגית וליצור posterior vitreous precipitates, המקבילים ל-KP's ונפוצים בעיקר
ב-toxoplasmosis.
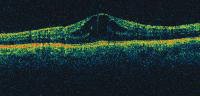
שינויים ברשתית - אחד הסיבוכים השכיחים הגורם לירידה בראייה בקרב חולי uveitis קדמית, אחורית ותיכונה הוא Cystoid macular edema (CME) .FA ו-OCT הן בדיקות עזר חשובות לאבחון CME (תמונה 7). סיבות מקולריות נוספות לירידה בראייה בחולי uveitis כוללות אטרופיה או איסכמיה של המקולה, היווצרות ממברנה אפירטינלית, subretinal neovascularization והיפרדות רשתית מסוג tractional או exudative.
תמונה 7. OCT של המקולה בחולה עם CME
מצב שכיח נוסף בקרב חולי uveitis הוא היווצרות בצקת בעצב הראייה, אשר לעתים קרובות מקדים היווצרות בצקת מקולרית. בנוסף, יכולים להתפתח כלי דם חדשים וגרנולומה בעצב הראייה.
דלקת בכלי הדם ברשתית היא סיבוך נוסף. הדלקת יכולה לערב בעיקרה ורידים (phlebitis), או עורקים (arteritis).
טיפול
המטרות העיקריות בטיפול ב-uveitis הן בראש ובראשונה טיפול בדלקת העינית, מניעת סיבוכים המסכנים את הראייה, הפחתת כאבים וטיפול במחלה הסיסטמית שברקע. שלוש קבוצות התרופות שבשימוש כיום כוללות מרחיבי אישון וציקלופלגיה (mydriatics), סטרואידים ותרופות המדכאות את מערכת החיסון (immunosuppressive agents).
מרחיבי אישון וציקלופלגיה - מבין התרופות קצרות הטווח הניתנות כטיפות ניתן לכלול את ה-tropicamide בעל השפעה של שש שעות, cyclopentolate בעל השפעה של 24 שעות ו-phenylephrine בעל השפעה של שלוש שעות, אולם ללא פעילות ציקלופלגית.
אטרופין 1% הוא החומר בעל הפעילות הציקלופלגית החזקה ביותר, עם השפעה של עד שבועיים.
ההתוויות לשימוש במרחיבי אישון כוללות:
הקלה על כאבים, על ידי שיתוק הגוף הריסי. בדרך כלל מתבצע על ידי אטרופין, ולאחר שהדלקת מראה סימני דעיכה, ניתן לעבור לחומר קצר טווח.
מניעת יצירת הדבקויות אחוריות על ידי שימוש במרחיבי אישון קצרי טווח, המאפשרים תנועתיות של האישון.
"שבירת" הדבקויות אחוריות חדשות על ידי מרחיבי אישון חזקים כגון אטרופין או phanylephrine..
סטרואידים - סטרואידים הם עיקר הטיפול. דרכי המתן יכולות להיות טופיקלית על ידי טיפות או משחה, הזרקה פריאוקולרית, הזרקה תוך זגוגיתית או סיסטמית.
מתן טופיקלי - צורת מתן זו יעילה רק במקרים של uveitis קדמית, היות שאינה מגיעה לרמות אפקטיביות במקטע האחורי של העין.
תמיסה חודרת באופן טוב יותר את הקרנית בהשוואה למשחה, אולם ניתן להשתמש במשחה במתן לפני השינה.
סיבוכים של שימוש כרוני בסטרואידים טופיקליים כוללים גלאוקומה, קטרקט וזיהומים משניים חיידקיים ופטרייתיים.
הזרקה פריאוקולרית - היתרונות של שיטת מתן זו לעומת מתן טופיקלי הם הגעה לריכוזים אפקטיביים במקטע האחורי וכן קבלת אפקט ארוך טווח על ידי הזרקת חומרים המשתחררים באופן איטי (kenalog).
טיפול סיסטמי - האינדיקציות לטיפול סיסטמי כוללות דלקת קדמית העמידה לטיפול מקומי ובזריקות, Intermediate uveitis העמידה לטיפול בזריקות פריאוקולריות ובמקרים של דלקת אחורית ומעורבות דו צדדית.
בדרך כלל יש להתחיל טיפול על ידי מינון גבוה ולאחר שיפור מצב הדלקת, ניתן להוריד מינון באופן הדרגתי במשך מספר שבועות.
תרופות המדכאות את מערכת החיסון (immunosuppressive agents) - בסוג טיפול זה חלה התקדמות רבה בשנים האחרונות ודיון על כך יפורט בהמשך.
Uveitis במצבים שונים
Uveitis in spondylarthropaties
Ankylosing spondylitis) AS) - דלקת פרקים המערבת בעיקר את מפרק ה-sacroiliac. 90 אחוז מהחולים נמצאים חיוביים ל-HLA-B27. Uveitis קדמית חריפה מתרחשת ב-30 אחוז מהחולים. ב-30 אחוז מהמקרים של iritis חריפה יש AS. לרוב אין מעורבות של שתי העיניים בו זמנית. אין קורלציה בין חומרת הדלקת העינית לבין מחלת הפרקים. לדלקת ב-AS יש נטייה להתקפים חוזרים, אולם למרות זאת הפרוגנוזה העינית היא טובה.
Reiter syndrome - דלקת פרקים שקשורה ל-urethritis או cervivitis. 70 אחוז מהחולים נמצאים חיוביים ל-HLA-B27 .Uveitis קדמית חריפה מתרחשת ב-20 אחוז מהחולים.
Psoriatic arthritis - דלקת הפרקים מתרחשת בשבעה אחוזים מחולי הפסוריאזיס. Uveitis קדמית יכולה להיות חריפה או כרונית. המצב אינו נפוץ.
Uveitis in juvenile arthritis
Uveitis קדמית כרונית - קדמית כרונית - מתרחשת בעיקר בילדים החיוביים ל-antinuclear antibodies) ANA) ובהם היארעות ה-uveitis היא 20 אחוז. הסתמנות קלינית: הדלקת היא כרונית, לא גרנולומטית ודו צדדית ב-70 אחוז מהמקרים. החולים הם בדרך כלל אסימפטומטים והמצב מאובחן על ידי בדיקה שגרתית. בבדיקה ניתן להתרשם מ-KP's קטנים עד בינוניים, ובמקרים כרוניים ולא מאובחנים הידבקויות אחוריות הן נפוצות.
ב-25 אחוז מהמקרים הדלקת היא קלה עד בינונית ונמשכת עד ארבעה חודשים. ב-50 אחוז מהמקרים הדלקת היא בינונית עד קשה ונמשכת מעל ארבעה חודשים, וב-25 אחוז מהמקרים הדלקת היא חמורה מאוד, נמשכת מספר שנים ועמידה לטיפול. בקבוצה זו ניתן לצפות בסיבוכים כגון היווצרות band keratopathy, קטרקט וגלאוקומה.
טיפול בסטרואידים מקומית בדרך כלל יעיל. במקרים עמידים למתן טופיקלי, ניתן לבצע הזרקות פריאוקולריות, או מתן סיסטמי, וכן מינונים נמוכים של methotrexate.
Uveitis in inflammatory bowel disease
ulcerative colitis - מחלה דלקתית, כרונית, אידיופטית המערבת את המעי הגס והחלחולת. Uveitis קדמית חריפה מתרחשת בחמישה אחוזים מהחולים ונמצאת בקורלציה לחומרת המחלה הסיסטמית.
Crohn disease - מחלה דלקתית, כרונית, אידיופטית היכולה לפגוע בכל חלק של מערכת העיכול, אך בעיקר בחלק הסופי של המעי הדק.Uveitis קדמית חריפה מתרחשת בשלושה אחוזים מהמקרים.
Whipple disease - מחלת מעיים נדירה. נגרמת כנראה על ידי זיהום חיידקי ומאופיינת בשלשול, באיבוד משקל, בכאבי פרקים ובחום. Uveitis קדמית ואחורית מופיעה באופן נדיר.
Uveitis in nephritis
(Tubulointerstitial nephritis and uveitis) TINU- זוהי תגובת רגישות יתר לא נפוצה לאנטיביוטיקה או ל-NSAID. Uveitis קדמית, בדרך כלל דו צדדית, עם נטייה לכרוניות ועמידות לטיפול בסטרואידים. טיפול באימונוסופרסיבים הוא בדרך כלל יעיל.
Uveitis במחלות לא זיהומיות, רב מערכתיות
Sarcoidosis- מחלה גרנולומטוטית, כרונית, בעלת שכיחות גבוהה של מעורבות עינית.
Uveitis קדמית יכולה להיות חריפה או כרונית גרנולומטוטית. הדלקת הכרונית מופיעה בחולים מבוגרים עם מחלה כרונית ריאתית ומאופיינת על ידי הופעת mutton fat KP's וקשריות בקשתית. סיבוכים של מצב זה יכולים להיות הופעת קטרקט, גלאוקומה, band keratopathy ו-CME. הדלקת החריפה ניתנת לטיפול בדרך כלל על ידי סטרואידים טופיקלים. טיפול במצב הכרוני מצריך סטרואידים סיסטמיים או בהזרקה פריאוקולרלית.
Uveitis תיכונה - מצב זה לרוב אינו נפוץ ומאופיין על ידי תאים בזגוגית ועכירויות בצורת snowball. הטיפול במצב זה כולל הזרקות סטרואידים
ל-sub-tenon וסטרואידים במתן תוך ורידי.
Uveitis אחורית - המקטע האחורי מעורב ב-25 אחוז מהחולים עם מעורבות עינית של sarcoid, וכולל periphlebitis ברשתית, גרנולומות בדמית
(choroid), ברשתית, באזור ה-preretinal ובעצב הראייה, וכן נאווסקולריזציה ברשתית ההיקפית. מצב זה מצריך טיפול ארוך טווח בסטרואידים סיסטמיים, ובמקרים קשים ניתן לטפל במינונים נמוכים של methotrexate.
Behcet disease - מחלת Behcet היא מחלה אוטואימונית הגורמת לתסמינים של כיבים (אפטות) בפה, כיבים באיברי המין ופגיעה עינית. ההסתמנות העינית היא בדרך כלל דו"צ ופוגעת ב-95 אחוז מהגברים וב-70 אחוז מהנשים, ומופיעה בעשור השלישי עד הרביעי לחיים כ-uveitis קדמית או אחורית. המעורבות העינית יכולה להופיע במספר צורות:
acute recurrent anterior uveitis - יכולה להיות בו זמנית בשתי העיניים ובדרך כלל מופיע גם היפופיון. מצב זה לרוב מגיב היטב לסטרואידים מקומית. Retinitis - תסנינים לבנים, שטחיים ומפוזרים המופיעים בהתקף חריף של המחלה הסיסטמית.
Retinal vasculitis - דלקת בכלי הדם העלולה לערב ורידים ועורקים ועלולה לגרום לחסימת כלי דם ולאיסכמיה מקולרית. דלף מפושט מכלי דם יכול לגרום לבצקת מפושטת ברשתית או בעצב הראייה. Vitritis - הסננה של תאים בזגוגית כמעט תמיד מלווה את ההתקף החריף. מצב זה יכול להיות חמור ומתמשך ולגרום להיווצרות של צלקות כוריורטינליות ולאטרופיה ברשתית ובעצב הראייה. הטיפול ב-uveitis אחורית מצריך מינון גבוה של סטרואידים סיסטמיים. לעתים הדלקת עלולה להיות עמידה לטיפול ואז יש צורך במתן טיפול חליפי אימונוסופרסיבי כמו cyclosporine, colchicines
ו-azathioprine. למרות הטיפול, חמישה עד עשרה אחוזים מהחולים מתעוורים.
סוגי uveitis נוספים
Fuchs uveitis syndrome) FUS) - קדמית כרונית, לא גרנולומטית, הפוגעת בדרך כלל בעין אחת. FUS מהווה ארבעה אחוזים מכלל מקרי ה-uveitis. הסימפטומים הנפוצים הם טשטוש ראייה הדרגתי משני להיווצרות קטרקט, תלונות מתמשכות של floaters, הבדל בצבע בין שתי העיניים (הטרוכרומיה). הגילוי במקרים רבים יכול להיות מקרי (ללא סימפטומים).
הסימנים העיקריים בבדיקה הם: ה-KP's הטיפוסיים הם קטנים, עגולים, אפורים-לבנים ומפוזרים על כל שטח פני הקרנית, ואינם הופכים להיות פיגמנטריים.
בלשכה הקדמית ניתן לראות נצנוץ קל, ובדרך כלל לא יותר מ+2- תאים.
תיתכן vitritis עם עכירויות חוטיות בזגוגית.
בבדיקת הזווית ניתן לגלות כלי דם עדינים ראדיאליים, היווצרות ממברנה המסתירה את מבני הזווית והידבקויות קדמיות קטנות, שאינן מתאחדות.
סימנים בקשתית - בדרך כלל לא ייווצרו הידבקויות אחוריות.
אטרופיה בסטרומה, ובשכבה הפיגמנטרית האחורית, אותן ניתן לזהות ברטרואילומינציה, ועקב כך האישון עלול להיות מורחב.
קשריות על הקשתית ונאווסקולריזציה (rubeosis iridis) הם נפוצים.
הטרוכרומיה - זהו ממצא חשוב ונפוץ, וברוב המקרים העין המעורבת היא היפוכרומית (90 אחוז).
הסיבוכים העיקריים של מחלה זו הם הופעת ירוד וגלאוקומה.
טיפול במחלה זו: שימוש בסטרואידים טופיקלית אינו יעיל. כמו כן אין מקום לשימוש במרחיבי אישון היות שלא נוצרות הידבקויות אחוריות. הזרקות לחלל ה-sub-Tenon של סטראוידים ארוכי טווח, כגון triamcinolone acetonide, יכולות להיות יעילות לתלונות של floaters, אולם ההטבה היא זמנית.
Intermediate Uveitis (תיכונה) - זוהי מחלה דלקתית, אידיופטית, המערבת את ה-pars plana, רשתית היקפית והדמית שמתחתיה. הסימפטומים מתחילים בדרך כלל בעשורים שני עד רביעי לחיים, עם תלונות של floaters מתגברים, או ירידה בראייה משנית לבצקת מקולרית. הסימן העיקרי של מחלה זו הוא vitritis בדרגות חומרה שונות, שנעה מתאים בזגוגית הקדמית ועד לעכירות קשה בכל הזגוגית. Snowbanking, סימן טיפוסי ל-pars planitis, הוא יצירת פלאק אפור לבן על ה-pars plana התחתון.
מהלך המחלה ברוב המקרים הוא כרוני, נמשך מספר שנים ומאופיין בהחמרות והפוגות רבות. למרות זאת, הפרוגנוזה היא יחסית טובה.
האינדיקציות לטיפול במצב זה הן חדות ראייה פחותה מ-6/12, משנית ל-cystoid macular oedema ולעכירויות בזגוגית. הטיפול במצב זה כולל הזרקות של (triamcinolone acetonide Kenalog) או מתילפרדניזולון לחלל ה-sub-Tenon. במקרים עמידים לטיפול בזריקות יש מקום לטיפול סטרואידלי או אימונוסופרסיבי סיסטמי. אפשרויות טיפוליות נוספות כוללות טיפול בהקפאה (cryotherapy) של בסיס הזגוגית במקרים של neovascularization, וניתוח ויטרקטומיה לטיפול בסיבוכים שונים שעלולים ללוות את המחלה כמו דימום זגוגיתי, עכירויות קשות, ממברנה אפירטינלית וכן היפרדות רשתית.
סקירה של טיפול אימונוסופרסיבי עדכני ב-uveitis
יש מצבים שבהם טיפול סטרואידלי סיסטמי אינו יעיל דיו, כמו במחלת Behcet עם מעורבות המקטע האחורי, מחלה כרונית או חוזרת המצריכה מינון קבוע של prednisone מעל 10 מ"ג ליום או תופעות לוואי לטיפול סטרואידלי שאינן נסבלות. מצבים אלה מצריכים טיפול אימונוסופרסיבי.
הטיפול האימונוסופרסיבי כולל אנטימטבוליטים, calcineurin inhibitors, alkylating agents, חומרים ביולוגיים.
אנטימטבוליטים - כוללים azathioprine methotrexate ו-mycophenolate mofetil Methotrexate .(Cellcept) נמצא בשימוש במגוון של uveitides, גם במבוגרים וגם בילדים. מחקרים מראים יעילות מרבית ב-uveitis הקשורה ל-sarcoidosis.
Mycophenolate mofetil גם כן נמצא בשימוש במגוון של מצבים, ונצפה שנסבל היטב בקרב חולי uveitis. מחקרים הראו כי טיפול זה נמצא כלא יעיל כ-monotherapy או במקרים של מחלה עמידה לטיפול.
Calcineurin inhibitors - cyclosporine A הוא חומר המעכב פעילות תאי T. רוב המחקרים הראו כי טיפול ב-cyclosporine A בשילוב עם מינון נמוך של סטרואידים נמצא יעיל ביותר. בעבודה שבדקה את יעילות הטיפול במעורבות עינית ב-Behcet נצפה כי למחצית מהחולים לא היו התקפים בזמן קבלת הטיפול.
Alkylating agents – chlorambucil ו-cyclophosphamide נמצאים בשימוש רק כאשר אופציות טיפוליות אחרות כשלו או שאינן נסבלות, עקב תופעות הלוואי הקשות הנלוות לטיפול. חומרים אלה נצפו כבעלי הסיכוי הגבוה ביותר להשרות רמיסיה ארוכת טווח. הטיפול בחומרים אלה הוא בדרך כלל ארוך טווח ונמשך לפחות שנה.
חומרים ביולוגיים - בשנים האחרונות חל שיפור בהבנת התהליך הדלקתי, הכולל שפעול לימפוציטים, המייצרים ציטוקינים שונים כגון TNF-alpha, IFN-gamma, IL-1, IL-2 ו-IL-10. התרופות מכוונות כנגד ציטוקינים ספציפיים אלה או כנגד הקולטנים שלהם.
Tumor necrosis factor alpha) TNF alpha
(antagonists - מחקרים בחולים עם uveitis הראו כי בקרב חולים עם מחלה חוזרת יש רמות גבוהות יותר של TNF-alpha, בהשוואה לאירוע ראשון. Infliximab הוכח כטיפול יעיל בהשראת רמיסיה קצרת טווח במחלת Behcet, אולם לא הוכח כיעיל במניעת השנויות המחלה, או האטת התקדמות המחלה. עד כה, המחקר לגבי שימוש
ב-anti TNF-alpha היה מוגבל עקב מספר נחקרים קטן וזמן מעקב קצר. בנוסף, המינון ומשך הטיפול ב-uveitis כרונית עדיין לא נקבעו.
Interleukin-2 receptor antagonists - תרופות ממשפחה זו (daclizumab, basilixumab) אושרו לטיפול במניעת דחיית שתלים על ידי ה-FDA. מחקר הראה תוצאות חיוביות לטיפול ב-daclizumab בקרב חולי uveitis ו-scleritis אשר לא הגיבו לטיפול אחר. גם כאן עדיין לא נקבעו המינון ותדירות הטיפול המיטביים.
Interferon (IFN)-alpha - נמצא כיעיל בטיפול במקרים עמידים של Behcet. מחקרים הראו שיפור בראייה, ירידה במספר ההתקפים החוזרים והפחתה במינון הסטרואידים לאחר טיפול ב-INF-alpha.
טיפול אימונוסופרסיבי בילדים
יש להביא בחשבון מספר שיקולים בטיפול ב-uveitis בילדים. בילדים קטנים יש חשיבות למהירות הטיפול, על מנת למנוע יצירת אמבליופיה בעין המעורבת. טיפול ממושך בסטרואידים סיסטמיים יכול לגרום לעצירת גדילה, לעלייה במשקל
ול-acne .Methotrexate הוכח כיעיל בטיפול ב-JRA וב-uveitis המתלווה.
בילדים, במיוחד, יש לעקוב אחרי תופעות לוואי טוקסיות ואחרי סיבוכים זיהומיים של הטיפול, כגון שחפת ו-varicella zoster.
ד"ר נעם ינקולוביץ, פרופ' טובה ליפשיץ, מרכז רפואי סורוקה, קבוצת שירותי בריאות כללית ואוניברסיטת בן גוריון