צורתם של כל שבעת השרירים החוץ עיניים דומה. הם מודגמים ב-CTכמסה כישורית בחתכים אקסיאליים וסאגיטליים, והם בעלי מבנה מלבני בחתך קורונאלי. על פי מדידות של CT, קוטר השרירים הנורמלי הוא כדלקמן: שריר רקטוס מדיאלי - 0.5±4.1 מ"מ, שריר רקטוס תחתון - 0.8±4.9 מ"מ, שריר רקטוס עליון - 0.7±3.8 מ"מ, שריר רקטוס לטרלי - 0.6±2.9 מ"מ ושריר אלכסוני עליון - 1.4±2.4 מ"מ.
אמברליולוגיה ופיזיולוגיה
מקור השרירים החוץ עיניים הוא במסה מזודרמלית המקיפה את העין המתפתחת. אותה המסה מתחלקת למיוטומים שבהמשך יהוו את השרירים. שריר הלבטור הוא האחרון להתפתח ולהיפרד מהרקמה המזנכימלית של שריר הרקטוס העליון. לשרירים אלה יכולת מיוחדת לייצר תנועות עין מהירות ומדויקות, להישאר מכווצים ולהתנגד לעייפות. ששת השרירים הקיימים מזוהים על פי מיקומם, צבעם ועל פי תבנית האינרבציה שלהם. כל אחד מהם מורכב מפרופורציות שונות של סיבי שריר, המאורגנים בשתי שכבות, חיצונית ופנימית. השכבה החיצונית של הסיבים מורכבת בעיקרה מסיבים המעוצבים בנפרד, עם רטיקולום סרקופלזמטי מפותח ופעילות אוקסידטיבית גבוהה. סיביFast twitch אלה יכולים לייצר תנועת עין מהירה ולכן אחראיים על תנועות עין מהירות וסקדות. שכבת הסיבים הפנימית מורכבת בעיקרה מסיבים Slow twitch. סיבים אלה מעוצבבים בקבוצות en grappe ולכן ההתכווצות שלהם איטית יותר והם אחראיים לתנועות הטוניות, Pursuit ו-Vergence.
שכיחות
למרות ההתקדמות הניכרת בטכניקות ההדמיה של השרירים החוץ עיניים ב-30 השנים האחרונות, השכיחות המדויקת של הגדלת שריר חוץ עיני אינה ידועה היות שרוב אוכלוסיית החולים הצפויים לפתח הגדלה של השרירים החוץ עיניים - חולי הטירואיד - אינם נשלחים לבדיקות הדמיה ואינם מתועדים.
אורביטופטיה טירואידית היא ללא ספק הגורם המשמעותי ביותר להגדלת שריר אקסטרה אוקולרי. בסקירה גדולה שבוצעה באוניברסיטת הקולומביה הבריטית שבקנדה בין השנים 1976 ל-1997, נמצא כי בחולים עם הדגלת שריר חוץ עיני יחיד, רק ב-99 מבין 1,750 חולים (5.6 אחוזים), הסיבה להגדלת השריר לא היתה קשורה לטירואיד (טבלה 1).
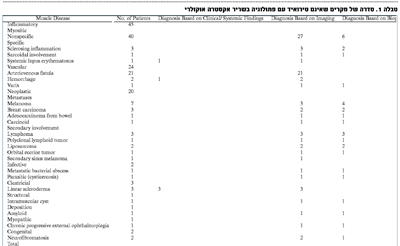
מבין המקרים שאינם קשורים בבלוטת התריס, נמצא כי מיוזיטיס היא הסיבה השכיחה ביותר ומהווה כ-43 אחוז מהמקרים. מיוזיטיס אקוטית מאופינת בכאב, בנפיחות, בהרחבת כלי דם, באקסודציה אינפלמטורית ובהפחתה בתנועתיות. מיוזיטיס כרונית, לעומת זאת, לרוב מלווה בהרס של רקמת שריר וביצירת רקמה פיברוטית שגורמת למיופטיה רסטרקטיבית.
פיסטולה של הסינוס הקוורנוזי (CCF )היא הסיבה השנייה בשכיחותה להגדלת שריר שאינה על רקע טירואיד ומהווה 22 אחוז מהמקרים. במקרה זה, הגדלת השריר היא תוצאה של עלייה בלחץ הוורידי ושל הרחבה של הכלים הווסקולריים. ירידה בלחץ הפרפוזיה לאורך המיטה הקפילרית גורמת לאיסכמיה שמגבירה את חוסר התפקוד. טרומבוזיס של הוורידים האורבטליים או של הסינוס הקברנוזי יכול להפריע לניקוז הוורידי ולגרום לנפיחות ולנויורופתיה אופטית.
תהליכים גידוליים, ראשונים או משניים, היו הסיבה השלישית בשכיחות להגדלת שריר (ב-18 אחוז מהמקרים). לעתים קרובות במקרים אלה יש החלפה של רקמת השריר על ידי הגידול ולכן מופיעה רסטריקציה מכאנית. מעורבות אפיקלית עלולה לגרום להפרעה בניקוז הוורידי ולכן לגודש ולנפיחות.
הגדלת שריר עלולה להיות אקוטית כתוצאה מדלקת או מדימום תוך שרירי (בדרך כלל במקרים של מלפורמציה וסקולרית). בנוסף, ייתכנו אבסס בשריר, ציסטה, הצטברות של חומר עמילואידי או אף הגדלה מולדת (נדיר) בקשר עם נויורופיברומטוזיס.
הקטנה של שריר יכולה להיות עקב אטרופיה (כתוצאה של דנרבציה במקרה של שיתוק עצבי) או עקב מיופתיה מולדת או נרכשת.
מאפיינים של אורביטופטיה טירואידית - אורביטופטיה טירואידית היא תהליך אוטואימוני שקשור בהפרעה בתפקודי בלוטת התריס בכ-90 אחוז מהמקרים. המחלה נסקרה בהרחבה במהדורות קודמות ולכן לא נרחיב עליה את הדיבור בסקירה זו. נדגיש רק כי מעורבות שרירים אקסטרה אוקולריים נצפית בכ-70 אחוז. המאפיינים העיקריים בשריר כוללים דלקת, בצקת ופיברוזיס שניוני. השרירים יכולים להגיע לנפח של עד פי שישה מנפחם המקורי. לשריר מראה שונה ב-CT בשלב הדלקתי החריף המאופיין בהגדלה דיפוזית פוזיפורמית של גוף השריר (לרוב ללא הגיד) וזאת בניגוד למראה בשלב הצלקתי של המחלה שבו ניתן להבחין באזורים צפופים פחות בתוך השריר המייצגים ניוון שומני של השריר.
מאפיינים של סיבות למחלת שריר שאינן על רקע טירואיד
מאפיינים של סיבות למחלת שריר שאינן על רקע טירואיד (ראו בטבלה 2):

1. מחלות דלקתיות
מיוזיטיס אורביטלי לא ספציפי - וריאנט של orbital inflammatory syndrome. המיוזיטיס יכול להופיע בצורה מבודדת ואקוטית ומאופיין בהיסטוריה בת ימים עד שבועות של כאב ארובתי (בעיקר בעת הנעת העין בכיוון השריר הפגוע), נפיחות וכפל ראייה. ייתכן גם בלט עין. מיוזיטיס מעט שכיח יותר בנשים בעשור הרביעי והחמישי לחייהן. בהדמיה רואים הגדלה דיפוזית של השרירי עם מעורבות הגיד. לרוב יש קליטת חומר ניגוד. יש מקרים פחות טיפוסיים שבהם הגיד אינו מעורב. כל אחד מהשרירים החוץ עיניים עלול להיות מעורב, כולל השרירים האלכסוניים והלבטור ולמעשה אין שריר מסוים בעל שכיחות גבוהה יותר לעומת האחרים (יש דיווחים על שכיחות נמוכה יותר של הרקטוס התחתון). הרסטריקציה של התנועה תהיה באותו ציר של השריר המעורב. יש לציין כי יש מקרים בעלי אופי כרוני פרוגרסיבי יותר ומקרים של התקפים חוזרים, לאו דווקא באותו שריר, ולעתים אף בעין הנגדית. מקרים אלה פחות שכיחים מהצורה המבודדת.
בדרך כלל התגובה לטיפול בסטרואידים סיסטמים היא מהירה ודרמטית. אולם, כישלון או חוסר תגובה לטיפול מחייבים העלאת ספק בנוגע לאבחנה וכן את האפשרות לבצע ביופסיה. במקרים מתאימים ניתן לשלב טיפול אימונוסופרסיבי.
מיוזיטיס ספציפי - מיוזיטיס אורביטלי יכול להופיע כחלק מתהליך אינפלמטורי סיסטמי או מוגבל לארובה. הגיל הממוצע בעשור הרביעי וגם במקרה זה מעט יותר שכיח בנשים. הפרזנטציה השכיחה ביותר היא של כאבים אקוטים דו צדדיים.
בדיקה קלינית יחד עם בדיקות עזר מתאימות דרושות לאבחנה. גם במקרה זה תהיה תגובה טובה לטיפול בסטרואידים סיסטמים אך הטיפול צריך להתבסס בראש ובראשונה על הטיפול במחלה הספציפית.
המחלות הספציפיות הגורמות למיוזיטיס בגיל המבוגר השכיחות ביותר, על פי המופיע בספרות, הן לופוס וסרקואידוזיס. מחלות נוספות: Crohn's, Sclerosing inflammation of the orbit, Giant cell myocarditis ו-Linear scleroderma.
לופוס - מחלה מולטיסיסטמית שגורמת לוסקוליטיס חסימתי בעיקר של הארטריולות. בדרך כלל, האבחנה של לופוס כבר קיימת במקרה של מיוזיטיס. אם אין אבחנה כזו, אך יש חשד על פי פריחה, ארטריטיס, סרוזיטיס, ניתן להיעזר בבדיקות עזר אבחנתיות ללופוס. הטיפול הוא בסטרואידים במינון גבוה עם או ללא שילוב של אימונוסופרסיה או פלזמהפרזיס.
סרקואידוזיס - מחלה גרנולומטוטית אינפילטרטיבית מולטיסיסטמית, שכיחה בשחורים, פי עשרה עד 17 יותר מאשר בלבנים. אובאיטיס קדמית היא המעורבות העינית השכיחה והגדלה של בלוטת הדמעות היא המעורבות הארובטית השכיחה. בדרך כלל תהיה היסטוריה של סרקואידוזיס במקרה של מיוזיטיס אבל ייתכן שהמיוזויטיס תהיה ההתייצגות הראשונית. ביופסיה של שריר תראה noncaseating granuloma אופייני. אפשר להיעזר בבדיקות עזר מתאימות.
Crohn's disease - מחלה אינפלמטורית גרנולומטוטית של המעי בעלת סיבוכים אקסטרהאינטסטינלים רבים. מיוזיטיס היא נדירה, מופיעה בגיל צעיר יחסית (בדרך כלל פחות מ-21). בדרך כלל יש התקפים חוזרים של מיוזיטיס ותגובה מצוינת לפרדניזון.
Linear scleroderma - מחלה כרונית אוטואימונית אשר עלולה לגרום לדלקת ופיברוזיס גם בשרירים האקסטרהאוקולרים. האבחנה היא קלינית ויש גם נוגדנים ספציפיים למחלה. במקרה של מעורבות השרירים האקסטרהאוקולרים תהיה רסטריקציה בהנעת שרירים וגם יתכנו שינויים במנה הארובה- אנופטלמוס עקב הפיברוזיס.
Sclerosing inflammation - מחלה מקומית של שריר, גורמת למיוזיטיס כרונית בעלת מהלך איטי. הסימפטומים כוללים כפל ראייה, חוסר נוחות ופרופטוזיס. בהדמיה רואים מסה של רקמה רכה אירגולרית מערבת שריר רקטוס וגולשת לתוך השומן הארובתי. האבחנה הסופית נעשית על ידי בביופסיה.
מחלות סיסטמיות נוספות שקשורות במיוזיטיס (דיווחים ספורים): whipple, צליאק, מחלת פרקים ראומטית ודרמטומיוזיטיס.
מיופטיות אוקולריות פרהניאופלסטיות - דווח במקרים בודדים של לימפומה non-Hodjkin, סרטן שלפוחית השתן ופרהגנגליומה.
2. מחלות וסקולריות
המחלה הווסקולרית הנפוצה ביותר שפוגעת בשרירים האקטרהאוקולרים היא, כאמור,carotid cavernous fistula (ישיר או בלתי ישיר). הפיסטולה מביאה לזרימה רטרוגרדית לאורך הווריד האופטלמי העליון, לעלייה בלחץ ורידי קפילרי וכתוצאה מכך לבצקת ברקמת השריר. בנוסף לכך, ירידה במפל הלחצים העורקי-ורידי בתוך המיקרוצירקולציה בשרירים מובילה לירידה בפרפוזיה של הרקמה ולהיפוקסיה בעיקר במקרים של שנט high-flow. התפקוד הלוקה של השריר עלול להוביל לכפל ראייה ולאופטלמופלגיה. גם בעיה באספקת הדם לעצבים או לחלופין לחץ עליהם כתוצאה מגודש כלי דם יכולה להוות פקטור בהורדת התפקוד של השרירים. מידת המעורבות של השרירים והחומרה תלויה בסוג הפיסטולה. בפיסטולה ישירה, carotid cavernous fistula - ההתחלה אקוטית, בדרך כלל כתוצאה מטראומה ומופיעה בצעירים יותר. במקרים אלה, התסמינים קשים יותר מאשר פיסטולה בלתי ישירה dural cavernous fistula (בין סעיפים מנינגיאלים של המערכת הקרוטידית לבין הסינוס הקברנוזי), שמופיעה בדרך כלל בצורה יותר אינדולנטית בגיל המבוגר, בעיקר בנשים עם רקע מיקרווסקולרי.
נציין כי כל מלפורמציה מוחית שגורמת לניקוז אנטריורי דרך כלי דם אורביטלים יכולה לגרום לגודש ורידי בארובה ולהגדלה של שרירים בעקבותיו. כמו כן, מלפורמציות וסקולריות פנימיות בארובה יכולות להשפיע על השרירים על ידי דימום לתוכם, לחץ מקומי עליהם או אינפילטרציה דיפוזית לתוכם. במקרה של דימום ספונטני תוך שרירי בארובה, ללא רקע של בעיה המטולוגית, הבעיה היא בדרך כלל מלפורמציה וסקולרית מקומית.
3. מחלות ניאופלסטיות
מעורבות שרירים חוץ עיניים בגידול יכולה להיות בשל מטסטזה לשריר מאיבר רחוק או בשל הסננה מקומית מגידול ברקמה סמוכה. גידול ראשוני של השריר עצמו נדירה ביותר.
מטסטזה - הגידול הראשוני ברוב המקרים המתוארים בספרות הוא מלנומה של העור וקרצינומה של השד. מקורות שכיחים פחות כוללים מערכת העיכול, ריאות וגם קרצינואיד. הסימפטומים הם בדרך כלל הגבלה בתנועה. מעורבות השרירים ההוריזונטלים, ובעיקר הרקטוס המדיאלי, היא השכיחה ביותר. המעורבות היא בדרך כלל חד צדדית. במקרים של סרטן שד אופייני למצוא אנופטלמוס. מטסטזות אחרות גורמות דווקא לפרופטוזיס. הפרוגנוזה לרוב אינה טובה היות שבדרך כלל מדובר במעורבות מטסטית נרחבת. מעורבות שרירים כאתר מטסטטי בודד נחשבת לנדירה.
הטיפול הוא סיסטמי במחלה הראשונית אך ניתן לבצע טיפול הקרנתי לארובה בלבד ( במינון של 3,000-4,000 רד) במקרים סימפטומטיים שאינם מועמדים לטיפול סיסטמי.
א. גידול ראשוני - גידול ראשוני בשריר אקסטרהאוקולרי נדיר ביותר. המקור של רבדומיוסרקומה במרבית במקרים אינו בשריר אלא מרקמות רכות פרימיטיביות בארובה.
ב. גידול שניוני - שריר הרקטוס הלטרלי עלול להיות מעורב בגידולים של בלוטת הדמעות ומנינגיומות של כנף הספנואיד. השרירים האלכסוניים והתחתונים מעורבים בגידולים של הסינוס המקסילרי.
ג. לימפומה והפרעות המטופואטיות - לימפומה יכולה להיות מרוכזת סמוך לשריר הרקטוס, בעיקר העליון. מעורבות דו צדדית של תהליך לימפופרוליפרטיבי מעידה על תהליך סיסטמי של לוקמיה או לימפומה.
4. זיהום
תיאורטית, השרירים יכולים להיות מעורבים בכל תהליך זיהומי בארובה. אולם בפועל, רק כמה מזהמים ספציפיים גורם למעורבות השרירים האקסטרהאוקולרים. תהליך של סינוסיטיס בקטריאלי שמתפשט לארובה הוא לאין ערוך הזיהום הנפוץ ביותר שמערב את שריר הארובה.
מזהמים נדירים כוללים trichonella spiralis, פרזיט שבולעים באכילת בשר לא מבושל וגורם למיופטיה ברוב מקרי ההדבקה. בדרך כלל, גם שרירים סקלטלים אחרים מעורבים וניתן למצוא עלייה של אנזימי שריר בדם. ביופסיה תאשר האבחנה. גם ב-cysticercosis (נגרם גם הוא על ידי אכילת בשר חזיר לא מבושל) הפרזיט ידוע כפוגע בשרירים אקסטרהאוקולרים. בהדמיה ניתן לראות את הציסטה של הפרזיט וכך נעשית האבחנה.
Lyme disease היא מחלה מולטיסיסטמית, שבה המזהם borrelia burgdorferi מועבר על ידי עקיצת יתוש. השרירים האקסטרהאוקולרים יכולים להיות מעורבים בצורה של מיוזיטיס אקוטית, לאחר השלב העורי המקומי של המחלה. יש תיאורים ספורדים גם על מעורבות השרירים בסיפיליס. צריך לזכור שאף שבאזורינו סיפיליס היא המחלה נדירה, היא עדיין קיימת בשכיחות גבוהה ברחבי העולם.
5. מיופטיה קונגניטלית
בעיות בהתפתחות האמבליונלית יכולות לגרום לשינויים במבנה השרירים, לשרירים אקססורים או אף לחסר של שריר. בסינדורמים של פיברוזיס קונגניטלי, שבהם יש החלפת רקמת שריר בפיברוזיס, יש לעתים מעורבות של השרירים האקסטרהאוקולרים ולכן לרסטריקציה בתנועת העין. בסינדרומים של קרניוסינוסטוזיס גם כן יש פגיעה בשרירים, יחד עם דיסמורפיה של כל מבני הארובה. גם בנויורופיברומטוזיס יש דיווחים על מקרים של מעורבות שרירי הארובה.
6. מיופטיה אוקולרית
תפקוד השרירים יכול להיפגע במחלות של צומת נויורומוסקולרית (מיאסטניה גרביס), מחלות מיטוכונדריאליות, דפקטים ביוכימיים או דיסטרופיות מוסקולריות. האבחנה נעשית באלקטרומיוגרפיה בשילוב עם התמונה הקלינית. באותם מקרים של מעורבות השרירים תהיה בדרך כלל הקטנה של השריר בהדמיה.
7. עמילואידוזיס
מעורבות אורביטלית שכיחה בעמילואידוזיס ראשוני יותר מאשר עמילואידוזיס משני למחלה כרונית סיסטמית. הפרזנטציה הקלינית השכיחה היא פטוזיס ומעורבות של עור העפעף אבל תיתכן גם מעורבות של שרירים אקסטרהאוקולרים בדרך כלל באופן דו צדדי ודיפוזי.
8. אחר
מצבים נוספים של שינויים בגודל השרירים האקסטרהאוקולרים: חסר ויטמין E, בעיקר עקב בעיות ספיגה, אקרומלגליה- השרירים האקסטרהאוקולרים יהיו מוגדלים באופן דיפוזי וסימטרי כחלק מאורגנומגליה סיסטמית. הגדלת שרירים דיפוזית ניתן לראות גם תחת טיפול בליתיום כטיפול פסיכיאטרי.
הערכה קלינית של שריר אקסטרהאוקולרי
הסימפטומים למחלה של שריר אקסטרהאוקולרי יכוים להיות: דיפלופיה, כאב, פטוזיס, נפיחות העפעף, גירוי אפיסקלרלי וטשטוש ראייה.
קצב התפתחות הסימפטומים יכול להועיל באבחנה המבדלת: מיוזיטיס אורביטלי היא בעלת אופי סובאקוטי (בתוך ימים עד שבועות) ובדרך כלל נלווה כאב. בפיסטולה ישירה הסימפטומים אקוטים ואילו בפיסטולה בלתי ישירה הסימפטומים יכולים להיות אינדולנטים על פני חודשים. מעורבות ניאופלסטית בדרך כלל תהיה רסטרקטיבית וללא כאב. ההתפתחות של אפקט מסה יהיה על פני שבועות וחודשים. תהליך זיהומי יהיה בדרך כלל סובאקוטי.
כפל הראייה יהיה מקסימלי בכיוון של השריר החלש או בתנועה בצד נגדי לשריר רסטרקטיבי. במיוזיטיס הכאב יהיה בתנועות עיניים אקטיביות וגם פסיביות.
פיזור הגירוי האפיסקלרלי יכול לרמז על האטיולוגיה. גודש אפיסקלרלי דיפוזי ולא רגיש למגע אופייני ל-CCF. הסננה מקומית מעל שריר אופיני למיוזזיטיס אקוטי. מסת שריר שניתן למשש מחשידה מאוד ללזיה גידולית.
טשטוש ראייה נובע ממספר גורמים: מחלה אינטרהאוקולרית קונקומיטנטית כמו אובאיטיס או אופטיק נויריטיס כחלק מדלקת אורביטלית, חשיפה של הקרנית כתוצאה מבלט עין, גודש ורידי המוביל לאקסודציה של כלי דם ברשתית או אפקט מסה על עצב הראייה כתוצאה מהגדלת שרירים.
אם יש חשד ללזיה וסקולרית, נצפה לגודש אפיסקלרלי, אקסופטלמוס פולסטילי, עלייה בלחץ תוך עיני או אוושה שנשמעת מעל גלגל העין או המצח. סימנים של אנופטלמוס בעמידה בשילוב פרוטוזיס בולסלבה מחשידים למלפורמציה ורידית (דליות). אבחנה שבין מיפטיה רסטרקטיבית לבין שיתוק (פרזיס) מבוצעת על ידי מבחן forced duction או עלייה בלת"ע בסיבוב העין לכיוון ההגבלה. עייפות השריר מאפיינת מיאסטניה גרביס.
אפשרויות האבחנה
טכניקות ההדמיה הקיימות לשרירים הן: CT, MRI, US וגם טכניקות משלימות נוספות שעשויות להדגים מבנים אורביטלים, ביניהם השרירים האקסטרהאוקולרים.
CT - חתכים קורונלים וחתכים דקים של מבט אקסיאלי מאפשרים הדגמה של מבנים ולזיות אורביטליות בפורמט מוכר ונגיש ולכן זוהי הבחירה הראשונית ברוב המקרים. רקמת השומן בעלת הצפיפות הנמוכה מהווה קונטרסט טבעי מצוין לשרירים האקסטרהאוקולרים, ללא צורך בשימוש בחומר ניגוד. לכל שריר יש מסלול אורביטלי יחודי ולא ניתן לראות את כל השרירים באותו חתך, ולכן CT קונבנציונלי הוא לא אופטמלי לאבחנה. בנוסף חשוב לציין כי שינויים בעובי השרירים יוכל להיות גם עקב שינוי במבט, שינוי במנח הראש וכמובן גם בפזילה. התמונה במיוזיטיס היא של האדרה בולטת של השריר והגדלה שלו. אינפילטרציה של השומן הארובתי, מעורבות של האינסרציה הגידית ועיבוי סקלרלי תומכים בתהליך דלקתי. אין דרך להבדיל באמצעות ה-CT בין תהליכים דלקתיים שונים. במצב של שנט ארטריו-ונוזי תהיה הגדלה דיפוזית של שרירים ובנוסף הגדלה של superior ophthalmic vein. בניאופלזיה תיתכן מעורבות דיפוזית של השרירים או מעורבות שריר בודד. במקרים אלה, גבולות השרירים בהדמיה בדרך כלל חדים אם כי לעתים תהיה הסננת שומן שתיתן גבולות אירגולרים.
US - A-scan, B-scan ו-דופלר עורקי צוואר הן בדיקות דינמיות לבדיקת מצב השרירים האקסטהאוקולרים. ה-A-scan נותן אינפורמציה לגבי מיקום, צורה, גודל ווסקולריות של לזיה בשריר. ה-B-scan נותן מידע מבני ובדיקת הדופלר רלוונטית ללזיות בעלות מרכיבים וסקולריים. מיוזיטיס מתאפיינת בהגדלת שריר וגם גיד עם רפלקטיביות נמוכה עקב אינפילטרציה אחידה של תאי דלקת. לעומת זאת, במיופטיה של Graves' אין אינפילטרציה אחידה של תאי הדלקת וגם יש הצטברות גליקוזאמינוגליקן, ולכן הרפלקטיביות הפנימית של השריר תהיה גבוהה. ניאופלזיה נראית דומה למיוזיטיס ב-US, למעט העדר מעורבות הגיד ברוב המקרים וגם הימצאות שינויים במבנים סמוכים. באותם מקרים אין תגובה לסטרואידים ולכן הכלל אומר שכאשר אין תגובה לסטרואידים, יש לקחת ביופסיה מהשריר. במלפורמציה וסקולרית לא יהיה שינוי ברפלקטיביות הפנימית של השריר.
MRI - בדיקה בעלת יתרון להפרדה ולהדגמת רקמות רכות כמו שרירים אקסטרהאוקולרים באפקס הארובה. במיוזיטיס יהיה סיגנל של אינטנסיטי נמוך בT1- וגבוה ב-T2. באבנורמליות וסקולרית תהיה הרחבה של הווריד האופטלמי העליון והסינוס הקברנוזי. בניאופלזיה יהיה סיגנל הלזיה בינוני עד נמוך ב-T1, וב-T2 יהיה סיגנל בינוני- גבוה.
מאפיינים מורפולוגיים של הדמית השרירים
הגדלת שריר - הגדלת השריר המקסימלית תהיה בגידול. מיוזיטיס, מטסטזות, זיהום ומלפורמציות וסקולריות מתאפיינים בהגדלת שריר בינונית. לעומת זאת, הקטנת שריר מעידה על אטרופיה עקב דנרבציה או מיופטיה. הקטנה בפרנכימה יכולה להעיד גם על תהילך דלקתי ועל החלפה של הרקמה בפיברוזיס (למשל במטסטזות שד). קיצור באורך שריר יכול לקרות בתהליכי פיברוזיס, לאחר טראומה או עקב ניתוח.
שינויים בצורת שריר - הדגלה דיפוזית של שריר עם או בלי הגיד במצבי דלקת, גודש ואקרומגליה. מיוזיטיס מתאפיינת במעורבות של הגיד בתהליך. הגדלה פוקלית של השריר בדרך כלל בתהליך גידולי או וסקולרי.
היקף המעורבות של השרירים - מעורבות חד צדדית שכיחה יותר במיוזיטיס, שנטים של עורק- וריד וגידולים ראשוניים או שניוניים. מעורבות דו"צ שכיחה במיופטיות, אקרומגליה ובמחלה מטסטטית.
גבולות שריר - לשריר בריא יש גבולות ברורים וחדים. גבולות אירגולרים ולא מוגדרים מעידים על תהליך פתולוגי של דלקת או גידול. הסננה של השומן יכולה להעיד על מעורבות של מבנים נוספים בארובה.
אם יש שימוש בחומר ניגוד, הרי בהליכי מיוזיטיס וגרייבס יש האדרה משמעותית של שריר לעומת שנטים וסקולריים וגידולים שמתאפיינים בהאדרה וריאבילית.
הערכה סיסטמית ובדיקות מעבדה
חולים צריכים לעבור אנמנזה מפורטת ובדיקה פיזיקלית על מנת לאתר סימנים של מחלה סיסטמית, כולל בדיקת שד, ליפדנופטיה או אורגנומגליה. ניתן להיעזר בבדיקות מעבדה נוספות בחשד לתהליכים סיסטמים כמו סרקואידוזיס, לופוס או וגנר אולם לרוב, במצבים של דלקת לא ספציפית, בדיקות מעבדה אינן נחוצות. תפקודי בלוטת התריס ובדיקת נוגדנים יכולה להועיל אך בתשובה שלילית לא ניתן לשלול אורביטופטיה טירואידית. ניתן להיעזר בצילום חזה, מיפוי גליום ובדיקות עזר נוספות על פי צורך ולפי סיפור קליני.
ביופסיה
באופן עקרוני, על מנת להגיע לאבחנה דפניטיבית, דרושה ביופסיה. ביופסיה פתוחה תיתן את החומר הרקמתי הטוב ביותר להערכה פתולוגית. ניתן להסתפק ב-fine needle aspiration תחת שליטה של US או CT על מנת לאפשר בדיקה ציטולוגית בלבד במקרי גידול וגם ביופסיה אנדוסקופית אפשרית, אולם מורכבות הפרוצדורות והניסיון שדרוש בהצלחתן, יחד עם ניהול בעייתי של הדגימה עצמה, בדרך כלל גורמים להעדפה של הביופסיה הפתוחה. צריך לזכור שביופסיה אינה נחוצה בהכרח במקרים שבהם יש אבחנה של גידול סיסטמי או לחלופין שיש סיפור קליני קלאסי של מיוזיטיס אקוטית. רצוי להשתמש בביופסיה פולשנית רק כאשר יש צורך קליני, בעיקר כאשר התמונה לא קלאסית, כשאין תגובה לטיפול או שיש עוד משהו שלא מסתדר באבחנה הקלינית.
מבחינה כירורגית, בביופסיה פתוחה חושפים לחמית וטנון ברביע הרצוי, תופסים שריר בעזרת הוק באזור האינסרציה שלו. משיכה של השריר תחשוף אותו. יש לקחת דגימה מקצה השריר, רחוק ככל הניתן מהאינסרציה של העצב. תופעות לוואי בגישה זו אינן שכיחות.
טיפול
מיוזיטיס לא ספציפית מגיבה לתרופות אנטיאינפלמטוריות לא סטרואידליות, בעיקר במקרים של מעורבות שריר בודד ובאפיזודה ראשונה, אולם הרגישות לטיפול סטרואידלי היא יותר גדולה ולכן אם יש מעורבות של מספר שרירים, רצוי להתחיל במינון גבוהה של סטרואידים 60-40 מ"ג פרניזון. מינון אגרסיבי זה נועד להפחית את התגובה הפיברוטית שבדלקת ובהמשך להפחית רסטריקציה של השרירים. חוסר תגובה לטיפול בפרדניזון מעלה שאלה לגבי האבחנה ונדרשת ביופסיה על מנת לשלול גידול. במקרים מסוימים ניתן להשתמש בהקרנות או בטיפול אימונוסופרסיבי גם במקים דלקתיים.
מיוזיטיס ספציפי כמו בסרקואידויס או לופוס גם כן מגיבה לטיפול סטרואידלי והישנות תימנע על ידי טיפול במחלה הבסיסית.
ב-carotid-cavernous fistula ישירה עם flow גבוה לרוב נדרש טיפול אולם בפיסטולה לא ישירה כאשר ה-flow נמוך, יש להעדיף טיפול שמרני כי חלק מהפיסטולות נסגרות ספונטנית. אף על פי כן, באינדיקציות מסוימות, כגון גלאוקומה, רובאוזיס, ירידה בראייה, אוושה בלתי נסבלת, כאבי ראש או עין חזקים, לא ניתן להסתפק בטיפול שמרני ויש לסגור את הפיסטולה באמבוליזציה על ידי סליל או בלון.
מעורבות ניאופלסטית של שריר מגיבה בדרך כלל להקרנות של 3,000-4,000 rad במנות מחולקות. כימותרפיה ניתנת במקרים מסוימים של מעורבות סיסטמית.
שני מקרים המדגימים את השימוש המושכל בצורך בביופסיה:
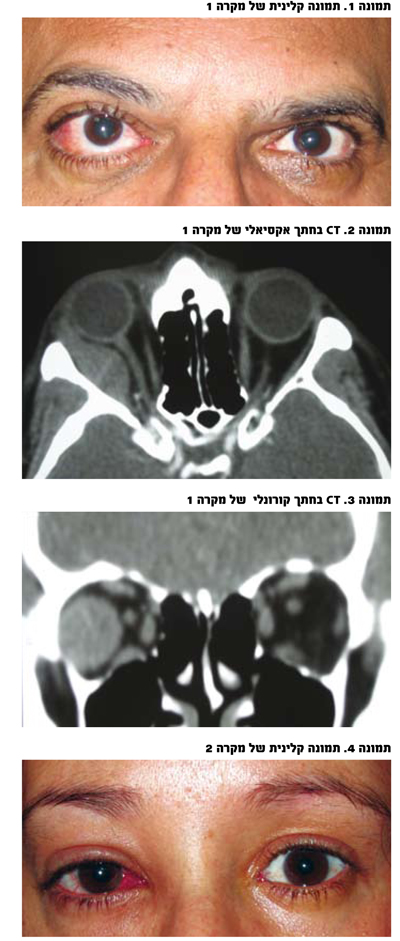
מקרה 1: חולה בן 52, בריא בדרך כלל, פנה למיון עקב פרופטוזיחס, הגבלה בתנועת העין ימינה וכאבים בעין ימין במשך מספר ימים (תמונה 1). בדיקת תפקודי העצב ובדיקת עיניים מלאה תקינים. ב-CT, ממצא של עיבוי שריר רקטוס לטרלי באותו צד פי חמישה מהנורמה (תמונה 2, 3). בבדיקה גופנית, ממצא של בלוטת לימפה מוגדלת באקסילה מימין, מעבר לכך ללא ממצאים משמעותיים בבדיקה גופנית או בדיקות מעבדה.
למרות פרזנטציה אופיינית למיוזיטיס ותגובה טובה מאד לסטרואידים הוחלט על הצורך בביופסיה בשל הממצא של הגדלת הבלוטה באקסילה. תשובה פתולוגית הדגימה לימפומה מסוג הודג'קינס. בהמשך עבר טיפול כימותרפי עם תגובה טובה וחזרה של הארובה לנורמה.
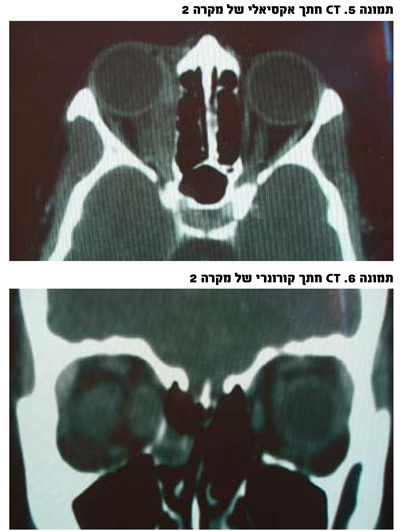
מקרה 2: בת 26, בריאה לחלוטין, הופנתה למרפאתנו בשל בלט עין של 4 מ"מ והגבלה בתנועה שמאלה של עין ימין. שאר בדיקת העיניים, כולל תיפוקי עצב, היתה תקינה למעט גודש אפיסקלרלי באזור שמעל שריר הרקטוס המדיאלי (תמונה 4). בוצע CT שהדגים עיבוי שריר הרקטוס המדיאלי (תמונה 5). בירור למחלה בבלוטת התריס שלילי. בדיקות דם שכללו ס"ד וש"ד היו תקינות. האפשרות הסבירה ביותר היתה מיוזיטיס בלתי ספציפית (idiopathic orbital inflammation). הוחל טיפול בסטרואידים במינון 60 מ"ג עם תגובה טובה וחזרה של השריר לנורמה. החולה עברה התקף נוסף כעבור מספר חודשים, גם הוא הדגים תגובה מצוינת לסטרואידים. בשל הפרזנטציה הטיפוסית למיוזיטיס הוחלט לא לקחת ביופסיה מהשריר והחולה נותרה אסימפטומטית וללא התקפים נוספים במעקב של שנתיים.
לסיכום, מעורבות של שריר חוץ עיני שכיחה ביותר באורביטופטיה טירואידית. במאמר זה סקרנו את המחלות האחרות השכיחות שאינן טירואיד למעורבות של שריר - דלקתיות, ניאופלסטיות ווסקולריות. את רוב המקרים ניתן לאבחן על פי סיפור קליני, מאפיינים קליניים מקומיים וסיסטמיים, הדמיה ובדיקות עזר נוספות. כאשר יש דילמה אבחנתית ובמקרים פרוגרסיביים וכרוניים, יש לבצע ביופסיה.
ד"ר ענבל אבישר, ד"ר יפתח יסעור, מערך העיניים, בית החולים בילינסון, המרכז הרפואי רבין, פתח תקוה