זיהום בשלפוחית השתן (Cystitis) יכול להיות חד, כרוני או נשנה והוא מתבטא בנוכחות כמות גדולה של חיידקים ותאי דלקת בשתן. מהלך המחלה נקבע על ידי מידת אלימותו של החיידק (פתוגניות), עמידותו לאנטיביוטיקה ומיעילות מנגנוני ההגנה של הגוף.
זיהום בדרכי השתן בנשים הוא תופעה שכיחה ביותר. 50 אחוז מהנשים יחוו לפחות זיהום אחד בדרכי השתן במהלך חייהן1. בנשים שבין גיל 18 ל-30, הסיכוי לחלות בזיהום בדרכי השתן הוא 0.5 אירועים בשנה2. 25 אחוז מנשים אלו יסבלו מזיהום נשנה בדרכי השתן3, המוגדר כשניים או יותר זיהומים במהלך שישה חודשים, או שלושה או יותר זיהומים בשנה5,4. החיידק השכיח ביותר הוא איקולי המהווה כ-75 אחוז מסך החיידקים הצומחים בתרביות שתן בנשים6.
התסמינים האופייניים לזיהום בדרכי השתן כוללים דחיפות, תכיפות בהשתנה, כאב באזור העל-חיקי, צריבה וכאב במתן שתן. במרבית המקרים, הטיפול הראשוני הוא קורס אנטיביוטי קצר (שלושה עד חמישה ימים) ואין הוריה ברורה ומוחלטת לתרבת את השתן, במיוחד כאשר מדובר בנשים פעילות מינית.
תיעוד תרביות השתן
תרבית שתן מהווה את בדיקת הבחירה לאבחון וזיהוי החיידק המזהם עם התפלגות רגישות של אנטיביוטיות שונות. במקרים שבהם יש תסמינים נשנים האופייניים לדלקת בדרכי השתן, מומלץ לבצע תרביות שתן על מנת לבודד את המזהם. צמיחה של חיידק בתרבית מהווה אישוש לאבחנה של נוכחות חיידקים בדרכי השתן. אם מדובר בזיהום נשנה מתועד, מומלץ להפנות את החולה לבירור אורולוגי על מנת לשלול מחלות או מצבים המהווים גורמי סיכון להתהוות זיהומים נשנים (אבנים, הפרעה חסימתית, סעיפים בשלפוחית ועוד).
מה עושים כאשר התסמינים נמשכים ובתרביות שתן אין צמיחה? ראשית, יש לוודא כי תרביות השתן נלקחו כראוי. דהיינו, שהתרבית לא נלקחה בעת או מיד לאחר טיפול אנטיביוטי. כדור בודד של אנטיביוטיקה יכול להוביל לתרבית עקרה למרות שהזיהום עדיין קיים (false negative). כמו כן, יש לקחת מרווח זמן מספיק ארוך (לפחות עשרה ימים) מתום נטילת האנטיביוטיקה על מנת לקבל תוצאה אמינה בתרבית. במידה שהתסמינים נמשכים ובתרביות אין צמיחה, אזי יש לחשוב על אבחנה מבדלת.
בטבלה מס' 1 מפורטים מחלות ומצבים שיכולים לבטא תסמינים דומים לזיהום בדרכי השתן. בחרתי להרחיב את הדיון על שתי תסמונות המופיעות בטבלה כיוון ששכיחותן היא יחסית גבוהה ובגלל שהמודעות אליהן בקרב המטפלים הראשוניים נמוכה ויש צורך ברמת חשד קליני גבוהה יחסית על מנת לאבחנן.
תסמונת השלפוחית הרגיזה
תסמונת השלפוחית הרגיזה (Overactive bladder syndrome) מתאפיינת בתסמין עיקרי של דחיפות במתן שתן ובהעדר יכולת להתאפק. בדרך כלל התסמונת מלווה גם בתסמין של השתנה תכופה ונוקטוריה. כמה מהחולות סובלות מאי נקיטת שתן בדחיפות (urgency urinary incontinence). שכיחות התסמונת גבוהה ונעה בסקירות שונות בין שלושה אחוזים ל-43 אחוז מאוכלוסיית הנשים7.
התסמונת נובעת מהתכווצויות בלתי רצוניות של שריר הדטרוזור. האבחנה היא קלינית ומאוששת על ידי ביצוע בדיקת אורודינמיקה. הטיפול הוא משולב - טיפול התנהגותי (bladder training) שבו מאמנים את השלפוחית לאגור שתן בנפחים גדולים יותר, טיפול פיזיותרפי מכוון לחיזוק שרירי רצפת האגן וטיפול תרופתי (תרופות אנטיכולינרגיות)8.
תסמונת השלפוחית הכאובה
תסמונת השלפוחית הכאובה (painful bladder syndrome), או כפי שנקראה בעבר "דלקת בין רקמתית של שלפוחית השתן" (interstitial cystitis), מתבטאת בכאב אגני, דחיפות ותכיפות במתן שתן והיא פוגעת משמעותית באיכות חיי החולות. הימצאות התסמונת באוכלוסיה המערבית היא 0.5 אחוזים ושכיחותה גבוהה יותר בנשים (נשים 1:9 גברים). הגיל הממוצע להופעת התסמינים הוא 42 שנה9.
הגורם למחלה אינו ברור וככל הנראה מדובר במשלב של גורמים הפוגעים בשלמות שכבת הגליקוזאמינוגליקאן המצפה את רירית שלפוחית השתן ובכך מאפשר חדירה של רעלנים מהשתן אל דופן השלפוחית הגורמים לדלקת עצבית (Neurogenic inflammation) ולכאב. המחלה תוארה לראשונה לפני 100 שנה ומאז הגדרתה, ההוריות להכללת חולים השתנו מספר פעמים. בגלל מורכבות האבחנה ומודעות נמוכה בקרב המטפלים, התסמונת מתגלה באיחור ממוצע של שבע שנים. האבחנה נעשית בדרך השלילה ודרושה מידת חשד גבוהה לקיומה. המחלות והמצבים האחרים שיכולים לבטא תסמינים זהים מפורטים בטבלה מס' 1.
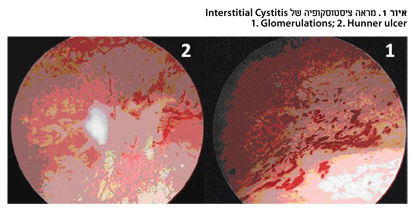
בציסטוסקופיה הנעשית בלחץ מילוי של 80 ס"מ מים, ניתן לראות שני סימנים אופיינים: הסימן הראשון נקרא כיב ע"ש Hunner והשני הוא דימומים זעירים מרירית השלפוחית הנקראים Glomerulations (ראו איור מס' 1)11,10. טיפול מוקדם בתסמונת משיג תוצאות טובות יותר. הטיפול בתסמונת מאתגר ומחייב התייחסות רב תחומית. יותר מ-180 טיפולים שונים תוארו בספרות (התנהגותי, משלים, פיזיותרפיה, תרופות וניתוחים) אך מיעוטם נבדק במחקרים פרוספקטיביים, מבוקרים ואקראיים.
שלבי הטיפול
האם רופא המשפחה יכול להתחיל בבירור? התשובה היא כן. יש להתייחס היסטוריה רפואית עם שאלות מכוונות לגבי הרגלי השתנה, כאב ומיקומו, לברר האם יש היסטוריה של מחלת אבנים, דימום מדרכי השתן, ניתוחים אורולוגיים או סרטן בעבר, טיפול כימותרפי והקרנות. הבדיקה הגופנית מכוונת לאזור איברי המין, מפשעות, מותניים ובטן. אצל גבר יש להעריך את גודל הערמונית ומרקמה ואצל אישה יש לשים דגש על ממצאים סביב השופכה ובדיקת הלדן.
בדיקות המעבדה המומלצות הן בדיקת שתן לכללית, תרבית שתן, כימיה קטנה (אלקטרוליטים וקריאטינין) ו-PSA בגברים. לבדיקת השתן הכללית יש חשיבות נוספת באבחון של נוכחות כדוריות דם אדומות או לבנות. כאשר תרבית השתן עקרה ויש כדוריות לבנות (pyuria), אזי יש לחשוב על אבחנה מבדלת כגון גוף זר בדרכי השתן (אבנים, תומכון אורולוגי, גידולים) או דלקת אטיפית, כולל שחפת של דרכי השתן. נוכחות כדוריות דם בשתן עוקבות במשלב עם תרבית עקרה יכולה להצביע על נוכחות גידול או אבנים בדרכי השתן.
בדיקת סונר דרכי שתן יכולה להדגים אבנים, גידולים, הרחבת מערכות מאספות (הידרונפרוזיס) ושארית שתן.
מתי מומלץ להפנות את החולה לאורולוג? בכל מקרה כאשר מדובר בתסמינים שנמשכים למרות שבתרבית שתן אין צמיחה, יש לבצע את הבירור הראשוני ולהפנות את החולה לאורולוג. ההפניה לאורולוג חשובה גם אם הבירור לא העלה דבר.
להלן מפורטים המצבים שבהם מומלץ להפנות החולה לאורולוג:
מאקרוהמטוריה (שתן אדום למראה) או מיקרוהמטוריה משמעותית (שלוש או יותר כדוריות דם אדומות בשתי בדיקות שתן עוקבות) -
נוכחות כדוריות דם אדומות בשתן מחייבת בירור אורולוגי על מנת לשלול גידולים או פתולוגיות אחרות בדרכי השתן. האורולוג בדרך כלל יבצע ציסטוסקופיה וטומוגרפיה ממוחשבת בפרוטוקול אורוגרפי (CT Urography).
נוכחות של עשר או יותר כדוריות דם לבנות בשתי בדיקות עוקבות - האורולוג יבצע בירור מקיף על מנת לשלול גופים זרים, גידולים, אבנים ושחפת של דרכי השתן.
השתנה חסימתית - כאשר לחולה יש תלונות השתנה חסימתיות, כגון היסוס, זרם חלש, קיטוע, מאמץ בטני והרגשת התרוקנות חלקית, האורולוג יבצע בירור להגדלה שפירה של הערמונית, ישלול גידול בערמונית או היצרות בשופכה. במידת הצורך, יבצע בדיקות דימות מתקדמות, ציסטוסקופיה או אורודינמיקה.
דיסאוריה - צריבה במתן שתן יכולה להיגרם מאבן בשלפוחית או בשופכן הדיסטלי או מגידול בשלפוחית (כולל carcinoma in situ). האורולוג יבצע בדיקות שתן לציטולוגיה ולפי רמת החשד יבצע גם טומוגרפיה ממוחשבת בפרוטוקול אבנים (ללא חומר ניגוד) וציסטוסקופיה.
נוכחות אחד מהתסמינים הבאים: אי נקיטת שתן, כאב או לחץ מסביב לפי הטבעת, בפרינאום או בלדן, דיספראוניה, כאב מותני, הפרשה מהשופכה או מהלדן, מסה או גוש נמוש מסביב לשופכה או בלדן, כאב באשכים, כאב בעת או לאחר שפיכה או זרע דמי.
נוקשות של הערמונית - ערך PSA גבוה ו/או בדיקה רקטלית חשודה לגידול (נוקשות של הערמונית).
פתולוגיה בדרכי השתן - בדיקת סונר המדגימה פתולוגיה בדרכי השתן, דהיינו שארית שתן גדולה, גידול בכליה או בשלפוחית, אבנים או הרחבה של המערכות המאספות.
לסיכום, זיהום נשנה בדרכי השתן הוא תופעה שכיחה, בעיקר בקרב נשים. קיימת חשיבות גדולה לתיעוד הזיהום בתרביות שתן. יש לזכור כי הימשכות התסמינים בנוכחות תרביות שתן עקרות יכולה להיגרם מסיבות שונות, ביניהן גידולים, אבנים ותסמונות דלקתיות שאינן זיהומיות. במרבית המקרים, יש לבצע בירור אורולוגי מעמיק על מנת לאבחן את הבעיה.
ד"ר קובי סתיו, אורולוג נשים, המחלקה לאורולוגיה, המרכז הרפואי אסף הרופא, צריפין, הפקולטה לרפואה סאקלר, אוניברסיטת תל אביב