חשד קליני
ממחקרים שונים שנעשו במספר מדינות עולה כי קיים איחור רב, כשמונה שנים בממוצע, באבחנת אנדומטריוזיס. לעתים קרובות עוברות שנים מעת הופעת התסמינים ועד לפנייה לייעוץ רפואי ואיחור נוסף מרגע הפנייה ועד לאבחנה או התחלת טיפול. החשד העיקרי בהימצאות אנדומטריוזיס עולה בשלב האנמנזה והבדיקה הפיזיקלית. השילוב של אנדומטריוזיס במשפחה (אם, אחיות), תלונות של כאבים עזים בזמן הדימום הווסתי, דימום מוגבר בזמן הווסת, כאבים בזמן קיום יחסים, יחד עם תלונות רבות נוספות, מעלה חשד ראשוני.
ממצאים בבדיקה כגון רחם במנח אחורי, מקובע ולא נייד, הימצאות מסה אגנית, גרגור בדוגלס ועיבוי ורגישות ברצועות הסאקרו-אוטריני מחזקים חשד קליני זה. בדיקת על-קול יכולה לעזור לקלינאי להגיע לאבחנה משוערת של מעורבת שחלתית של אנדומטריוזיס, אבל לפרוסקופיה ונטילת דגימות הכרחית על מנת להגיע לאבחנה.
כיום, עדיין מרבית הנשים מאובחנות באופן כירורגי בשל התפתחות ציסטה שחלתית גדולה, או בעת ביצוע לפרוסקופיה בשל כאבי בטן עזים בחשד לשזור, אבצס אגני, דלקת בתוספתן ולעתים לאחר כשלונות חוזרים בטיפולי פריון. יש לשנות מצב זה ולנסות ולאבחן מוקדם יותר ולמנוע נזק עתידי. זאת, על ידי הכרה מעמיקה עם תלונות המטופלת, עברה הרפואי, עברה המיילדותי, רצונה בפריון, טיפולים קודמים והכרת התסמינים בעזרת שימוש בשאלון מפורט יחד עם בדיקה מדוקדקת.
יש לשים דגש על תלונות הקשורות לכאבים סביב הדימום החודשי (ממתי, מתי, חומרה, מיקום), שינויים בהרגלי היציאות במהלך הווסת, פניות חוזרות למיון עקב כאבי אגן, לתלונות הקשורות לאי פריון, לחשד למעורבות המחיצה בין הנרתיק לרקטום, למעי או לשלפוחית שתן.
במהלך הבירור יש צורך גם בהדמיה: יש לבצע בדיקת אולטראסונד בטני ונרתיקי ככלל, לעתים יש צורך בהדמיה נוספת, עם דגש על אולטראסונד כליות ודרכי שתן ואולטראסונד פריאנלי. לבדיקות כגון חוקן בריום, MRI, ציסטוסקופיה, או קולונוסקופיה מקום רק בעת חשד למעורבות רקטוסיגמה או שלפוחית השתן.
CA-125 היא בדיקה אשר חורגת מתחום הנורמה בשיעור גבוה של נשים הסובלות מאנדומטריוזיס. למרות שאינה ספציפית ואינה אופיינית רק למקרי אנדומטריוזיס, יש לשקול לבצעה בכל חשד קליני לאנדומטריוזיס עם ממצאים אופייניים בבדיקה.
יש להשלים בירור מקיף לפני החלטה על ניתוח שלם, מתן הסבר מקיף לגבי הפעולות שיינקטו במהלך הניתוח, בחירת צוות המנתחים וקביעת היקף הניתוח.
הערכה הטרום ניתוחית כוללת היכרות עם כלל התלונות, ביצוע כל הבדיקות הרלבנטיות, שיתוף מומחים בתחומי התמחות שונים לפני הניתוח ושיתוף מומחים בהדמיה.
השתתפות מולטי-דיסציפלינרית בניתוח - לעתים יש צורך בהיערכות של מומחים בכירורגיה אנדוסקופית מתחום התמחות אחר כגון אורולוג וכירורג כללי בניתוח. בעיקר כאשר מדובר באפשרות של מעורבות מעי או שלפוחית שתן בתהליך האנדומטריוזיס.
לפרוסקופיה אבחנתית
במהלך לפרוסקופיה אבחנתית סוקרים את חלל הבטן והאגן. במהלך הסקירה ניתן לזהות את הרחם, השחלות והחצוצרות, לוודא את תקינות איברי המין, לגלות מוקדי אנדומטריוזיס, הידבקויות, ציסטה שחלתית - אנדומטריומה, מעורבות של איברי האגן, וניתן לקבוע מהם מיקום המוקדים ודרגת החומרה. יש חשיבות בזיהוי מעורבות של איברים נוספים (מעי, אורתר, שלפוחית שתן, נרתיק), בעיקר במקרים של מוקדים רקטווגיליים.
אנדומטריוזיס היא מחלה המתבטאת בצורות שונות עם מורפולוגיה טיפוסית ולא טיפוסית עם ספקטרום רחב ממצא פריטוניאלי בודד בגודל 1 מ"מ ועד לאנדומטריומות בגודל 10 ס"מ ואובליטרציה של הדוגלס. לכן, יש הכרח בשיטת דירוג קלינית על מנת לתקשר בצורה יעילה בנוגע לפרוגנוזה וטיפול. הדירוג המוצע על ידי ה-ASRM הוא כיום המקובל ביותר, אם כי יש לזכור כי שיטת דירוג זו אינה נמצאת במתאם גבוה עם סיכוי לאישה להרות עם או ללא טיפול. יש מקום לשיטת דירוג טובה יותר, ייתכן בשיתוף סמנים קליניים או ביוכימיים, אך הסיכוי קטן שתוצע שיטת דירוג אחרת עד שנגיע להבנה מעמיקה יותר של המחלה מבחינת פתו-פיזיולוגיה של הקשר בין אנדומטריוזיס ואי פריון.
קורלציה בין הממצאים בלפרוסקופיה לבין הוכחה היסטולוגית
הקורלציה בין ממצאים ויזואליים במהלך הלפרוסקופיה והוכחה היסטולוגית תלויה בעיקר בנסיון המנתח. מוקדי אנדומטריוזיס מופיעים בצורות שונות על פי תקופת התפתחותם ולכן ניתן בנקל להחטיא במהלך הניתוח מוקדים אלה ולא לזהותם. לעתים המוקד העיקרי אינו בולט לחלל האגן כמו במקרים של מוקד רקטווגינלי המערב את המחיצה הרקטווגינלית. לכן יש חשיבות לדגימת הממצאים ולקבלת אישור היסטולוגי.
בעבודות שונות מעריכים כי כרבע מהנשים עם מוקדי אנדומטריוזיס לא אובחנו במהלך לפרוסקופיה שבוצעה מסיבות שונות. בעבודות אשר כללו נשים עם כאבי אגן כרוניים, רק כמחצית ממה שנראו למנתח כמוקדי אנדומטריוזיס אושרו היסטולוגית כמוקדי אנדומטריוזיס (Walter, Am J O&G, 2001). תוצאות אלו, המעידות על אבחון לא מדויק ללא שימוש היסטולוגי נמצאו גם בעת ביצוע הניתוח בלפרוסקופיה וגם בלפרוטומיה.
לכן, יש להכיר את כל מגוון הופעת המוקדים, צורות שונות ומראה שונה ויש הכרח לאבחנם היסטולוגית.
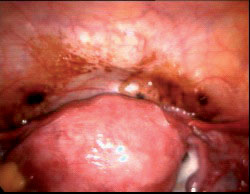
תמונה מס' 1. נגעי אנדומטריוזיס אופייניים
לפרוסקופיה ניתוחית
מטרות הניתוח - לאחר ביצוע אבחנה מדויקת של מיקום המוקדים, כולל אבחנה היסטולוגית, דרגת החומרה, קביעת מעורבות של איברים נוספים, הלפרוסקופיה הניתוחית משמשת כדרך טיפול במקרים של כאב אגני עז שאינו מגיב למשככי כאבים, על ידי כריתת מוקדים וצריבתם, הפרדת הידבקויות והסרת ציסטות שחלתיות (אנדומטריומה), בירור אי פריון וטיפול באי פריון על רקע אנדומטריוזיס.
הסיבות הנפוצות לביצוע לפרוסקופיה ניתוחית בנשים עם אנדומטריוזיס הן: הימצאות ציסטה שחלתית גדולה (אנדומטריומה), כאבי אגן עזים שאינם מגיבים לטיפול תרופתי או כשלונות חוזרים להשגת הריון.
יתרונות הלפרוסקופיה
ללפרוסקופיה יש יתרונות רבים למטופלת בכל מה שקשור להחלמה מהירה, אשפוז, צורך מופחת במשככי כאבים והפחתה בהתפתחות הידבקויות שלאחר ניתוח.
בנוסף, ללפרוסקופיה יתרונות רבים גם למנתח בעיקר כאשר מטרת הניתוח לטפל באנדומטריוזיס. כגישה ניתוחית, יכולת סקירת אגן ובטן עליונה בצורה אופטימלית והיכולת לראות בבהירות ובהגדלה, מאפשרת הלפרוסקופיה גישה למקומות שקשה להגיע אליהם בפתיחת בטן. במהלך הלפרוסקופיה ניתן לאבחן ולטפל באותו ניתוח, כולל ביצוע ניתוח רחב היקף ללא פתיחת בטן, לשם שיפור בתסמינים כגון כאב אגן כרוני, כאב בעת קיום יחסים ושיפור יכולת הפריון. ללפרוסקופיה יתרונות נוספים כגון יכולת כל המנתחים לראות תמונה זהה של הניתוח, יכולת הקלטה ושידור במהלך הניתוח לשם לימוד מודרג ושיפור המיומנויות.
הטיפול הלפרוסקופי בנשים עם אנדומטריוזיס וכאבי אגן כרוניים
אנדומטריוזיס היא מחלה הגורמת לכאבים עזים, בתחילה בזמן הווסת ובהמשך לכאבי אגן כרוניים, לכאבים בעת קיום יחסים, להפרעה בפעילות המעיים עד לפגיעה משמעותית בתפקוד איברים נוספים כגון כליות, שלפוחית שתן או מעיים. נשים רבות מדווחות על פגיעה קשה באיכות החיים, פגיעה קשה בקריירה, בחיי האישות, בדימוי העצמי ובקשרים החברתיים. לפגיעה הקשה באיכות החיים מתווספת אכזבה מהמערכת הרפואית שאינה מוצאת סיבה לכאבי האישה ושולחת אותה לבירורים שונים שאינם מקדמים את האבחנה, וכן חוסר אמון של הסביבה בתחושותיה.
הלפרוסקופיה והאבחנה המדויקת, יחד עם הגדרת חומרת המחלה, מביאות להקלה מעצם מציאת הסיבה וההסבר לתחלואיה. יש לזכור כי קיים איחור רב, כשמונה שנים בממוצע, בין הופעת תסמינים אופייניים ועד לאבחנה בארץ ובמדינות רבות.
הגורמים לכאב אינם ברורים בצורה מספקת וקרוב לוודאי שהשילוב בין הימצאות המוקדים במקומות שונים, נוכחות הציסטה השחלתית, ובעיקר התהליך הדלקתי סביב מוקדים אלה, אחראים להפרשת ציטוקינים המעודדים גדילת פרא של עצבוב פריפרי ויצירת הצטלקויות, האחראיים לתחושת הכאב. בנוסף, יצירת ההידבקויות ויצירת מוקדים באזורים שונים, יחד עם מעורבות של איברים שונים כגון מעי או שלפוחית השתן, קשורות להופעת הכאב.
אין התאמה מלאה בין חומרת התסמינים לממצאים בבדיקה, לממצאים בהדמיות השונות, לערכיCA-125 ואך לא לממצאים כפי שנראים בלפרוסקופיה.
הטיפול הכירורגי, אשר תמיד משלב טיפול תרופתי, משפר משמעותית את איכות חייה של המטופלת. אם כי, ללא מניעת המשך התהליך, דהיינו מניעת וסת, תלונות אלו במשך הזמן יישנו במרבית המקרים.
ניתן לטפל במרבית המקרים בגישה לפרוסקופית אשר לעתים דורשת מערך מומחים מתחומים שונים לשם הגעה לאבלציה מרבית. הדגש במהלך הניתוח הוא על כריתת המוקדים ולא להסתפק בצריבתם, הגעה לרקמה תקינה, הפחתת יצירת הידבקויות שלאחר ניתוח ומניעת דימום.
במקרים של מחלה מוקדית אשר הוסרה בשלמותה, גם אם היא מערבת את המחיצה הרקטווגינלית או את שלפוחית השתן, השיפור התסמיני בולט ונשאר לאורך זמן רב.
הטיפול הלפרוסקופי בנשים עם אנדומטריוזיס ואי פריון
יש חילוקי דעות לגבי התרומה של לפרוסקופיה בשיפור הפריון בנשים עם אנדומטריוזיס בדרגה קלה עד בינונית. יש להביא בחשבון פרמטרים נוספים כגון גיל, משך אי הפריון, הריונות בעבר, נוכחות ציסטות שחלתיות, התפקוד השחלתי לפני הניתוח, נוכחות הידרוסלפינגס ודרגת האנדומטריוזיס, יחד עם גורמי אי פריון נוספים.
יש עדויות כי לטיפול הלפרוסקופי בנשים עם מחלה בדרגות קלות בינוניות יש יתרון מבחינת השגת לידות חי. עבודות אלו מחזקות הערכות קודמות המראות כי גם בדרגות חומרה קלות ובינוניות ללפרוסקופיה מקום חשוב בשיפור שיעור ההריונות (Marcoux S, et al. 1997), מחקר פרוספקטיבי, רנדומלי, שנערך בקנדה, סיכם הריונות שהושגו בתוך 36 שבועות מהניתוח והגיעו ל- 20 שבועות הריון לפחות. נמצא כי 29 אחוז (50/172) מהנשים בהן בוצעה צריבה/כריתת מוקדים הרו, לעומת 17 אחוז (29/169) בלבד מנשים אשר ניסו להרות ללא טיפול.
למרות החסר במחקרים רנדומליים בנושא זה, יש לזכור כי אנדומטריוזיס היא מחלה פרוגרסיבית ואבחנה וטיפול בזמן יכולים להאט את פיזור והתקדמות המחלה.
תמונה 2. חצוצרה ושחלה מכוסות בהידבקויות
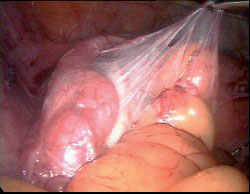
כמו כן נמצא כי בנשים עם הישנות של אנדומטריוזיס וצורך בניתוח חוזר יש יתרון ללפרוסקופיה על פתיחת בטן (Busacca, Hum Rep, 1998). שיעור ההריונות לאחר לפרוסקופיה הגיע ל-54 אחוז לעומת 45 אחוז בפתיחת בטן.
לעומת זאת, במצבים של אנדומטריוזיס בדרגת חומרה בינונית או חמורה, יש הסכמה כי הלפרוסקופיה משפרת את הפריון ושיעור ההריונות מגיע לכדי 60 אחוז לעומת כ-35 אחוז ללא טיפול (Speroff L, et al. (2001). Endometriosis. In Clinical Gynecologic Endocrinology, pp.
1057-1073), ולפיכך בנשים עם אנדומטריוזיס בשלבים III/IV ללא סיבות אחרות לאי פריון, טיפול כירורגי שמרני בלפרוסקופיה וככל הנראה גם לפרוטומיה יכולים לשפר פריון.
נשים רבות הסובלות מאי פריון ממושך מופנות כיום לטיפולי הפריה חוץ גופית. יש עדויות כי אנדומטריוזיס פוגע בשיעור ההריונות גם בנשים אלו. ניתוח לפרוסקופי עשוי לשפר תוצאות פריון בנשים אלו, אך אין מספיק עבודות משוות אשר יאשרו הנחה זו.
כיום, במרכז לאנדומטריוזיס בתל השומר, הונהגו הכללים לפיהם נשים הסובלות מאי פריון ותסמינים קשים הפוגעים באיכות החיים, נוכחות ציסטה שחלתית גדולה, חשד למעורבות של איברים נוספים, חשד לחצוצרות מלאות בנוזל, או במצבים של כשלונות טיפולי הפריה חוזרים, מופנות לטיפול לפרוסקופי לפני ביצוע טיפולי הפריה חוץ גופית נוספים.
תמונה 3. הידבקויות בין רחם טפולה שמאלית וסיגמה
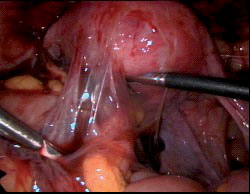
שילוב טיפול תרופתי וכירורגי
טיפול משולב תרופתי וכירורגי לאנדומטריוזיס יכול להיות מורכב מטיפול תרופתי לפני או אחרי הניתוח. למרות שיש יתרונות תיאורטיים, אין עדויות בספרות ששילוב זה משפר פריון ויכול להועיל בדחיית טיפולי הפריון. דווח שטיפול תרופתי טרום ניתוחי מוריד את אספקת הדם ואת גודל המוקדים של אנדומטריוזיס ולכן מוריד את הדימום התוך ניתוחי ואת מידת הכריתה הדרושה. דווח שטיפול תרופתי לאחר הניתוח מותווה לצורך טיפול במחלה השארתית בנשים שבהן לא ניתן לטפל ניתוחית בכל המוקדים. יש הנחה שטיפול הורמונלי לאחר הניתוח גם כן יכול לטפל במחלה "מיקרוסקופית", אבל אף אחד מהשילובים הנ"ל לא הוכח כמשפר את שיעור הפריון.
לעומת זאת, טיפול תרופתי לאחר ניתוח לשם מניעת הישנות תסמינים הוכח כיעיל. השימוש בגלולות באופן רציף לנשים שאינן מעוניינות בפריון מאריך את משך התקופה ללא תסמינים, אם כי יש לזכור כי יש שיעור גבוה של נשים הסובלות מאנדומטריוזיס ומתלוננות על אי סבילות לגלולות.
המירנה הוכחה כיעילה במניעת כאבים ובשיפור תסמינים בנשים עם אנדומטריוזיס. השחרור האיטי של פרוגסטרון מקומי, הקטנה בכמות הדימום הווסתי ובמשך הדימום, עד להיעלמות מוחלטת של דמם וסתי, מתאימים במיוחד לנשים הסובלות ממנורגיה או לנשים הסובלות מדיסמנוריאה. תכשיר זה מתאים גם לנשים הסובלות מאדנומיוזיס וזאת לפני החלטה על ניתוח רדיקלי.
סיכונים בניתוח
הסיבוכים בניתוח קשורים להרדמה הכללית וללפרוסקופיה הניתוחית. הסיבוכים האפשריים הם: פגיעה בכלי דם או איבר בטני בעת הכניסה לבטן, דימום או זיהום. במקרים של אנדומטריוזיס מפושט עם מעורבות של איברים שכנים, רמת הסיכון לפגיעה במעי או שלפוחית שתן או האורתר עולה ולפיכך נדרשת מיומנות גבוהה וניסיון רב, יחד עם שילוב מערך מומחים מתחומים שונים. לעתים יש צורך בכריתת מעיים, השקה של אורתר מחדש לשלפוחית השתן ואו כריתה של מוקדים רקטווגינליים הדורשים משך ניתוח ארוך והחלמה ארוכה יותר.
כאשר מדובר בכריתת אנדומטריומה, נדרשת מיומנות על מנת למזער את הנזק לשחלה, בעיקר בעת נוכחות ציסטות גדולות מ-5 ס"מ, בעת ציסטות דו צדדיות וכאשר מטרת הניתוח להפריד הידבקויות ולשקם חצוצרות שנפגעו. יש לזכור כי לא ניתן באמצעיים כירורגים או תרופתיים להגיע למצב של הבראה מלאה אלא במקרים מסוימים שבהם מדובר במחלה מוקדית ולא מפושטת ובמרבית המקרים מטרת הניתוח היא הקטנה בגודל הממצאים ושיפור סימפטומטי בלבד.
יש להימנע מביצוע ניתוח לפרוסקופי באופן דחוף ללא היכרות מלאה עם כלל התלונות והממצאים, ובביצוע חלקי בלבד. יש לנסות ולהימנע מניתוחים אשר במהלכם מופתע המנתח מחומרת הממצאים ואינו ערוך לקראת ניתוח מסוג זה. ניתוחים אלה אינם משפרים תסמינים ויוצרים הידבקויות נוספות והמשך תהליך דלקתי, אשר לעתים קרובות מחייב ניתוח נוסף.
כיצד מגדירים הצלחת ניתוח
הצלחת הניתוח מוגדרת על פי מטרותיה שעשויות להיות שיפור באיכות החיים, מניעת כאבים, השגת הריון או הסרת הציסטה השחלתית ללא פגיעה בתפקוד השחלה, יחד עם שיפור והיעלמות כאבי האגן למרווח זמן מרבי.
שיעור ההריונות הכללי לאחר ניתוח לפרוסקופי עומד סביב 50 אחוז, ללא קשר לצורות האנרגיה שבה השתמשו (לייזר, חשמל וכיו"ב).
לא ניתן לקבוע עדיין באופן ברור מהו הקשר בין דרגת חומרת המחלה להצלחת הניתוח ולא לעומת טיפול תרופתי, עקב חסר בעבודות משוות.
כריתת ציסטה אנדומטריאלית צעד אחר צעד :
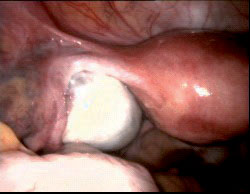
1.אנדומטריומה בשחלה השמאלית
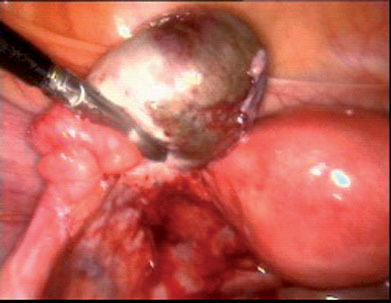
2.השחלה המכילה את הציסטה דבוקה לדופן האגן
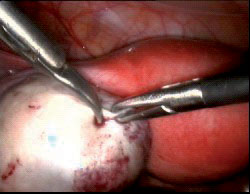
3.קפוסלת השחלה נפתחת בעזרת מספריים
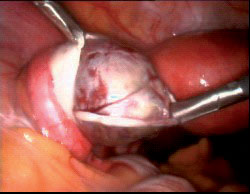
4. לאחר הפשלת הקפסולה מתגלית הציסטה
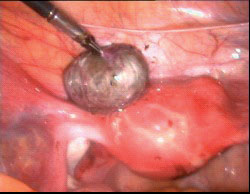
5. הציסטה המכילה דם דמויי נוזל שוקולדי מונחת על הרחם לאחר כריתתה
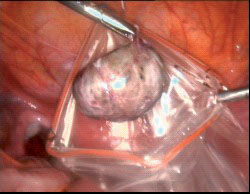
6. הציסטה מכונסת לשקית לפני הוצאתה מהבטן
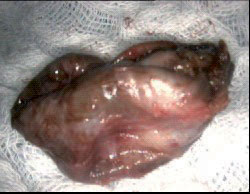
7. אנדומטריומה לאחר כריתתה
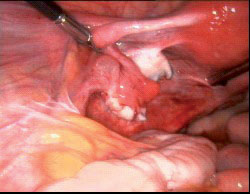
8. שחלה שמאלית בסיום הניתוח
ד"ר דוד סוריאנו, סגן מנהל מחלקת נשים, אחראי המרכז לאנדומטריוזיס, מחלקת נשים ויולדות, בית החולים שיבא, תל השומר
מרפאת אנדומטריוזיס, תל השומר
מטרות המרפאה הן אבחון מוקדם לצורכי טיפול, לימוד ומחקר של הפרעות הקשורות לאנדומטריוזיס: הפרעות הקשורות לאי פריון ולכאבי מחזור עזים ולכאבי אגן כרוניים וכן פיתוח מרכז מידע ותמיכה במחלה זו. המרפאה, המושתת על מערך מומחים רב צוותי הכולל גינקולוגים וכירורגים כלליים שהתמחו בתחום הכירורגיה הלפרוסקופית, מומחי פריון, אנדוקרינולוגיה, אורולוגיה, גסטרו, עובדת סוציאלית ומומחי מרפאת כאב, יחד עם טיפול ברפואה משלימה. המרפאה מספקת שירותים מגוונים החל מייעוץ מרפאתי חד פעמי, דרך טיפול מרפאתי ברמת תדירות שתידרש וכלה בניתוחים מתקדמים לשם טיפול רב מערכתי במחלה זו. המרפאה פועלת בשיתוף עם רופאי הנשים ורופאי המשפחה בקהילה, מרפאות פריון ויחידות המחקר בבית החולים שונים. |
|