בריאות האוכלוסיה הערבית נמצאת מאז קום המדינה בשלבי התפתחות הנעים בטווח שבין מאפייני הבריאות של ארצות מתפתחות (כמו תמותת תינוקות גבוהה ומחלות זיהומיות) לבין מאפייני בריאות של ארצות מפותחות (כמו מחלות לב וכלי דם), אך בשנים אחרונות ועם ה"מערביזציה" של אורח החיים, יש יותר ויותר עלייה במאפייני הבריאות הדומים לעולם המערבי.
בריאות האוכלוסיה נמדדת באופן כללי לפי מספר מדדים, העיקריים ביניהם הם: תמותת תינוקות ותוחלת חיים. בהסתכל על שני מדדים אלה, יש פער משמעותי בין האוכלוסיה היהודית והערבית, אך יש לציין כי חל שיפור ניכר בתוחלת חיים של האוכלוסיה הערבית מאז קום המדינה ועד היום וגם בתמותת תינוקות חל שיפור ניכר. בשני מדדים אלה נמצאת האוכלוסיה הערבית בראש המדינות המתפתחות ומדינות האזור אך בתחתית המדיניות המפותחות.
העלייה באוכלוסיה הערבית במאפייני בריאות של ארצות מפותחות כמו הסוכרת1 ומחלות לב איסכמיות2 באה לצד מחלות האופייניות לארצות מתפתחות, כמו מחלות זיהומיות רבות, דלקת כבד נגיפית B, A3 ומחלות גנטיות רבות.
תמותת תינוקות
תמותת תינוקות אצל הערבים בארץ היא 8.6 ל-1,000 לידות חי לשנה (אומדן לשנים 2005-2000) , לעומת 9 בכווית, 21 בערב הסעודית ו-29 במצרים, זאת לעומת שיעור של 3 ל-1,000 לידות חי במדינות כמן דנמרק, פינלנד, שוודיה ואיטליה4. טבלה 2 מציינת את הפער הגדול שהיה קיים בשנות ה-70 בין שתי האוכלוסיות, שהולך ומצטמצם בשנים האחרונות.
לפי פרסומי הלשכה המרכזית לסטטיסטיקה (טבלה 2), עשרת היישובים שבהם שיעורי תמותת תינוקות הם הגבוהים ביותר נמצאים ביישובים ערביים. לעומת זאת, עשרת היישובים שבהם שיעורי תמותת תינוקות נמוכים ביותר הם כולם ישובים יהודיים (ביניהם עיר מעורבת אחת, עכו).
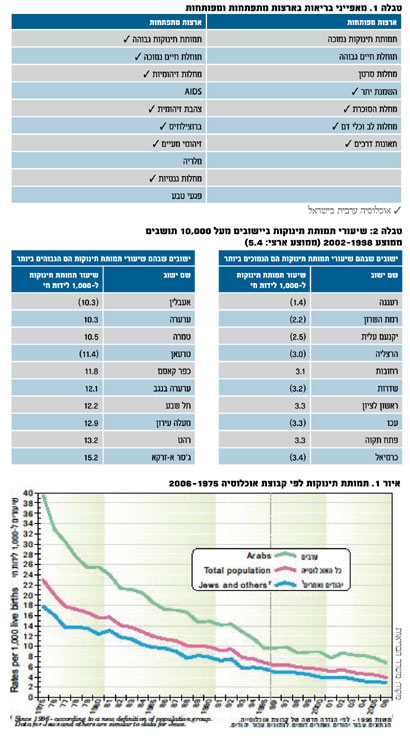
תוחלת חיים
באיור 2 רואים ששתי קבוצות האוכלוסיה (יהודית וערבית) שיפרו את מצבן מבחינת תוחלת חיים מלידה מאז שנות ה-70 ועד היום. אם נדמה שלקראת שנות ה-90 הפער הולך ומצטמצם, ניתן לראות שהפער הולך וגדל בשנים אחרונות. הפער למשל בין גברים יהודים לערבים הוא ארבע-חמש שנים בשנת 2006, לעומת פער של שנתיים בשנת 1988.
הפער בין האוכלוסיות גדל לדעתנו, בין היתר, מהסיבות הבאות:
1. האוכלוסיה הערבית עדיין לא נפטרה ממחלות כמו ברוצילוזיס ודלקת כבד נגיפית (חיסוני חובה בדלקת כבד נגיפית הוכנסו רק בעשור אחרון) האופייניות לעולם השלישי.
2. שיעור מעשנים גבוה מאוד (45 אחוז בקרב גברים ערבים, לעומת 28 אחוז אצל גברים יהודים).
3. "מערביזציה" של האוכלוסיה הערבית המעלה את שיעור מחלת הסוכרת, מחלות לב וכלי דם ומחלות סרטן.
4. איזון של מחלות כרוניות כמו סוכרת אינו באותה רמה של איזון המחלה באוכלוסיה היהודית (נתוני מדדי איכות של הקופות).
5. ה"מערביזציה" של האוכלוסיה הערבית מתבטאת לדעתנו בעיקר בשיעור השמנת יתר שהוא גבוה מאוד באוכלוסיה הערבית, דבר שמשפיע על מחלות כרוניות רבות ומשמעותיות ומהווה גורם עיקרי לתחלואה ולתמותה.
פגיעות מתאונות
השיעור הגבוהה של תחלואה ותמותה באוכלוסיה הערבית. נובעות, בין השאר, כתוצאה מתאונות. הסיבות לכך הן ריבוי ילדים, תשתית לקויה יחד עם מודעות נמוכה בנושא הזהירות והמניעה של תאונות.
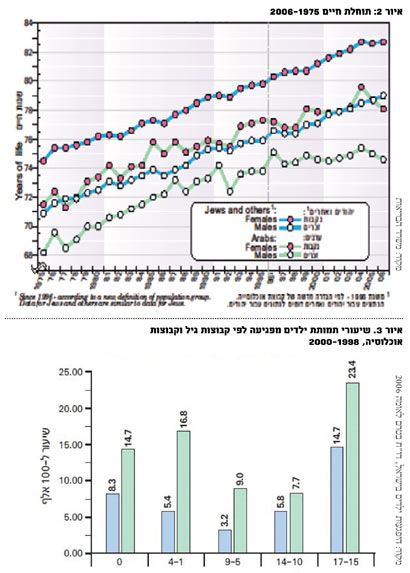
אנו רואים שיעור גבוה של פגיעות רבות מתאונות דרכים, תאונות בית ואחרות, הגורמות לתחלואה ולתמותה משמעותית באוכלוסיה הערבית, בעיקר בקרב ילדים. לדוגמה, תמותת ילדים בגילאי שנה עד תשע מפגיעות היא כמעט פי שלושה באוכלוסיה הערבית מאשר ביהודית, אך יש פער משמעותי גם בקבוצות הגיל האחרות (איור 3).
מחלות גנטיות
החברה הערבית בישראל, ובעיקר החברה הכפרית-ערבית, מתאפיינת בקשרי משפחה הדוקים5. קיימת העדפה לנישואין בתוך המשפחה, מנהג המושרש עמוק בתרבות האוכלוסיה המזרח-תיכונית לאורך דורות, כך שכ-45 אחוז מהזוגות הם קרובי משפחה, ביניהם יותר מ-20 אחוז הם בני דודים ראשונים6. כתוצאה מכך קיים באוכלוסיה הערבית שיעור גבוה יחסית של בעיות גנטיות, בעיקר מחלות אוטוסומליות רצסיביות. לרוב, אלו מחלות חמורות הקשורות לשיעור גבוה של תמותה או נכות משמעותית.
יש מחלות גנטיות ששכיחות בכל האוכלוסיה הערבית בישראל, כגון תלסמיה, FMF וחירשות. החל מסוף שנות ה-80 הופעלה תכנית סקר שיטתי במגזר הערבי במטרה לאתר נשאים של תלסמיה, כדי לאפשר לזוגות להימנע מלידת תינוק חולה. התכנית הופעלה בתחילה באזור עמק יזרעאל והורחבה בהמשך לאזורים אחרים כגון עמק עירון והצליחה להביא לירידה משמעותית בשיעור החולים באוכלוסיה7.
בגלל הבידוד הגנטי של קהילות רבות, מצבים תורשתיים אחרים נמצאים בשכיחות גבוהה במיוחד באזורים מוגדרים, בכפר בודד או בשבט (כשמדובר באוכלוסיה הבדואית)8. בכל אחד מהכפרים יש פיזור שונה של מחלות גנטיות, לכן יש חשיבות גדולה באיסוף הנתונים בנוגע לתחלואה הגנטית בכל קבוצת אוכלוסיה ולכך מוקדש מאמץ גדול בשנים האחרונות9. לדוגמה, בכפר אחד המונה קרוב ל-9,000 תושבים, נאסף מידע אודות מחלות מולדות באופן שיטתי ונמצא כי קיימות לפחות 19 מחלות תורשתיות המועברות בתורשה אוטוסומלית רצסיבית (או שקיים חשד משמעותי כי זו צורת התורשה שלהן). רק לגבי 13 מהמצבים ניתן היה לקבוע אבחנה ברורה או משוערת, ולגבי שאר המצבים לא היה מידע המאפשר קביעת אבחנה. לכך יש להוסיף עוד קבוצה של מצבים רפואיים שדווחו אצל פרט בודד ולא ניתן היה לקבוע שום מסקנה, הן בנוגע לאבחנה והן בנוגע לאטיולוגיה שלהם. שיעור המצבים הרצסיביים שבאוכלוסיית הכפר הזה הוערך בכ-101/70.
עם ההתקדמות ביכולת לזהות את הבסיס המולקולרי של מחלות תורשתיות באוכלוסיה, משמע הגדרת הגן האחראי והמוטציה/ות הטיפוסית/ות למחלה המסוימת, נפתחה האפשרות לזהות אנשים בריאים הנמצאים בסיכון להולדת צאצא פגוע במחלות גנטיות, אוטוסומליות רצסיביות שונות. בשנת 2002 השיק משרד הבריאות תכנית סקר לאיתור נשאים המכוונת לאוכלוסיות מוגדרות המתאפיינות בשכיחות גבוהה במיוחד של מחלות גנטיות חמורות ומיועדת לאנשים בגיל הפריון. התכנית מתמקדת במחלות שהשכיחות שלהן בקהילה מוגדרת היא גבוהה מ-1/1,000 לידות חי. בסוף שנת 2007 התכנית הופעלה ב-35 קהילות שונות במגזר הערבי והיא כללה בדיקה של 36 מחלות גנטיות שונות11.
התכנית מאפשרת לזוגות הנמצאים בסיכון לקבל, בעזרת בדיקות הסקר, החלטות מודעות הנוגעות לתכנון המשפחה ולפעול למניעת לידה של צאצא פגוע במחלה החמורה בעזרת דרכים שונות, כגון אבחון טרום לידתי או טרום השרשה (PGD).
יש לקוות כי בשנים הקרובות יורחב מגוון האפשרויות לשיפור בריאות הציבור במגזר הערבי בנוגע למחלות גנטיות, בנוסף לתכניות מניעה. עם ההתקדמות במחקר המדעי, הולכת ומשתכללת יכולת הריפוי של מחלות גנטיות שונות ומתקדמות השיטות להקטנת סיבוכי המחלות או חומרת ביטויין. לכן, המאמץ יוטה גם לאבחון מוקדם של מחלות גנטיות לצורך התאמת מעקב רפואי וטיפול.
אי שוויון במערכת הבריאות
חוק ביטוח בריאות ממלכתי במדינת ישראל מ-1995 מבוסס על שוויון וצדק חברתי. לאור הנתונים המצביעים על פער במדדי בריאות, נשאלת השאלה האם יש אי שוויון במערכת הבריאות, או לחלופין קיום מערכת שוויונית למגזרים שונים גורם לתוצאות של אי שוויון בגלל השונות בין המגזרים. קשה לענות על שאלה זו ותשובה טובה תינתן רק לאחר מחקר מעמיק. עם זאת, מניתוח פשוט של מעקב אחרי סוכרת במדדים לאומיים של איכות רפואית של הקופות, מתברר שבמדדי מעקב כמו בדיקות עיניים וביצוע HBAIC אין הבדל בין הביצועים של שתי האוכלוסיות, ערבית ויהודית, שכן מדדים אלה קשורים לנגישות ולזמינות ואפשר ליחסם לשוויון במתן שירותי בריאות לשתי האוכלוסיות. במדד איזון הסוכרת יש עדיין פער משמעותי בין שתי הקבוצות. מדד זה של איזון קשור יותר עם היענות לטיפול (וקשור בחלקו למטופל) ועם התאמה חברתית ותרבותית של תכנית ההתערבות12. הבדל זה מצביע על אי שוויוניות בתוצר. כמו כן, מידת ההיענות לטיפול ביתר לחץ דם משפיעה מאוד על האיזון ועל תוצאות ארוכות טווח4.
נושא המומים המולדים המשפיעים על תחלואה ועל תמותת תינוקות נובע, בין היתר, ממאפיינים חברתיים ותרבותיים באוכלוסיה הערבית - נישואי קרובים - תופעה שלא ניתן לשנותה מהיסוד אך כאמור אפשר, בתכניות התערבות, לצמצם את ממדיה.
לסיכום, המרכז הלאומי לבקרת מחלות הוציא ביולי 2006 חוברת על מצב בריאות האוכלוסיה הערבית בישראל ובה פירוט של תחלואה ותמותה בנושאים שונים. כדי לצמצם את הפערים בין האוכלוסיות, יש לנקוט במספר פעולות. תכנית השינוי חייבת להיות ממלכתית, רב מערכתית, ועליה לערב את כל הגורמים הנוגעים בדבר.
1. יש צורך בתכנית התערבות לצמצום הפערים ולשיפור מצב בריאות האוכלוסיה הערבית בארץ.
2. תכנית התערבות תהיה מכוונת למאפייני התחלואה המובילים, לגורמי הסיכון ומותאמת לצרכים, לתרבות ולאורח החיים של האוכלוסיה, דוגמת תכנית סקר מחלות גנטיות שהוזכרה לעיל11.
3. כל תכנית התערבות לאורח חיים בריא חייבת להתחיל בילדות ולקבל ביטוי בפעילות בבתי ספר.
4. יש לדון בשאלת העדפה מתקנת בכל הנוגע להקצאת משאבים, שינוי נוסחת הקפיטציה, אולי על בסיס מצב סוציו-אקונומי או על בסיס פערים במדדי איכות או תגמול לפי איכות.
5. להתנהגותם ולעמדותיהם של הרופאים העובדים ביישובים יש השפעה משמעותית על החברה. יש לחזק את המנהיגות הרפואית לקידום בריאות האוכלוסיה.
ד"ר בשארה בשאראת, בית חולים נצרת E.M.M.S, בית הספר לבריאות הציבור, אוניברסיטת חיפה.
ד"ר סתוית שלו, מכון גנטי, מרכז רפואי העמק, שירותי בריאות כללית, בית הספר לרפואה ע"ש רפפורט, טכניון |