מחלות לב וכלי דם בשל טרשת עורקים, מהוות את גורם המוות העיקרי במבוגרים בעולם המערבי. על אף שהביטוי הקליני של טרשת העורקים הוא בעשורים הרביעי - חמישי לחיים, הרי שהתהליך הטרשתי מתחיל כבר בילדות המוקדמת. יתר על כן, לאור ממדי המגפה של השמנת יתר בילדים, העלייה בתחלואה המשנית להשמנה (סוכרת מסוג 2, יתר לחץ דם, התסמונת המטבולית - כולם גורמי הסיכון לתחלואה קרדיווסקולרית בילדים ובמבוגרים), התעורר הצורך בגיבוש עמדה לגבי בדיקות סקר וטיפול בהיפרליפדמיה בילדים ובבני נוער. האקדמיה האמריקאית לרפואת ילדים פרסמה ביולי 2008 נייר עמדה עם המלצות חדשות לבדיקות סקר וטיפול בילדים עם הפרעות במשק השומנים. מאמר זה מבוסס על ההמלצות וסוקר בקצרה את העבודות שהביאו לגיבוש נייר העמדה הנוכחי.
התפתחות טרשת העורקים (אתרוסקלרוזיס) בילדים
השינוי הטרשתי הראשוני ביותר הוא יצירת Fatty streak - פסי שומן באינטימה של העורק, המורכבים ממקרופגים מלאים בחומר שומני. היווצרות של Fatty streak, הודגמה כבר בילדים פרהפוברטלים. השינוי הטרשתי המתקדם יותר הוא יצירת "רבדים טרשתיים" (Fibrous plaque). שלב זה מתאפיין בשגשוג של תאי שריר חלק וסקולרי. תאים אלו נודדים לתוך האינטימה של העורק ומפרישים קולגן וחומרים נוספים מעל הנגע הטרשתי. הנגע הטרשתי עלול לגרום לנזק איסכמי הן על ידי חסימה של חלל העורק והן על ידי קרע בנגע הטרשתי, חשיפה של חומרים תרומבואמבוליים ופקקת בחלל כלי הדם.
אבני דרך בחקר התפתחות התהליך הטרשתי במתבגרים וילדים
בשנת 1953 פרסמו פתולוגים של הצבא האמריקאי מאמר שהיווה ציון דרך בהבנת התפתחות טרשת העורקים. בניתוח שלאחר המוות של חיילים שנהרגו בקרבות, נמצא כי למרות גילם הצעיר (ממוצע 22 שנים), לחלק ניכר מהם היו ממצאים של טרשת העורקים. מחקר דומה שבוצע בהרוגי מלחמת וייטנאם, הצביע על כך שב-45 אחוז מהחללים הייתה התפתחות של תהליך טרשתי וב-5 אחוז הייתה מחלה טרשתית חמורה.
מחקרים במבוגרים הראו כי יתר לחץ דם, היפרכולסטרולמיה והשמנה מהווים גורמי סיכון להתפתחות טרשת עורקים ומחלות לב וכלי דם. חלק מהמחקרים אשר החלו מעקב בילדים כדי לבדוק את המשתנים הללו כגורמי סיכון לטרשת עורקים, יפורטו כאן.
Muscatine study
ב-1971 החל מחקר Muscatine, שמטרתו הייתה לעקוב אחרי המצאות גורמי סיכון לתחלואה קרדיווסקולרית במהלך הילדות ולאורך השנים. תוצאות המחקר הראו כי ילדים באחוזוני משקל גבוהים, ערכי ליפידים מוגברים וערכי לחץ דם גבוהים במהלך הילדות, יהיו גם בבגרותם עם ערכים חריגים. המחקר לא ענה על השאלה האם הערכים הגבוהים בילדות מנבאים תחלואה ותמותה קרדיווסקולארית.
Bogalusa Heart Study
מחקר זה כלל עֻקְבָּה (קוהורט) של ילדים ובני נוער, שגורמי הסיכון שלהם למחלות לב וכלי דם נמדדו באופן עקבי לאורך השנים. בילדים שנפטרו מסיבות "לא טבעיות" כתאונות, מקרי-רצח או התאבדות ונותחו לאחר מותם, נמצא מִתאם גבוה בין גורמי הסיכון ודרגת טרשת העורקים הכליליים שנמצאה לאחר מותם. נמצא, כי התפתחות טרשת קשורה לגיל, לעישון, להשמנה ולרמות מוגברות של כולסטרול, LDL-C וטריגלצרידים וכן לרמות נמוכות של HDL-C. ממצא חשוב נוסף היה ששיעור התהליך הטרשתי היה קשור בהמצאות של מספר גורמי סיכון בו זמנית.
The Cardiovascular Risk in Young Finns Study
במחקר זה נמצא, כי קיום של גורמי סיכון לתחלואה קרדיווסקולרית בילדות מנבא את הנטייה לטרשת עורקים בגיל המבוגר.
PDAY
(Pathobiological Determinants of Atherosclerosis in Youth)
ב-1985 הוחל באיסוף נתונים מנתיחות לאחר המוות שבוצעו ב-3,000 אנשים צעירים בגילאים 15-34 שנים, שנפטרו ממוות לא טבעי. גורמי הסיכון נבדקו בדגימות דם מניתוח שלאחר המוות ודרגת טרשת העורקים נבדקה בכלי הדם הכליליים ובאבי העורקים. החוקרים אמתו את השיעור הגבוה של טרשת בבני נוער ובמבוגרים צעירים ומצאו כי דרגת טרשת העורקים עמדה ביחס ישר לגיל הנבדק, למין זכר, לרמה גבוהה של LDL-C, ליתר לחץ דם, לעישון, להשמנה ולרמות סוכר גבוהות וביחס הפוך לרמת HDL-C.
טכניקות הדמיה לא פולשניות
בשנים האחרונות החלו להשתמש בטכניקות הדמיה לא פולשניות כדי למדוד את המצאות הטרשת בכלי הדם.בדיקת IMT
(Intimal media thickness) היא בדיקת אולטרא סאונד המודדת את עובי הדופן של העורק, מדד המשקף את התהליך הראשוני של הטרשת. במחקר Muscatine השתמשו באולטרסאונד של העורקים הקרוטידים ב-725 מבוגרים צעירים בגילאי 33-42, ונמצא כי עובי האינטימה מדיה קשור לאינדקס מסת הגוף (BMI) ולרמות הכולסטרול בדם שנמדדו בילדותם. ממצאים דומים פורסמו גם על ידי ה-Bogalusa Heart Study והמחקר הפיני.
לסיכום: מחקרים אלה מראים כי לילדים עם רמות גבוהות של כולסטרול כבר בילדות, סיכון גבוה לרמה מוגברת של כולסטרול גם בבגרותם. רמות גבוהות של כולסטרול בילדות נמצאות בתאחיזה לעובי הדופן של העורקים בגיל מבוגר יותר. התפתחות הטרשת בכלי הדם מתחילה כבר בילדות וקשורה לרמות כולסטרול ולשאר גורמי הסיכון הידועים במבוגרים.
מהן הרמות התקינות של כולסטרול בילדות?
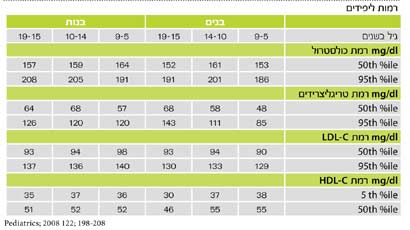
נמצא קשר ישיר בין רמת הכולסטרול של האם והימצאות נגעי טרשת ראשוניים כבר בעובר. לאחר הלידה יורדות בדרך כלל רמות הכולסטרול בילוד לערכים נמוכים, עולות בינקות ומגיעות לרמות דומות של מבוגרים בגיל שנתיים לערך. הרמות משתנות לפי הגיל, כאשר קיימת עלייה של רמת הכולסטרול בגילאי 9-11 שנים, לאחר מכן במהלך גיל ההתבגרות חלה ירידה, ובסוף ההתבגרות המינית חלה שוב עלייה בערכים. לבנות יש ערכים גבוהים יותר של כולסטרול ושל LDL-C וגם ערכי HDL-C, גבוהים יותר, בהשוואה לבנים. לפי הנחיות של ה-NCEP רמת LDL-C רצויה היא מתחת ל-110 מ"ג/ד"ל, ערך TC מיטבי הוא מתחת ל- 170 מ"ג/ד"ל, וערך מוגבר מוגדר מעל ל- 200 מ"ג/ד"ל. בטבלה מספר 1 מובאים ערכים ממוצעים וערכי אחוזון 95 בילדים לפי גיל ומין.
האם יש צורך בבדיקות סקר לבדיקת רמת כולסטרול בילדים ובבני נוער?
ניטש ויכוח לגבי הגישה היעילה ביותר לביצוע בדיקות סקר לאיתור ילדים הסובלים מהיפרליפידמיה. גישה אחת היא ביצוע סקר ממוקד באוכלוסייה בסיכון, והגישה השנייה היא ביצוע סקר בכלל האוכלוסייה.
סקר ממוקד באוכלוסייה בסיכון
על פי הנחיות NCEP שפורסמו ב-1992 יש לבצע בדיקות סקר במקרים הבאים:
- ילדים אשר במשפחתם הורים ו/או סבים שעברו בגיל מוקדם (לפני גיל 55 בגברים או לפני גיל 65 בנשים) אנגיופלסטיה מלעורית כלילית, ניתוח מעקפים או מוות פתאומי.
- היסטוריה משפחתית של אירוע קרדיווסקולרי, תעוקת חזה, שבץ מוח, מחלת כלי דם היקפית בגיל מוקדם (לפני גיל 55 בגברים או לפני גיל 65 בנשים).
- ילדים אשר להוריהם ערכי כולסטרול הגבוהים
מ-240 מ"ג/ד"ל או כל דיסליפידמיה אחרת. - ילדים מאומצים או כאשר ההיסטוריה המשפחתית אינה ידועה.
- בנוכחות 2 או יותר מגורמי הסיכון הבאים: השמנה, סוכרת, יתר לחץ דם, תסמונת מטבולית, עישון, חוסר פעילות גופנית.
לאחרונה הוצע להוסיף לרשימת הקריטריונים לעיל גם ילדים עם עודף משקל (BMI באחוזון בין 85-95) הנמצאים בסיכון יתר בלי תלות בהיסטוריה המשפחתית.
סקר כללי של האוכלוסייה
המצדדים בביצוע סקר של כלל האוכלוסייה מתבססים על מחקרים שבדקו את היעילות של ביצוע בדיקות סקר לפי היסטוריה משפחתית של תחלואה קרדיווסקולארית או היפרכולסטרולמיה. מחקרים אלו הראו כי כשמבוצעות בדיקות סקר רק באוכלוסייה בסיכון, הרי שקבוצה משמעותית של ילדים עם בעיה לא תזוהה (60-30 אחוז). בעיקר לא יאותרו על פי שיטת הסקר הסלקטיבית ילדים שהוריהם עדיין צעירים, בלתי מודעים להמצאות טרשת או אלה עם בעיה גנטית.
יתרון נוסף בביצוע בדיקות לכלל האוכלוסייה, הינו שאיתור ילדים עם היפרכולסטרולמיה יביא גם לאיתור בני משפחה בוגרים שלא אובחנו. בנוסף לכך, בשל השכיחות העולה של השמנה וסיבוכיה גם בקרב ילדים, היקף הבעיה בכלל האוכלוסייה נמצא במגמת עלייה ויש לאתרו מוקדם ככל האפשר.
את בדיקות הסקר יש לבצע עד גיל 10 שנים. הואיל ובגיל ההתבגרות חל שיפור טבעי ברמות הליפידים, רגישות בדיקות סקר בגיל זה נמוכה יותר. למרות טענות אלו, עד היום לא אמצו ארגוני הבריאות ברפואת הילדים הנחייה של סקר כללי של האוכלוסייה.
ההמלצות העדכניות
ביולי 2008 פרסמה האקדמיה האמריקאית לרפואת ילדים המלצות חדשות, לאבחון ולטיפול מוקדם של היפרכולסטרולמיה בילדים. על פי הנחיות אלו יש לערוך בדיקת סקר של רמות כולסטרול בילדים שלהם גורמי סיכון למחלת לב כלילית טרשתית. גורמי הסיכון הללו כוללים עודף משקל והשמנת יתר, סוכרת נעורים, עישון והתפתחות יתר לחץ דם. הגיל המומלץ לביצוע בדיקה הוא לאחר גיל שנתיים ולפני גיל עשר (ראו סיכום).
מהי הגישה הטיפולית בהפרעות במשק שומני הדם בילדים?
ההנחיות הטיפוליות של ה-NCEP בילדים ומתבגרים מתחלקות להנחיות כלליות ולהנחיות פרטניות. ההנחיות הכלליות מתייחסות לטיפול בכלל אוכלוסיית הילדים והמתבגרים ועיקרן שיפור הרגלי החיים. ההנחיות הפרטניות, מיועדות למטופל הבודד ומושתתות על התמקדות במטופלים בעלי סיכון מוגבר למחלות לב וכלי דם.
הגישה הפרטנית
התערבות ממוקדת להורדת ערכי כולסטרול בילדים ומתבגרים עם ערכי כולסטרול מוגברים מאוד, או בנוכחות גורמי סיכון אחרים למחלות לב וכלי דם.
דיאטה
מספר שאלות עולות בסוגיית דיאטה להפרעות במשק השומנים בילדים, מבחינת תזמון התחלת הדיאטה ויעילותה.
- מהן ההנחיות התזונתיות לילדים עם דיסליפידמיה?
העיקרון המנחה את הייעוץ התזונתי, בילדים בסיכון מוגבר, הוא דיאטה דלת שומן-במיוחד שומן רווי ל-7 אחוז מסך הקלוריות ליום, צריכת כולסטרול יומית עד 200 מ"ג ליום והמעטה בצריכת סוכרים פשוטים, תוך הקפדה על צריכה של ויטמינים מסיסי שומן וסידן.
- מתי יש להתחיל בטיפול תזונתי?
לפי הנחיות ה-NCEP משנת 1992, שינוי תזונתי אינו מומלץ לילדים מתחת לגיל שנתיים, כיוון ששומן תזונתי חיוני לגדילה ולהתפתחות המואצים.
- מהי בטיחותה של דיאטה דלת שומן בילדים?
Dietary Intervention Study in Children) DISC)
הינו מחקר שהחל ב-1987 ונכללו בו 663 ילדים בגילאי 8-10 שנים. מטרת המחקר הייתה לבדוק את היעילות והבטיחות של דיאטה דלת שומן רווי בילדים. המחקר נמשך 7 שנים. נמצא, כי הדיאטה הייתה יעילה בהפחתה של ערכי LDL-C בצורה מתונה בקבוצת ההתערבות, וכי אינה מזיקה לגדילה ולהתפתחות. במחקרים אחרים, בילדים מגיל 7 חודשים נצפתה יעילותה של דיאטה דלת שומן ובטיחותה מבחינת גדילה, התפתחות נוירולוגית והתבגרות מינית.
- יש לציין, כי בילדים עם היפרכולסטרולמיה משפחתית וערכי LDL-C מעל 190 מ"ג/ד"ל השפעת דיאטה דלת שומן על רמות LDL-C היא אמנם קטנה, אך היא מאפשרת להשתמש במינוני תרופות נמוכים יותר, כאשר הטיפול הוא בתרופות בשילוב עם דיאטה.
- קיים צורך במעורבות ייעוץ דיאטני מפורט ומעקב קפדני כדי ליישם את ההנחיות הללו, בשל דיווחים אנקדוטיים של הורים אשר גזרו על ילדיהם דיאטה מוגבלת ביותר בשומן-ללא ייעוץ תזונתי הולם ובשל כך נגרמו חסרים תזונתיים לילדים ואף כישלון בשגשוג.
- האם דיאטה דלת שומן בילדות תימנע מחלות לב וכלי דם בעתיד בבגרות?
לשאלה זו אין עדיין תשובה, אך נתונים ממחקרים אפידמיולוגים מצבעים על קיום זיקה בין דיאטה דלת שומן בילדות ושיעור נמוך יותר של מחלות לב וכלי דם בבגרות והודגם שיפור בתפקוד אנדותל לאחר דיאטה דלת שומן בילדים.
התערבויות שאינן תרופתיות
קיימות מספר התערבויות לא תרופתיות, העשויות להשפיע לטובה על שומני הדם:
סיבים תזונתיים: סיבים תזונתיים נקשרים לכולסטרול שבחומצות המרה ומסלקים אותו ממעגל השחלוף כבדי-מעי. בחלק מהעבודות נמצא כי הגברת הצריכה של סיבים תזונתיים, גורמת לירידה של כ- 7 אחוז בערכי LDL-C, אם כי במחקרים אחרים נמצאה יעילות מופחתת בהרבה. מינון סיבים המומלץ נקבע לפי גיל הילד+ 5 גרם ליום, כאשר המינון המרבי הוא 20 גרם ליום.
סטאנולים וסטרולים ממקור צמחי: סטאנולים וסטרולים ממקור צמחי
(phytosterols/phytostanols) משפיעים לטובה על ערכי כולסטרול, כאשר מנגנון הפעולה המשוער הוא התחרות על הספיגה במעי עם כולסטרול מן המרה ומן התזונה. הסטאנולים מקטינים את ספיגת הכולסטרול במעי בשיעור של 5-10 אחוז, ללא תופעות לוואי משמעותיות. במחקרים שבחנו את השפעת סטאנולים וסטרולים ממקור צמחי במבוגרים, נצפתה ירידה מתונה של כ-8 אחוז בערכי LDL-C. בשנים האחרונות מוסיפים סטאנולים וסטרולים ממקור צמחי למזונות שונים כגון ממרחים ומרגרינה. יש לזכור, כי חומרים אלה עשויים להקטין את ספיגת ויטמינים מסיסי שומן ובטא קרוטן. אין המלצות בילדים לגבי מינון מומלץ לצריכה.
פעילות גופנית: הגברה של פעילות גופנית גורמת לעלייה בערכי HDL כולסטרול ולירידה בערכי טריגליצרידים, ובעלת השפעה מתונה על ערכי LDL-C. במספר מחקרים שנערכו בילדים דיסליפידמים, נמצא כי לפעילות גופנית השפעה מזערית על שומני הדם. יחד עם זאת שילוב של פעילות גופנית ודיאטה נמצא כיעיל בשיפור ערך HDL-C.
חומצות שומן אומגה 3: צריכה תזונתית של חומצות שומן מסוג אומגה 3 היא הכרחית, הואיל ואין יכולת לייצר את חומצות השומן הללו בגוף האדם באופן עצמוני. מקור עתיר בחומצות שומן אומגה 3 הם דגים ושמן דגים. חומצות שומן מסוג אומגה 3 גורמות לשיפור רמות של טריגליצרידים בסך של כ-20-30 אחוז, אך אין המלצות חד משמעיות לגבי השימוש באומגה 3.
מחד, מחקרים שונים הראו קשר הפוך בין צריכת חומצות שומן אומגה 3 ומחלות לב וכלי דם. מאידך, יש עדויות שטיפול בשומני אומגה 3 במינון גבוה דווקא מעלה את רמת הסוכר בדם ומגביר את מספר חלקיקי ה-LDL הדחוסים והאתרוגנים. למרות שמטה-אנליזה הראתה כי צריכת דגים הייתה קשורה בירידה בתמותה ותחלואה לבבית, הרי שבשנת 2006 פורסמה סקירה נרחבת של 48 מחקרים, בהם נעשה שימוש בחומצות שומן מסוג אומגה 3 ולא נמצאה השפעה מיטיבה של העשרה באומגה 3 על התמותה הכללית או תחלואה קרדיווסקולרית במבוגרים. בילדים עם היפרכולסטרולמיה משפחתית, שטופלו בדיאטה דלת שומן ותוספי שמן דגים, נמצא כי העשרה גרמה לשיפור משמעותי סטטיסטי בתפקוד האנדותל כפי שנבדק ב-Flow-mediated dilation של העורק הברכיאלי. בהמלצות העדכניות אין התייחסות להעשרה בחומצות שומן אומגה 3 בילדים.
התערבות תרופתית
כאשר ניגשים לסוגיה של טיפול תרופתי בדיסליפידמיה בילדים והמשמעות של טיפול זה על הפחתת תחלואה בעתיד, נתקלים בקשיים בשל מיעוט העדויות המדעיות. אף על פי כן, נתונים ממחקרים שפורסמו בשנים האחרונות, מצביעים על כך שהתרופות הקיימות הן יעילות ובטוחות לשימוש בילדים.
קריטריונים להתחלת טיפול תרופתי בילדים
בהנחיות העדכניות, נקבע ערך סף של LDL-C, ממנו מומלץ להתחיל בטיפול תרופתי לילדים מעל גיל 8 שנים.
בהיעדר גורמי סיכון למחלות לב וכלי דם מומלץ על התחלת טיפול תרופתי מערך מוגבר ומתמיד של LDL-C מעל 190 מ"ג/ד"ל, למרות טיפול תזונתי.
בנוכחות גורמי סיכון למחלות לב וכלי דם-כולל השמנת יתר, יתר לחץ דם, עישון סיגריות או סיפור משפחתי חיובי למחלות לב וכלי דם בגיל צעיר, מומלץ על התחלת טיפול תרופתי מערך מוגבר ומתמיד של LDL-C מעל 160 מ"ג/ד"ל, למרות טיפול תזונתי.
לילדים סוכרתיים מומלץ על התחלת טיפול תרופתי מערך של LDL-C מעל ל-130 מ"ג/ד"ל.
לגבי ילדים צעירים מגיל 8, הומלץ כי טיפול תרופתי יותחל כאשר ערכי LDL-C הם מוגברים ביותר, מעל 500 מ"ג/ד"ל, למשל בהומוזיגוטים של היפרכולסטרולמיה משפחתית - (Familial hypercholesterolemia).
במספר מחלות כרוניות נמצא שיעור מוגבר של מחלות לב וכלי דם. לפיכך, מצוין בהמלצות העדכניות כי בילדים ומתבגרים הלוקים במחלת כליות, במחלות לב מולדות, במחלות קולגן או שהחלימו ממחלה ממארת, יש מקום לטיפול נמרץ יותר כנגד שומני הדם.
תרופות לדיסליפידמיה בילדים
קיימות מספר תרופות המומלצות לשימוש בילדים ומתבגרים לצורך טיפול בדיסליפידמיה. מתוכן, נמצאים בשימוש בעיקר הסטטינים וסופחי חומצות מרה-רזינים.
סטטינים - HMG CoA reductase inhibitors
עיקר פעולת הסטטינים היא הורדת רמות ה-LDL-C. הסטטינים מעכבים את האנזים הקובע את קצב ייצור הכולסטרול בכבד - HMG CoA reductase. ירידה בייצור כולסטרול בתוך תא הכבד, גורמת ל-Up regulation של קולטני LDL שעל ממברנת תא הכבד. עקב העלייה במספר קולטני LDL - בכבד, ישנה קליטה מוגברת של ליפופרוטאינים מהדם אל הכבד, ולפיכך ירידה ברמת הכולסטרול הכללי ו-LDL-C בפלסמה.
לכל הסטטינים מנגנון פעולה זהה אבל קיימים הבדלים בהיבטים פרמקולוגיים שונים ובמידת השפעתם על שומני הדם. בישראל קיימים פרבסטטין (Lipidal), סימבסטטין (Simovil). סטטינים פוטנטיים יותר הם אטורבסטטין (Lipitor), ורוסובסטטין (Crestor).
סטטינים מקטינים את ערכי TC ו-LDL ב-30-50 אחוז ואת ערכי טריגליצרידים נסוגים ב- 20-30 אחוז. לסטטינים אין השפעה על ערכי HDL, למעט רוסובסטטין שמעלה ערכי HDL בצורה מתונה.
השפעת הסטטינים נבדקה משנות השמונים, במגוון מחקרים עתירי משתתפים, מול אינבו, בחולים בכל רמות הסיכון. קבוצת תרופות זו נמצאה (במבוגרים) כיעילה ביותר עם ירידה של התמותה הכוללת, תחלואה ותמותה ממחלת לב כלילית וכן בשיעור אירועי המוח. לפי סיכום מחקרים שנערכו במבוגרים, ירידה באחוז אחד בריכוז LDL-C מובילה לירידה של אחוז אחד בתחלואה לבבית. מספר מחקרים בחנו מתן סטטינים בילדים ומתבגרים בהשוואה לאינבו, מרביתם למשך זמן קצר של מספר שבועות אך בחלקם נערך מעקב בן מספר שנים (עד 4 שנים). נמצאה יעילות בהקטנת ערכי כולסטרול ושיעור נמוך של תופעות לוואי, עם פרופיל בטיחות טוב. הסטטינים שנוסו באוכלוסיה הפדיאטרית ומאושרים לשימוש בילדים על ידי ה-FDA הם פראבאסטטין, לובסטטין, אטורבסטטין וסימבסטטין.
תופעות לוואי: תופעות הלוואי של הסטטינים בילדים נדירות. התופעות העיקריות הן הפרעה בתפקודי כבד, על פי רוב עלייה ברמות טרנסאמינזות. הפרעה זו היא הפיכה וחולפת עם הפסקת הטיפול, ושכיחותה היא כ-1.0 אחוז, ככל הנראה הפגיעה הכבדית היא עם העלייה במינון הסטטין. תופעת לוואי שכיחה נוספת היא מעורבות שרירית ברמות שונות, ממיאלגיה עד מיופתיה ועליית ערכי CPK בדם, ועד רבדומיוליזיס-תמס שריר. שכיחות של מחושי שרירים בלבד היא ב-5 אחוז מהמטופלים ואילו שכיחות רבדומיוליס היא אחד למיליון מטופלים מבוגרים. לא דווח על מקרה של רבדומיוליזיס בילדים.
מומלץ מעקב תקופתי אחרי תפקודי הכבד וערכי CPK בדם. תחילה יש לבצע בדיקת דם לערכי הבסיס לפני התחלת הטיפול ולאחר מכן כעבור 8-6 שבועות ובהמשך אחת ל-6 חודשים. אין המלצה גורפת למעקב אחרי CPK אלא בחולים עם תסמינים של כאבים בשרירים.
סטטינים והתבגרות מינית: סוגיה זו נבחנה במספר מחקרים ולא נצפו שיבושים בגדילה והתפתחות מינית, הפרעה ברמות הורמוני האדרנל או בהורמוני מין. לעומת זאת, מתן סטטינים אינו מומלץ לנשים בגיל הפריון בשל יכולת טרטוגנית-לפיכך יש להמליץ על אמצעי מניעה לנערות הנוטלות סטטינים, ואין ליטול אותם בעת הריון או הנקה.
תמותה ותחלואה קרדיווסקולארית בילדים: למרות שאין עדיין נתונים בילדים שטופלו בסטטינים מבחינת התחלואה הקרדיווסקולרית, נמצא כי טיפול בסטטינים מקטין את ערכי עובי הדופן של עורקי הצוואר ומשפר את תפקוד האנדותל בעורק הברכיאלי.
(Ezetimibe (Ezetrol
תרופה זו היא ראשונה מסוגה המעכבת ספיגת כולסטרול מהמזון ומחומצות המרה בתא המעי. אזטרול אושרה לשימוש בארה"ב בשנת 2002 במינון 10 מ"ג ליום. טיפול בתרופה זו מוריד את רמת ה-LDL ב- 15-20 אחוז, ואת רמת הטריגליצרידים ב-10 אחוז. אין עדיין מידע לגבי השפעת אזטרול או שילוב אזטרול וסטטין לגבי התחלואה והתמותה הקרדיווסקולרית בחולים מבוגרים. ההנחה היא ששילוב זה, שמוריד את רמת ה-LDL באופן משמעותי, יתבטא גם בהורדת הסיכון הקרדיווסקולרי. במבוגרים מומלץ בשלב זה להוסיף אזטרול כאשר הטיפול בסטטינים הגיע למצוי השפעתו. אזטרול לא נבדק באופן משמעותי בילדים, לא כתרופה בודדת או בשילוב עם סטטין ויש צורך במחקר נוסף בנושא. תופעות הלוואי שלו הן נדירות ופרופיל הסבילות והבטיחות הוא טוב; תופעות הלוואי כוללות כאבי ראש, כאבי בטן ושלשולים.
נגזרות החומצה הפיברית-פיבראטים
הפיבראטים הם אגוניסטים לקולטן הגרעיני PPAR-α. הקולטן PPAR-α, קשור לוויסות מטבוליזם הליפידים ברקמות שונות כמו שריר וכבד. טיפול בפיבראטים מוריד את ערכי הטריגליצרידים בממוצע ב-30 אחוז, עם השפעה מתונה על ייצור VLDL ו-LDL. פיבראטים אף משפרים את ערכי HDL-C ב-15 אחוז לערך. תופעות הלוואי של הפיבראטים דומות לאלו של הסטטינים וכוללות מחושי שרירים והפרעה בתפקודי כבד. בישראל קיימים שני התכשירים (Bezafibrate (Bezalip, Norlip ו-(Ciprofibrate (Lipanor.
קיים מידע מועט ביותר לגבי שימוש בפיבראטים בילדים והם משמשים בטיפול בערכי טריגליצרידים מוגברים ביותר מעל 500 מ"ג/ד"ל.
סופחי חומצות מרה-רזינים cholestyramine או כולסטיפול (Colestid)
לאור המידע הרב שקיים לגבי בטיחותם בילדים, תרופות מקבוצה זו מומלצות על ידי ה-NCEP לשימוש בהיפרליפידמיה בילדים. רזינים סופחים את חומצות המרה במעי ומגבירים את כמות הכולסטרול האובדת בצואה עד פי שתיים. כתוצאה מכך חלה ירידה בתכולת הכולסטרול התוך תאי והגברה של מספר הקולטנים ל-LDL על פני תא הכבד. רמת הכולסטרול בפלסמה יורדת ב-15-20 אחוז. ערכי הטריגליצרידים עולים מעט, ואין השפעה ממשית על ערכי HDL. במבוגרים יש לרזינים יעילות בהקטנה של שיעור התמותה והתחלואה הקרדיווסקולארית. במחקר ה-Lipid Research Clinics Coronary Primary Prevention Trial הודגמה גם ירידה של 19 אחוז במקרי אוטם שריר הלב או מוות כלילי במטופלים ברזין.
50 אחוז מהילדים עם FH שטופלו בכולסטראמין הפסיקו את הטיפול עקב תופעות לוואי. באלה שסבלו את התרופה, נצפתה ירידה של 17 אחוז ב-LDL-C. לרזינים אין אומנם תופעות לוואי סיסטמיות, אך יש להם תופעות לוואי רבות הקשורות למערכת העיכול, בעיקר עצירות ונפיחנות ולכן ישנה היענות ירודה לטיפול. יש לזכור שהרזינים אף מפריעים לספיגה של חומצה פולית, ויטמין D ותרופות שונות ויש ליטול תרופות שעה לפני לקיחת הרזינים או ארבע שעות אחרי נטילתם. בארה"ב אושר ב-2003 רזין מסוג חדש, שאינו בצורת אבקה כי אם פולימר ג'ל בשם colesevelam. לתרופה זו פחות תופעות לוואי גסטרואינטסטינליות, והיא יעילה בשיפור ערכי הליפידים, בילדים כמו במבוגרים כתרופה בודדת או בתוספת לסטטין.
ניאצין ואציפימוקס
ניאצין משפיע על מטבוליזם LDL ו-HDL בכבד, הוא מעלה את רמת ה-HDL ב-30 אחוז, מוריד את רמת ה-LDL ב-20-25 אחוז ואת רמת הטריגליצרידים ב-30 אחוז. במבוגרים נמצא כי ניאצין מוריד תחלואה ותמותה ממחלת לב כלילית.
לניאצין תופעות לוואי רבות ביניהן הפרעה בתפקודי כבד, הסמקה ותחושת חום עורי, החמרת העמידות לאינסולין ועלייה ברמת חומצת שתן בדם. במחקרים רבים, שיעור המטופלים הנושרים בשל תופעות לוואי שונות עומד על 60-75 אחוז. לפיכך, ניאצין אינה מומלצת כקו טיפולי בקרב ילדים עם דיסליפידמיה. קיימת נגזרת של החומצה הניקוטינית - acipimox (Olbetan), שלה פחות תופעות לוואי אך אין מידע עדכני על שימוש בילדים.
הגישה הטיפולית ברמת האוכלוסייה
גישה זו דוגלת בהטמעת תזונה נכונה ופעילות גופנית בכלל אוכלוסיית הילדים והמתבגרים.
דיאטה
ההמלצה היא להתחיל בשינוי רק לאחר גיל שנתיים, שכן עד גיל זה צריכת השומן בתינוקות חיונית לגדילה ולהתפתחות. מחקרים קצרי מועד הראו את היעילות של דיאטות דלות שומן על רמת הכולסטרול בילדים.
איגוד הקרדיולוגים האמריקאי (American Heart Association) בתמיכת האקדמיה האמריקאית לרפואת ילדים, פרסם לאחרונה המלצות מעודכנות לדיאטה עבור ילדים מעל גיל שנתיים ומתבגרים:
- המלצה לצריכה קלורית מאוזנת.
- פעילות גופנית מספקת לשמירה על משקל הולם.
- צריכת פירות, ירקות, דגים, דגנים מלאים ומוצרי חלב דלי שומן.
- צריכת מלח, מיצי פירות, משקאות ומזונות ממותקים אינה מומלצת.
- צריכה של חומצות שומן מסוג טרנס בפחות מ- 1 אחוז מסך הקלוריות ליום (המקור העיקרי של חומצות שומן מסוג טרנס הוא בשומנים מוקשים שעברו הידרוגנציה ונמצאים בעיקר במוצרי מאפה ומוצרי מזון מטוגנים. שומני טרנס, משפיעים לרעה על ריכוזי LDL).
סיכום
על פי ההנחיות החדשות מיולי 2008, יש לבצע בדיקות סקר במקרים הבאים:
- ילדים אשר במשפחתם הורים ו/או סבים, אשר עברו בגיל מוקדם (לפני גיל 55 בגברים או לפני גיל 65 בנשים) אנגיופלסטיה מלעורית כלילית, ניתוח מעקפים או מוות פתאומי.
- היסטוריה משפחתית של אירוע קרדיווסקולרי, תעוקת חזה, שבץ מוח, מחלת כלי דם היקפית בגיל מוקדם (לפני גיל 55 בגברים או לפני גיל 65 בנשים).
- ילדים אשר להוריהם ערכי כולסטרול הגבוהים
מ-240 מ"ג/ד"ל, או כל דיספלידמיה אחרת. - ילדים מאומצים או כאשר ההיסטוריה המשפחתית אינה ידועה.
- בנוכחות 2 או יותר מגורמי הסיכון הבאים: השמנה, עודף משקל (BMI באחוזון בין 85-95) סוכרת, יתר לחץ דם, תסמונת מטבולית, עישון, חוסר פעילות גופנית.
- בדיקת הסקר הכוללת פרופיל ליפידים צריכה להתבצע מעל גיל שנתיים ולא יאוחר מגיל 10 שנים. אם הערכים תקינים יש לחזור על הבדיקה כל 3-5 שנים.
יש לשקול טיפול תרופתי ב:
- חולים מעל גיל 8 עם רמות LDL מעל 190, או רמה מעל 160 עם סיפור משפחתי של תחלואה קרדיאלית בגיל מוקדם, או בנוכחות 2 גורמי סיכון נוספים.
רשימת קיצורים
Total cholesterol -TC
Low-density lipoprotein Cholesterol LDL-C
Triglycerides - TG
High-density lipoprotein cholesterol- HDL-C

ד"ר אורית פנחס-חמיאל, מומחית ברפואת ילדים ואנדוקרינולוגיה ילדים, מנהלת היחידה לאנדוקרינולוגיה וסוכרת נעורים,
המרכז הרפואי ע"ש שיבא, תל-השומר
ד"ר חופית כהן, מומחית ברפואה פנימית ואנדוקרינולוגיה, מנהלת מרפאת ליפידים, מרכז הליפידים ע"ש ברוך שטרסבורגר ז"ל, המרכז הרפואי ע"ש שיבא, תל-השומר |