מאז השתלות הריאה המוצלחות הראשונות בתחילת שנות ה-80, נעשו יותר מ-20 אלף השתלות ריאה. כיום מבוצעות מדי שנה כ-3,000 השתלות ריאה בעולם והמגמה מצביעה על עלייה במספר ההשתלות. בישראל נערכות מדי שנה כ-35 השתלות ריאה, ובשנתיים האחרונות מספר השתלות נע בין 35 ל-45. בהשתלת ריאות משולבות טכניקות ניתוחיות שונות הקשורות בהוצאת ושימור השתל ובהשתלתו. שיפור ביכולת הכירורגית, בטיפול האינטנסיבי לאחר ההשתלה ובתרופות למניעת דחייה, הביא לכך שבין 55 ל-90 אחוז מהמושתלים ישרדו את הניתוח ואת השנה הראשונה לאחר ההשתלה. לאחר חמש שנים, שיעור ההישרדות הוא כ-60 אחוז. לפי דיווחים ממרכזים שונים, בהם מרכז רבין, נראה ששיעור ההישרדות אף עולה.
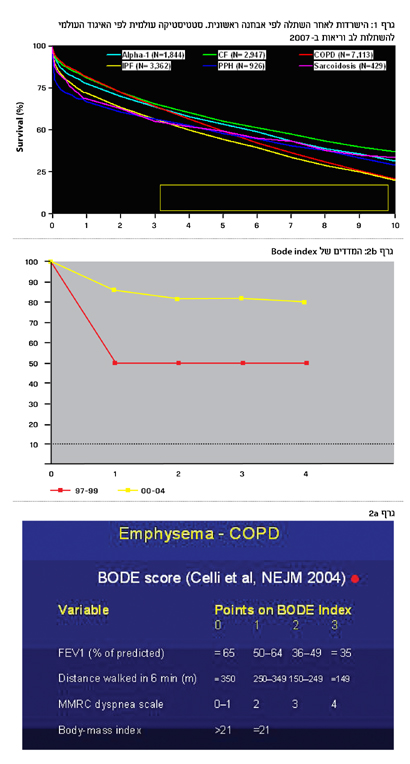
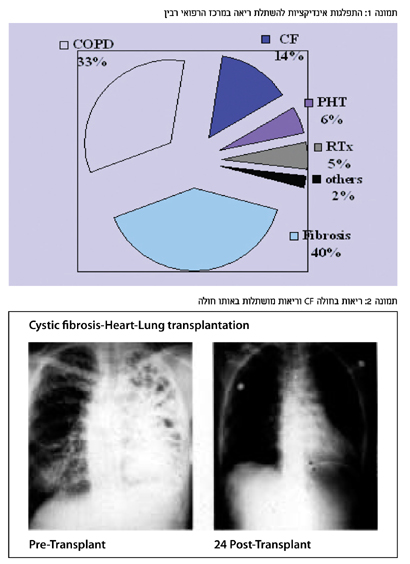
גרף מס' 1 מראה את ההישרדות הממוצעת על פי האבחנות הראשוניות השונות, לפי הנתונים של ארגון השתלות הלב והריאות העולמי, ISHLT (International society for heart lung transplantation). בישראל, מרבית השתלות הריאה נעשים במרכז הרפואי רבין (תמונה 1 מסכמת את ההשתלות במרכז זה לפי אבחנה ראשונית).
קריטריונים להשתלה
מועמד מתאים להשתלת ריאות הוא מועמד שמחלת הריאות שלו היא סופנית ואינה מגיבה לטיפול המקובל המקסימלי בצורה שתאפשר איכות חיים סבירה ו/או מקצרת בצורה משמעותית את חייו של החולה; כל זאת בתנאי שהשתלת הריאות צפויה להאריך את חייו של החולה.
חולה שתוחלת חייו צפויה להיות פחות משנתיים-שלוש ו/או דרגת תפקודו היא מקבילה לדרגה 4-3 בדירוג NYHA (New York Heart Association), יופנה להערכת אפשרות של השתלת ריאות.
שינוי הגישות הטיפוליות, שגרם לשינוי פרוגנוסטי במחלות הריאה הסופניות יחד עם שינוי בפרוגנוזה של המושתלים עקב שיפור בטכניקות ובאמצעים הניתוחיים, לצד שינוי בטיפול ובניטור התרופתי, מביאים לדינמיקה בקריטריונים למועמדות להשתלה. בנוסף לקריטריונים הרפואיים, יש להביא בחשבון גם את ההיצע של הריאות להשתלה ואת זמן ההמתנה הצפוי.
הקריטריונים להפניה להערכה להשתלה שונים מהקריטריונים להשתלה. מועמד אידיאלי הוא מועמד שהופנה להשתלה בזמן סביר וקיימות עבורו אפשרויות בחירה נכונה והכנה טובה לקראת ההשתלה. הפנייה בעיתה תצמצם בעיקר את המצבים שבהם חולה הופנה מאוחר מדי, כלומר חולה שהגיע להשתלה כשמצבו הגופני הוא ירוד, מה שמוריד את סיכויי הצלחת ההשתלה או אף עלול לגרום לפטירת החולה. הפניה בעיתה תצמצם גם את מספר השתלות המיותרות עקב העדר התאמה להשתלה.
במאמר זה אסקור את המחלות העיקריות המהוות אינדיקציה להשתלת ריאות. הקריטריונים הכלליים שאינם תלויים במחלה הבסיסית הספציפית, שיטת הדירוג של המועמדים להשתלה הנהוגה בישראל, הכנת חולה להשתלה, מהלך הטיפול של ההשתלה ולאחריה, לא ייסקרו במאמר זה.
ההתוויות להפניה ולהשתלת ריאה
מחלות ריאה חסימתיות שאינן ברונכיאקטטיות, COPD (Chronic Obstructive Pulmonary Disease) - מוגדרת כמחלת ריאות פרוגרסיבית המאופיינת בהגבלת זרימת האוויר (airflow limitation) ואינה הפיכה בצורה מלאה (המחלות הברונכיאקטטיות, שהן חלק מהמחלות החסימתיות, ייסקרו בהמשך בנפרד).
ב-COPD יש מצבים פתופיזיולוגים שונים, העיקריים בהם כוללים את הברונכיטיס הכרונית (chronic bronchitis) והנפחת (emphysema). הברונכיטיס הכרונית מוגדרת כשיעול פרודוקטיבי יומי מעל שלושה חודשים בשנה, בשנתיים עוקבות או יותר. הנפחת מוגדרת כהגדרה פתולוגית שבה קיימת הגדלה של חללי האוויר ובדרך כלל אבנורמליות של דרכי אוויר קטנות. לרוב החולים יש תמונה משולבת. COPD קשורה לעישון ברוב החולים אך יכולה להיות קשורה לחשיפה לזיהום אוויר ועוד.
טיפול מיטבי כולל הפסקת עישון או חשיפה לחומרים המחמירים את המחלה, טיפול מקסימלי במרחיבי סמפונות, שיקום/פעילות גופנית מבוקרת, לחולים ההיפוקסמים ניתן טיפול בחמצן ברוב שעות היממה והתערבויות ניתוחיות או אנדוסקופיות להקטנת ריאה לחולים המתאימים.
הערכת המהלך הטבעי של המחלה והפרוגנוזה הן מורכבות כיוון שהמחלה כוללת מצבים פתופיזיולוגים שונים בעלי מהלך שונה. באופן כללי, חולה ב-COPD, גם סימפטומטי ביותר, יכול לשרוד זמן ממושך. עד לפני מספר שנים ההתוויה להשתלה בחולים אלה הייתה לצורך שיפור איכות חיים ולא היה ברור שהשתלה תאריך את חייו של החולה. כיום, משתמשים במדדים להתוויה להשתלה במדדים שהראו כמנבאים את הארכת חייו של החולה בעקבות ההשתלה.
המדדים הפרוגנוסטיים השונים:
אשפוזים בתמונה של התלקחות עם צבירת פחמן דו חמצני מהווים מדד פרוגנוסטי רע עם הישרדות של 49 אחוז לשנתיים. ההישרדות יורדת גם ככל שעולה דרגת ההיפוקסמיה ו/או צבירת הפחמן הדו חמצני. לחץ ריאתי עולה בחולים אלה, ירידה ב-FEV1 (Forced Expiratory Volume) ירידה
ב-DLco-Diffusion Capacity וירידה במשקל (BMI), נחשבים גם הם לפקטורים פרוגנוסטיים רעים. גם ירידה באיכות החיים מהווה פקטור פרוגנוסטי רע בפני עצמו.
BODE index כולל מספר פקטורים משוקללים, בהם משקל הגוף המבוטא על ידי BMI, דרגת ההגבלה בזרימת האוויר שנמדדת על ידי FEV1, דרגת קוצר הנשימה הנמדדת על ידי מדד MMRC ויכולת ביצוע מאמץ הנמדדת על ידי מבחן הליכה במשך שש דקות. המדד הוא סקאלה בין 0 ל-10. BODE index של 10-7 קשור להישרדות חציונית של 50 אחוז.
גרף 2a מדגים את ההישרדות הצפויה בהתאם לדירוג ה-BODE index טבלה 2b מסכמת את המדדים של BODE index.
חולים עם שילוב של FEV1 קטן מ-20 אחוז, DLCO קטן מ-20 אחוז ואמפיזמה הומוגנית, הם בעלי סיכוי להישרדות חציונית פחותה מ-50 אחוז לשלוש שנים.
לאור נתונים אלה ואחרים, ההתוויה להפניה למרכז השתלות של חולה COPD היא חולה עם BODE index מעל 5 והאינדיקציות להשתלה הן חולים עם BODE index בין 7 ל-10 או עם אחד מהבאים: היסטוריה של אשפוזים עם התלקחויות שקשורות לעליית פחמן דו חמצני מעל 50 ,mmHg לחץ ריאתי או Cor pulmonale, למרות טיפול בחמצן וכן FEV1 מתחת ל-20 ודיפוזיה ירודה מ-20 או אמפיזמה דיפוזיית.
מחלות ריאה חסימתיות ברונכיאקטזיות -
Cystic Fibrosis) CF) זוהי מחלה מולדת המביאה למוות, הנפוצה ביותר באדם הלבן. המחלה נגרמת על ידי מוטציות בגן המקדד
ל-CFTR CF( Transmembrane conductance
regulatorprotein), כאשר העדר או פגיעה בתפקוד החלבון מביאים למעבר מופרע של מלחים ונוזלים דרך הממברנה הפלסמואידית של תאי האפיתל.
Cystic Fibrosis) CF) זוהי מחלה מולדת המביאה למוות, הנפוצה ביותר באדם הלבן. המחלה נגרמת על ידי מוטציות בגן המקדדל-CFTR
(CF transmembrane conductanceregulatorprotein), כאשר העדר או פגיעה בתפקוד החלבון מביאים למעבר מופרע של מלחים ונוזלים דרך הממברנה הפלסמואידית של תאי האפיתל.
ב-CF, איברים רבים יכולים להיות מעורבים, כגון: המעי, הלבלב, הסינוסים ומערכת הפוריות. האיבר שעירובו במחלה מביא לנכות ולתמותה הרבה ביותר הוא הריאות. פגיעה בריאות מביאה למחסור בנוזל פני השטח, יובש של השכבה המוקוזלית המצפה את דרכי האוויר וסטגנציה של מוקוזה צמיגה. כתוצאה מכך, הריאות נעשות מזוהמות ומודלקות בצורה כרונית. אופייניות התפתחות של ברונכיאקטזיות ואי ספיקה נשימתית פרוגרסיבית.
בשנות ה-70 צפי החיים החציוני של החולים ב-CF היה 16 שנה. עם השיפור בטיפול בחולים אלה, הנעשה החל מהינקות המוקדמת וכולל טיפולים אינטנסיביים, עלה הצפי ליותר מ-35 שנה כבר בשנת 2004.
קיימים מחקרים במבוגרים המבססים את התועלת בהשתלת ריאות בחולי CF. השתלת ריאות בחולים אלה היא בעלת הפרוגנוזה הטובה ביותר בהשוואה לאבחנות ראשוניות אחרות עם הישרדות של יותר מ-70 אחוז חמש שנים מההשתלה ויותר מ-55 אחוז לאחר עשר שנים מההשתלה. תמונה 2 מדגימה ריאות של חולה CF ואותו חולה לאחר ההשתלה.
השינוי המרשים בשיעור ההישרדות של חולי CF, גם ללא השתלה, הביא לאחרונה לביצוע ופרסום מחקר בודד אך גדול, הבודק את התועלת בהשתלת ריאות בילדים חולי CF. המחקר לא הראה תועלת בהישרדות כתוצאה מהשתלה אך הוא לא בדק את איכות החיים של הילדים. בנוסף, המחקר התבסס על הנתונים בעת ההפניה להשתלה ולא בעת ההשתלה ועל אינדיקציות ישנות להשתלה.
בעבר, הפקטורים הפרוגנוסטים העיקריים לניבוי הישרדות היו: FEV1 קטן מ-30 אחוז, Pao2>50mmHg ו-Paco2>55mmHg. במחקרים חוזרים חדשים יותר,FEV1 כמדד בודד ניבא תמותה במשמעות סטטיסטית לא גבוהה וזאת גם עקב הווריאציות השונות של חולי ה-CF. באופן מעשי נכון לדון עם החולה באפשרות של השתלה כש-FEV1 נמוך מ-30 אחוז או כשיש הידרדרות מהירה בתפקודים ו/או לאחר מצב שבו החולה נזקק לטיפול ביחידה לטיפול נמרץ בזמן התלקחות. הפניה מוקדמת להשתלה מומלצת במצב של אישה מתחת לגיל 20 שנה עם הידרדרות מהירה בתפקודים.
החלטה לגבי השתלה תביא בחשבון את סך המרכיבים, כגון: חומרת הירידה בתפקודי הריאות, צורך מוגבר בחמצן, צבירת פחמן דו חמצני, צורך בהנשמה לא חודרנית, לחץ ריאתי מוגבר ומצב כללי.
זיהום בחיידק עמיד אינו מהווה התוויית נגד להשתלה, אם כי לאחרונה פורסם על פרוגנוזה טובה פחות לאחר השתלה בנשאי חיידק עמיד. זיהום פעיל מהווה התוויית נגד להשתלה. זיהום ב-Borkholderia Cepacia, שאינו נפוץ בישראל, מהווה התוויית נגד להשתלה ברוב המרכזים.
חולה מונשם יילקח להשתלה רק אם היה ברשימת ההשתלות קודם להנשמה ובמידה שהוא מודע לסיכון המוגבר והנתון במחלוקת בהשתלה במצב זה ואינו בעל אי ספיקה משמעותית של איבר אחר.
התוויות להפניה להשתלת חולה CF: FEV1 נמוך מ-30 אחוז או הידרדרות מהירה, במיוחד באישה צעירה. התלקחויות המצריכות טיפול ביחידה לטיפול נמרץ. עלייה בתדירות ההתלקחויות המצריכות טיפול אנטיביוטי. חזה אוויר חוזר או עמיד לטיפול. המופטיזיס חוזר שאינו נשלט על ידי אמבוליזציה.
התוויות להשתלה: אי ספיקה נשימתית המצריכה חמצן (Po2<55mmHg). היפרקפניאה (Pco2<55mmHg). לחץ ריאתי מוגבר.
לגבי מחלות ברונכואקטטיות שאינן CF, אין מידע סטטיסטי מספק המכוון את ההתוויות להשתלה ומכאן שההמלצות זהות לאלו הנהוגות בחולי CF.
מחלות ריאה אינטרסטיציאליות
Idiopathic pulmonary Fibrosis) IPF ) השתלות ריאה עקב מחלות אינטרסטיציאליות: (מחלות המשתית) - Interstitial Lung Disease מהוות את הסיבה השנייה בשכיחותה להשתלות ריאה בעולם לאחר COPD. מבין מחלות אלו, הנפוצה ביותר והפטאלית ביותר היא ה-,IPF שהיא מחלה אופיינית לקבוצת הגיל המבוגרת יותר והיא מאובחנת לרוב על ידי ממצא של תמונה רנטגנית אופיינית. קיימת תמונה פתולוגית אופיינית (UIP (UsualInterstitial Pneumoniae אך לא תמיד נדרשת ביופסיה לאבחנה.
ההישרדות הממוצעת של חולי IPF היא 2.8 עד ארבע שנים מזמן האבחנה ושיעור ההישרדות לעשר שנים הוא פחות מ-15 אחוז. מקובל ניסיון טיפול בסטרואידים עם או בלי ציטוטוקסיקה, עם תגובה באחוז קטן בלבד מהחולים (17-0 אחוז). הטיפולים האחרים, כגון מינון גבוה של N אצטילציסטאין, פירפנידון ואינטרפרון גמא 1 B, נחשבים עדיין לטיפול נסיוני. טיפול ברפלוקס של מערכת העיכול, במידה שקיים, עשוי גם להאט את התקדמות המחלה בחולים בודדים, אולם עד כה אין בנמצא טיפול יעיל למחלה מעבר להשתלת ריאות.
מהלך המחלה יכול להיות עם הידרדרות איטית במשך הזמן ואצל מספר רב של חולים מופיעה תמונה של הידרדרות מהירה גם מתוך מצב יציב יחסית המלווה בתמותה רבה ביותר.
פקטורים פרוגנוסטים גרועים הם ירידה בתפקודי ריאות ובמיוחד ביכולת הדיפוזיה (DLCO), ירידה פרוגרסיבית ב-FVC במעקב של חצי שנה וירידה בריווי החמצן מתחת ל-88 אחוז במבחן הליכה שש דקות.
ההתוויות להפניה להערכה להשתלה ולמעקב הם: עדות למחלה בהדמיה או היסטולוגיה בכל שלב. באופן פרקטי, אם הרופא המטפל שוקל התחלת טיפול, מומלץ להפנות את החולה גם להערכה להשתלה.
ההתוויות להשתלה הן: ירידה ב-DLCO של מתחת ל-39 אחוז. ירידה של עשרה אחוזים או יותר ב-FVC במשך שישה חודשי מעקב. ירידה בריווי חמצן מתחת ל-88 אחוז במבחן הליכה שש דקות. תמונה המתאימה לפיברוזיס מתקדם (תמונת חלת-דבש) ב-HRCT.
(NSIP (NonSpecific Interstitial Pneumoniae מחלה אינטרסטיציאלית המגיבה טוב יותר לטיפול בסטרואידים בהשוואה ל-IPF. בשלבה הפיברוטי, הפרוגנוזה דומה ל-IPF.
ההמלצות להפניה הן עם גילוי המחלה.
ההתוויות להשתלה: DLCO נמוך מ-35 אחוז. ירידה בעשרה אחוזים או יותר ב-FVC או ירידה של 15 אחוז ב-DLCO במהלך מעקב של שישה חודשים.
מחלות אינטרסטיציאליות הקשורות למחלות קולגן Colagen Vascular Diseases) - תמונה היסטולוגית דומה ל-UIP (Usual Interstitial Pneumonia), שהיא התמונה ההיסטולוגית הקיימת במחלת IPF, יכולה להיות גם במספר מחלות קולגן. הנפוצות בהן: סקלרוזיס סיסטמית פרוגרסיבית, ארטריטיס ראומטית ומחלת רקמת קישור מעורבת. בהרבה ממחלות אלו יש גם מנגנונים פתופיזיולוגיים נוספים הגורמים לפגיעה נשימתית, כגון לחץ ריאתי מוגבר, ווסקוליטיס, נוזל פלוראלי ועוד. הקליניקה היא וריאבילית. בדרך כלל המהלך פחות חמור מאשר ב-IPF. אצל חולי ארטריטיס ראומטית, לא נדיר למצוא תמונה אינטרסטיציאלית אסימפטומטית או עם התקדמות איטית. לעומת זאת, בסקלרוזיס סיסטמית פרוגרסיבית המחלה נפוצה ביותר מ-80 אחוז מהחולים והיא מהווה את סיבת המוות העיקרית.
כיוון שעירוב ריאתי המביא לכשל נשימתי ולהשתלה הוא קטן יחסית במחלות אלו, הדבר אינו מאפשר עיבוד סטטיסטי משמעותי ברוב המצבים, אין כרגע התוויות ספציפיות בקבוצת מחלות זו וכל מקרה צריך להישקל לגופו.
סרקואידוזיס - סרקואידוזיס היא מחלה גרנולומטוטית שמקורה אינו ידוע ומעורבים בה איברים נוספים שהעיקריים שבהם הם המערכת ההמטולימפואידית, עיניים, עור, עצבים, פרקים, כבד ולב. מהלך המחלה וריאבילי החל מרמיסיות ספונטניות בעשרה אחוזים עד 30 אחוז מהחולים, עד מוות מאי ספיקה נשימתית בשני אחוזים עד חמישה אחוזים. לחולים שלא מגיבים לטיפול ניתן להציע השתלת ריאות.
2.6 אחוזים מהשתלות הריאה נעשות בחולי סרקואידוזיס. עקב המהלך השונה קשה לקבוע קריטריונים נוקשים להשתלת ריאות. פקטורים פרוגנוסטים רעים הם: היפוקסמיה, לחץ ריאתי מוגבר, ירידה בתפקוד לבבי, עלייה בלחץ בעלייה ימנית ומוצא אפרו-אמריקאי.
ההתוויות להפניה להשתלה: דרגה תפקודית מקבילה ל-NYHA דרגה 3 או 4.
ההתוויות להשתלה: דרגה תפקודית 4-3 ואחד מהבאים: היפוקסמיה במנוחה. לחץ ריאתי מוגבר. עלייה בלחץ בעלייה ימנית, יותר מ-15 מ"מ כספית.
לחץ ריאתי מוגבר (Pulmonary Arterial Hypertension) - מחלה פרוגרסיבית שנגרמת על ידי עלייה בתנגודת כלי הדם הריאתיים ומביאה כמעט תמיד לאי ספיקת לב ימנית ולמוות. האטיולוגיות שונות וגם המהלך שונה בהתאם. לחולים הנדירים ב-Pulmonaryvenoocclusive disease או ב-Pulmonary Capillaryhemangiomatosis יש את הפרוגנוזה הגרועה ביותר בהשוואה לחולים ביתר לחץ ריאתי משני למחלות לב מולדת, להם פרוגנוזה טובה בהרבה. ללא טיפול, שיעור ההישרדות הממוצעת הוא 2.8 שנים.
בשנים האחרונות קיימת התפתחות משמעותית ביותר בטיפול התרופתי והניתוחי ובהתאם שינוי של האינדיקציות להשתלה. טיפול ממושך באפופרוסטנול הוכח כמשפר הישרדות בחולים עם לחץ ריאתי מוגבר אידיופטי. ייתכן ששילובים שונים ישפרו את שיעורי ההישרדות גם בחולים עם לחץ מוגבר מסיבות אחרות. ניתוח להוצאת טרומבוס בחולים עם לחץ מוגבר, על רקע מחלה טרומבואמבולית כרונית, אף הוא נושא מתפתח ונושא פרוגנוזה טובה בהרבה מבעבר.
אינדיקציות להפניה להשתלה: דרגה תפקודית מקבילה ל-NYAH, דרגה 3 או 4, למרות טיפול ממושך. מחלה מידרדרת במהירות.
אינדיקציות להשתלה: דרגה תפקודית NYHA3 או 4 למרות טיפול מקסימלי. מבחן שש דקות הליכה נמוך מ-350 מטר או ירידה ביכולת הליכת שש דקות. כשלון טיפול באפופרוסטנול או מקביליו בצורה תוך ורידית. אינדקס לבבי של פחות מ-2 ליטר/דקה/מטר מרובע. לחץ בעלייה ימנית של יותר מ-15 מ"מ כספית.
מחלות נוספות - סיבות נוספות להפניה להשתלת ריאה הן נדירות יחסית, ביניהן: LAM(Lymphangioleiomyomatosis) ,Pulmonary Langerhans Cell Histiocytosis. השתלת ריאה חוזרת עקב דחייה או כשלון השתלה ראשונה, קרצינומה ברונכואלבואלרית ממוקמת המהווה התוויה שנויה במחלוקת ועוד.
לסיכום, המאמר בא לעזור לרופא לדעת למי ומתי להציע הפניה להערכה לקראת השתלת ריאות. ההתוויות משתנות עם השנים עקב הדינמיקה שפורטה הן לגבי המחלה הבסיסית והן לגבי תהליך ההשתלה עצמן. לרוב, טובה הפניה מוקדמת מאשר מאוחרת מדי על מנת לאפשר מתן ריאות כשהחולה אינו חולה מדי כך שלא יוכל ליהנות מההשתלה. בכל מקרה של ספק, כדאי להפנות או להתייעץ.
ד"ר יעל רביב, מכון ריאות, המרכז הרפואי רבין, פתח תקוה |