דלקת עורקי הרקה שכיחה יותר בארצות סקנדינביה, שם ההיארעות השנתית היא 25-18 מקרים ל-100,000 תושבים בקבוצת הגיל שמעל 50. ההיארעות השנתית בישראל, כפי שנבדקה באוכלוסיית ירושלים, נמוכה יותר2,1 - כ-11-10 מקרים ל-100,000 בקבוצת גיל זו, ודומה לזו שבארצות ים תיכוניות אחרות כאיטליה וספרד.
אטיולוגיה ופתוגנזה
האטיולוגיה של דע"ר אינה ידועה וככל הנראה משלבת גורמים גנטיים וסביבתיים. בנוסף, גם הגיל מהווה גורם במחלה. דע"ר מופיעה רק בגיל 50 ומעלה וגם בתוך קבוצת גיל זו, היארעות המחלה שכיחה יותר ככל שהגיל עולה. כך למשל, ההיארעות של דע"ר בגילאי 75 ומעלה היא פי 14 מאשר בגילאי 164-50. הקשר בין הגיל למחלה אינו מוסבר והועלו השערות בדבר תהליכי "הזדקנות" בדפנות עורקים מסוימים הגורמים להיווצרות "אנטיגנים חדשים" (ניאו-אנטיגנים) המגרים את מערכת החיסון להגיב כנגדם.
התגובה האימונולוגית במחלה זו מבוססת על החיסון התאי3. התהליך מתחיל כנראה בהפעלה של רצפטורים מסוג (Toll-like)
TLR המצויים על פני תאים דנדריטיים בדופן העורק, דבר הגורם להפרשת כימוקינים שונים, המביאים לחדירת מונוציטים-מקרופגים ותאי T (בעיקר מסוג Th1) מכלי הדם שבאדבנטיציה (וואזה-ואזורום) לתוך דופן העורק. חלק מהמקרופגים עוברים איחוי בהשפעת אינטרפרון גמא ויוצרים תאי-ענק מרובי גרעינים. תאי הענק מייצרים גורמי גדילה כגון PDGF ו-VEGF, אשר אחראים בין היתר להיפרפלזיה של האינטימה. עיבוי זה של האינטימה גורם להיצרות הדרגתית של חלל העורק, לעתים עד כדי חסימתו. בחלק מן העורקים ניתן למצוא גם קריש דם המתחיל באזור שבו קיימת הדלקת בדופן ומתפשט בכיוון דיסטלי4.
התהליך הדלקתי גורם גם להרס של שכבת המדיה ושל הממברנה האלסטית שבין המדיה לאינטימה. התסנין הדלקתי יכול להופיע רק במקטעים של העורק ולא בצורה נרחבת ולכן לעתים המקטע שנלקח בביופסיה עשוי להיות ללא סימני דלקת. תאי ענק נמצאים בדופן העורק רק בחלק מן המקרים ונוכחותם אינה הכרחית לקביעת האבחנה.
סימני המחלה
סימני המחלה נובעים מהתהליך הדלקתי שתואר לעיל וניתן לחלקם על פי טיבם:
1. תופעות מקומיות הקשורות לתהליך בדופן העורק - איסכמיה מקומית בכלי הדם של העין הגורמת לאובדן ראייה, אירועים איסכמיים מוחיים, כאב ראש, כאב בלסת בזמן לעיסה כתוצאה מאיסכמיה של שרירי הלעיסה ולעתים נדירות, איסכמיה של הלשון ושל עור הקרקפת.
2. תופעות דלקתיות סיסטמיות - חום, אנורקסיה וירידה במשקל, תשישות.
3. תופעות דלקתיות ברקמות סינוביאליות - פולימיאלגיה ראומטיקה (פמ"ר), תופעה של כאבים ונוקשות באזור חגורת הכתפיים ולעתים גם בחגורת הירכיים.
4. תופעות הנובעות ממעורבות אאורטה וכלי הדם הגדולים (בדומה למחלת טקיאסו).
סימני המחלה העיקריים ושכיחותם מתוארים בטבלה 1 והם יכולים לבוא גם בשילובים שונים. בכל הנוגע לפמ"ר, המופיעה כתופעה בודדת ללא סימני מחלה נוספים, ההנחה הרווחת היום היא שפמ"ר היא צורה "קלה" של דע"ר, שבה אין מעורבות קלינית של העורקים. בכל מקרה של פמ"ר, יש לבדוק באופן קפדני נוכחות סמנים לדע"ר.
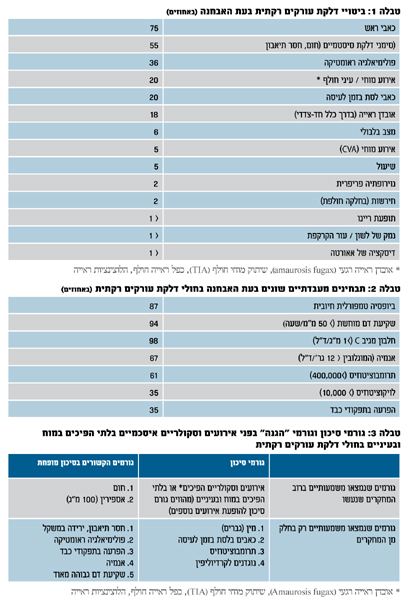
בדיקות המעבדה בדע"ר מדגימות את התהליך הדלקתי (טבלה 2) אך אין בדיקות ייחודיות למחלה זו. חשוב לציין כי שקיעת דם (ש"ד) מוחשת נמצאת אמנם במרבית המקרים, אך לא בכולם: כחמישה אחוזים מהחולים יהיו בעלי ש"ד תקינה, כאשר אצל מחצית מחולים אלה תימצא עלייה ברמת חלבון מגיב C (CRP). ש"ד מוחשת ו-CRP מוגבר יימצאו גם במקרים של פמ"ר כתופעה בודדת. ראוי לציין כי ה-CRP ובמיוחד שקיעת הדם אינם מהווים מדד יעיל לפעילות המחלה במהלך הטיפול. יש דיווחים על מקרים רבים שבהם מדדי דלקת אלה היו בתחום הנורמה בזמן התלקחות המחלה, ולעומת זאת ידועים גם מקרים שבהם מדדי דלקת אלה מוגברים ללא סמנים קליניים להתלקחות המחלה.
אבחנה
לשם ביסוס האבחנה חשוב ביותר לבצע ביופסיה של עורק הרקה. בשל העובדה שמעורבות העורק בתהליך הדלקתי אינה רציפה, קטע העורק המוצא לצורך בדיקה צריך להיות לפחות באורך של 1 ס"מ. בנוסף, ביצוע ביופסיה דו-צדדית מגביר את הסיכוי לתוצאה חיובית בכעשרה אחוזים. לבדיקה זו יש ערך מנבא חיובי של כ-100 אחוז וערך מנבא שלילי של כ-85 אחוז. במקרים שבהם דרגת החשד לקיום המחלה גבוהה, אין לדחות את תחילת הטיפול עד לביצוע הביופסיה. דבר זה עלול לסכן את החולה, מאחר שאירוע איסכמי בלתי הפיך בעין או במוח עלול להתרחש בכל רגע וללא התראה מוקדמת. ביצוע הביופסיה עד שבועיים לאחר תחילת הטיפול לא פגע אמנם באופן משמעותי ביכולת לזהות תהליך דלקתי5, אך רצוי לבצע את הביופסיה בתוך יומיים-שלושה מתחילת הטיפול כדי לקבל ממצאים מובהקים יותר.
אפשרות השימוש בדופלקס של עורקי הרקה כאמצעי אבחון נבדקה ונסקרה במספר מאמרים. בעזרת בדיקה זו, שמידט וחב'6 תיארו "הילה" אופיינית סביב העורק הטמפורלי, דבר שכנראה מבטא בצקת בדופן כלי הדם. למרות התלהבות הראשונית מממצאים אלה שהראו ערך מנבא חיובי של 100 אחוז ושלילי של 91 אחוז, מחקרים דומים שנערכו על ידי קבוצות חוקרים אחרות7-9 הדגימו ערך מנבא חיובי של 75-33 אחוז בלבד. יש לציין עם זאת שהערך המנבא השלילי נשאר גבוה (96-80 אחוז) גם במחקרים אלה. על סמך נתונים אלה ועל פי נסיוננו7, יש מקום לביצוע בדיקת דופלקס קודמת לביופסיה: אם הבדיקה שלילית, אבחנת דע"ר נשללה כמעט לחלוטין (בסבירות של כ-90 אחוז) ואם בדיקת הדופלקס חיובית ונמצאה "הילה" סביב העורק הרקתי, יש לבצע ביופסיה.
דווח גם על בדיקות הדמיה נוספות, MRI ו-PET scan, שיכולות לשמש לעזר באבחון דע"ר, אולם יעילותן של בדיקות אלו עדיין אינה מוכחת ועלותן גבוהה.
טיפול ופרוגנוזה
הטיפול המקובל הוא בסטרואידים. מטרת הטיפול בסטרואידים היא שיפור סימפטומטי ומניעת הסיבוכים הווסקולריים הבלתי הפיכים כגון אירוע מוחי (CVA), או עיוורון פתאומי הנגרם על פי רוב עקב נוירופתיה איסכמית של ראש עצב הראייה, או חסימה של עורק הרשתית המרכזי. שיפור סימפטומטי מושג בכל החולים, וברובם לא מתפתחים סיבוכים וסקולריים לאחר תחילת הטיפול. עם זאת ראוי לציין שבחלק מן החולים מופיעים בכל זאת סיבוכים וסקולריים בלתי הפיכים למרות הטיפול בסטרואידים. אובדן ראייה פתאומי או אירוע מוחי מופיעים אצל כשלושה אחוזים מהחולים10-13 ובחלק קטן מהם מופיעים אוטם בשריר הלב או אוטם במעי. קיימים גם סיבוכים וסקולריים שאינם איסכמיים כגון מפרצת ודיסקציה של האאורטה14. הסיבוכים הללו מתרחשים בחלקם בשבועות הראשונים לתחילת הטיפול ובחלקם לאחר תקופה ארוכה יותר, תוך כדי הירידה במינון הסטרואידים או לאחר הפסקתם.
המינון ההתחלתי המקובל של פרדניזון הוא 60-40 מ"ג ליום עם הורדה הדרגתית עד ל-5 מ"ג ליום במהלך השנה הראשונה, בניסיון לסיים את הטיפול בהמשך. משך הטיפול הממוצע הוא שנתיים-שלוש. במקרים שבהם פמ"ר מופיעה בחולים כתופעה בודדת, בלי שאר סמני דע"ר, קיימת תגובה לטיפול במינון נמוך יחסי של פרדניזון (20-15 מ"ג ליום כטיפול התחלתי). בשני המצבים מרבית החולים סובלים מתופעות הלוואי של הטיפול בסטרואידים, כאשר קיים בדרך כלל מתאם בין הכמות המצטברת של הסטרואידים לבין שיעור תופעות הלוואי15. כמה מתופעות הלוואי (כגון סוכרת ויתר לחץ דם) ניתנות למניעה על ידי מעקב צמוד אחרי לחץ הדם ורמת הגלוקוז בדם. תופעת הלוואי של אוסטיאופורוזיס ניתנת למניעה במרבית המקרים על ידי נטילת סידן וויטמין D בשילוב עם ביספוספונטים. למרות מספר דיווחים אופטימיים ראשוניים, נסיונות לשלב תרופות נוגדות דלקת ואימונו-מודולטוריות כגון מתוטרקסט ואזתיופרין ותרופות ביולוגיות כגון נוגדי-TNF, לא הביאו לירידה משמעותית בסיבוכי המחלה ובתופעות הלוואי מהטיפול הסטרואידים.
במחקר שפורסם לאחרונה בקבוצה קטנה של חולים נמצא כי מינון התחלתי גבוה של כ-1,000 מ"ג מתיל-פרדניזולון ליום, למשך שלושה ימים, מאפשר הורדה מהירה יותר של מינון הסטרואידים במהלך הטיפול16, דבר העשוי לתרום להפחתה בהמשך בשיעור תופעות הלוואי מהטיפול בסטרואידים. טיפול התחלתי כגון זה, במינונים גבוהים של סטרואידים, עשוי לשפר את המצב במקרים של פגיעה בראייה ואולי אף למנוע פגיעה נוספת בהמשך.
מן הראוי לכן לנסות ולזהות מאפיינים אשר יצביעו מי מבין החולים מועד לפתח סיבוכים וסקולריים-איסכמיים ומי בעל סיכון נמוך יותר לפתח סיבוכים אלה. לאחר אפיון כזה נוכל להגדיר קבוצת חולים בסיכון גבוה ובהם להתחיל טיפול במינונים גבוהים של סטרואידים, וקבוצת חולים בסיכון נמוך, שבהם ייתכן ונוכל לטפל במינונים נמוכים יחסית ולהפחית את מינון הפרדניזון בקצב מהיר יותר (וכך להפחית את שיעור תופעות הלוואי). מספר מחקרים עסקו בנושא זה17,13-20. ככלל, נראה כי קיומן של תופעות סיסטמיות, כגון חום, קשור בסיכון מופחת לאירועים וסקולריים ואילו תופעות איסכמיות מקומיות, כגון כאבים בלסת בזמן לעיסה או אובדן ראייה רגעי (amaurosis fugax), מהוות גורם סיכון לתופעות איסכמיות נוספות, חמורות יותר21,20,18,17,13. סיבוכים וסקולריים בלתי הפיכים בעיניים ובמוח בעת האבחנה של דע"ר מהווים אף הם גורם סיכון משמעותי להופעת סיבוכים דומים בהמשך, למרות מתן טיפול בסטרואידים21.
בהקשר זה ראוי לציין את השימוש באספירין (100 מ"ג ליום), המוריד באופן משמעותי את הסבירות לאירוע מוחי או אובדן ראייה בחולי דע"ר22,21,12. תוספת של אספירין למינונים המקובלים של סטרואידים מורידה את שכיחות סיבוכים אלה במהלך הטיפול12 וללא עלייה משמעותית בשיעור תופעות הלוואי מהטיפול עצמו.
פרופ' גדעון נשר, מנהל המחלקה לרפואה פנימית א', המרכז הרפואי שערי צדק, ירושלים |