תסמונת החפיפה (Overlap syndrome) היא הסתמנות קלינית שבה לפחות שתי מחלות מקבוצת מחלות רקמת החיבור מקיימות קריטריונים של כל אחת מהן בו זמנית או בתקופות שונות1. ברוב המקרים, שילוב זה יכלול את מחלת הסקלרודרמה (Systemic Sclerosis) ומחלות כמו תסמונת על שם שיוגרן (Sjogren's syndrome), דרמטומיוזיטיס או פולימיוזיטיס (Dermatomyositis, Polymyositis), דלקת מפרקים שגרונתית (Rheumatoid arthritis) וזאבת אדמנתית רב מערכתית (Systemic Lupus Erythematosus).
לרוב, המחלה הנוספת (השנייה או השלישית) מופיעה כאשר המחלה הראשונה עדיין פעילה, לעתים למרות הטיפול. ההסבר האפשרי לקיומן של שתי (או יותר) מחלות אוטואימוניות בו זמנית יכול לנבוע משילוב של גורמים סביבתיים וגנים מסוימים אשר אחראים להפרעות אוטואימוניות2. תסמינים דומים במחלות אלו מקשים על אבחון מדויק ויש לכך השלכות לגבי הטיפול. המהלך הקליני של תסמונת החפיפה בדרך כלל חמור יותר והתגובה לטיפולים מקובלים בסטרואידים או בתרופות מהדרג השני היא חלקית. לאחרונה, התרחב השימוש בבדיקות אימונולוגיות המאפשרות, במקביל לנתונים הקליניים, להשלים את ה"פאזל" האבחנתי ולאפיין תסמינים מיוחדים של מחלות אוטואימוניות על ידי נוגדנים עצמיים ספציפיים. גם במישור הטיפול חלה מהפכה עם כניסת תרופות ביולוגיות לטיפול במחלות ראומטיות.
התפתחות טכנולוגיות ובדיקות מעבדה חדשות מאפשרות אבחנה מדויקת יותר ומוקדמת של מחלות משולבות. הגישה הטיפולית מתייחסת לביטויים של התסמינים המובילים ומשלבת טיפול פתוגנומוני (נוגדי דלקת ומדכאי חיסון) עם טיפול סימפטומטי. לאחרונה, התפתחו טיפולים חדשניים בתרופות ביולוגיות שנותנים הזדמנות חדשה לחולים עם מחלות אוטואימוניות משולבות. עם זאת, ההשפעה של תרופות עם פוטנציאל גבוה להתערבות במערכת האימונית בחולים עם תסמונת החפיפה עדיין לא הובהרה. בסקירה זו יוצגו נתונים על הכלים החדשניים לאבחון מחלות אוטואימוניות וניסיון שימוש בטיפול ביולוגי בחולים עם מחלות אוטואימוניות משולבות. סקירה זו תתייחס לחפיפה בין סקלרודרמה ומחלות קולגן (ראומטיות) נוספות.
מחלת הסקלרודרמה
מחלת הסקלרודרמה היא מחלה סיסטמית עם פגיעה אופיינית בעור ומעורבות מערכות פנימיות שונות. בפתוגנזה של המחלה בולטים תהליכים אוטואימוניים עם יצירת נוגדנים עצמיים (נוגדנים נגד גרעין - ANA, נוגדנים נגד טופואיזומראז - Scl-70, נוגדנים נגד צנטרומר ACA, Anti-centromere); ביטוי דלקתי מובהק (דלקת בעור עם הסננה על ידי תאי דלקת - לרוב לימפוציטים מסוג +4CD, דלקת במפרקים וגידים [ארטריטיס, טנדיניטיס], סרוזיטיס - דלקת קרום הלב או הריאה, דלקת של רקמה אינטרסטיציאלית בריאות [אלביוליטיס], דלקת בשריר [מיוזיטיס]; פגיעה בכלי דם קטנים שביטוייה תסמונת רינו (Raynaud’s phenomenon), כיבים איסכמיים, צלקות אופייניות באצבעות (pitting scars), פגיעה בשריר הלב, פגיעה במערכת העיכול, התפתחות של יתר לחץ דם בריאות, פגיעה כלייתית (משבר כלייתי).
התהליכים הללו, באופן בלתי נמנע, מביאים להופעת הצטלקות, פיברוזיס, בעור ובאיברים הפנימיים עם נזק רקמתי בלתי הפיך, שהם גם תוצאה של פעילות יתר של פיברובלסטים המייצרים קולגן בכמות מוגזמת, השוקע ברקמות השונות. מהלך המחלה יכול להיות סוער (בשליש מהחולים), בעיקר בחולים עם מעורבות מפושטת של העור DcSSc Diffuse cutaneous Systemic) (Sclerosis, עם פגיעה קשה בריאות או משבר כלייתי. בשאר החולים, מהלך המחלה איטי יותר וכרוך בפגיעת עור מוגבלת לכפות ידיים ורגליים ופנים LcSSc Limited cutaneous Systemic) Sclerosis). גם בצורה זו מתפתחים סיבוכים כמו כיבים איסכמיים, מעורבות הלב ומערכת העיכול. במשך השנים, בחלק מהחולים עם סקלרודרמה מוגבלת מופיע יתר לחץ דם ריאתי. עד עתה לא נמצא טיפול פתוגנומוני למחלת זו3. הוצגו תוצאות מוקדמות של מחקרים מבוקרים על שימוש בתרופות ביולוגיות בחולים עם מחלת סקלרודרמה מפושטת (infliximab ו-rituximab) במשך שישה חודשים. המחקרים הראו סבילות יחסית טובה של הטיפולים הללו. לגבי היעילות, בשלב זה של מחקרים לא היה ניתן להסיג מסקנות5,4.
שילוב של ביטויים קליניים קשים של סקלרודרמה עם ביטויים של מחלת קולגן נוספת מחמיר את תסמיניה ומהווה אתגר אבחנתי וגם מקשה על הטיפול בחולים. בחלק מהחולים עם תסמונת חפיפה, סקלרודרמה מופיעה בשילוב עם מחלת קולגן אחרת, באחרים בשילוב עם מחלה אוטואימונית לא ראומטית (למשל מחלת כבד או בלוטת תריס).
תסמונת שיוגרן
תסמונת על שם שיוגרן (Systemic sclerosis and Sjogren’s syndrome) היא מחלה רב מערכתית המתאפיינת בביטויים שונים הנובעים מפגיעה אוטואימונית בתאי האקזותל, כגון: יובש קשה בעיניים ובחלל הפה (אך גם בריריות אחרות), הגדלת בלוטות רוק, ארטריטיס, מעורבות ריאות (אלויוליטיס), מיוזיטיס, מעורבות כליות עם נפריטיס אינטרסטיציאלית, פריחה עורית. בבדיקות דם בולטים סימני דלקת גבוהים בעיקר שקיעת הדם, לימפופניה, היפרגלובולינמיה6. בבדיקות אימוניות אופייני למצוא נוגדנים כנגד גרעין ANA, נוגדנים כנגד חלקיקי הגרעין ENA (Extractable Nuclear Antigen), נוגדנים ל-SSa (Anti Ro) ו/או
Anti La) SSb). אצל חלק גדול מהחולים נמצא גורם ראומטואידי - RF - rheumatoid factor חיובי בטיטר גבוה.
השילוב של סקלרודרמה ותסמונת על שם שיוגרן מוכר היטב: השיעור של תסמונת יובש מופיע אצל 68 אחוז מחולי סקלרודרמה, מעל 14 אחוז מהחולים בסקלרודרמה עונים על קריטריונים של תסמונת שיוגרן, בעיקר חולים עם מחלת סקלרודרמה מסוג 9-7limited. אצל מחצית החולים ביופסיות מרירית של שפתיים בחולים עם סקלרודרמה ותסמונת יובש הראו הצטלקות (פיברוזיס) של בלוטות הרוק, בניגוד לתסמונת שיוגרן ראשונית, שבה בביופסיה מהשפה נמצאה הסננה של תאי דלקת (לימפוציטים). בחולים עם סקלרודרמה, שכיחות של נוגדנים אופייניים לתסמונת שיוגרן, כמו Anti SS-A או Anti SS-B, היא יחסית נמוכה. בחולים עם תסמונת שיוגרן, הופעת נוגדנים מסוג ACA יכולה להקדים הופעת הסקלרודרמה במספר שנים10.
בחולים עם חפיפה בין סקלרודרמה ותסמונת שיוגרן קיימת שכיחות מוגברת של מחלה אוטואימונית נוספת - שחמת כבד ראשונית מרירתית11
(Primary biliary cirrhosis). הטיפול בחולים עם תסמונת מסוג זה יינתן לפי התסמינים: מתן חוסמי תעלות סידן או פרוסטציקלינים בשל תסמונת רינו, מתן תרופות מסוג חוסמי שאיבת פרוטון (PPI) בשל דיספפסיה ורפלוקס.
בחולים עם ארטריטיס יש מקום למתן סטרואידים במינון קטן-בינוני ותרופה אנטימלרית (hydroxychloroquine). בשל יובש בעיניים יינתן טיפול מקומי (תחליפי דמעות, סטרואידים או cyclosporine מקומי). לטיפול ביובש בפה יינתנו תרופות המשפרות הפרשת רוק (salagen bromhexin,). במקרים של ארטריטיס קשה ניתן לשקול מתן תרופות מדרג השני (methotrexate azathioprine,). בחולים עם בעיות בריאות יהיה צורך בביצוע טומוגרפיה ממוחשבת של בית החזה ברזולוציה גבוהה (HRCT) וביצוע תפקודי נשימה כולל נפחים (FVC), זרימת אוויר (1-FEV) ודיפוזיית גזים (DLCO). טיפול ב-cyclophosphamide דרך הפה או בעירוי לווריד, פעם בחודש, נמצא מועיל לעיכוב תהליך פיברוטי בריאות.
בספרות, אין נתונים לגבי שימוש בתרופות ביולוגיות בחולים עם חפיפה בין סקלרודרמה ותסמונת שיוגרן. ניסיון בשימוש בתרופות ביולוגיות הבולמות TNF-α (Tumor necrosis factor בחולים עם סקלרודרמה מסתכם במספר דיווחים בודדים בלבד. לגבי שימוש בתרופות ביולוגיות בתסמונת שיוגרן, הנתונים בספרות אינם חד משמעיים. דווח על שיפור במצבם של חולים עם תסמונת שיוגרן בעקבות שימוש בetanercept- וב-infliximab במחקרים פתוחים13,12. למרות זאת, במחקרים מבוקרים בהשוואה לאינבו, לא נצפתה יעילות של תרופות מסוג זה בתסמונת שיוגרן15,14,4. מתן תרופה ביולוגית אחרת מסוג נוגדנים מונוקלונליים נגד סמן CD20 של לימפוציטים מסוג B (Rituximab) נמצא מועיל בחולים עם תסמונת שיוגרן ראשונית20-16.
מחלות שריר דלקתיות
קבוצת מחלות השריר הדלקתיות (Systemic (sclerosis and Dermatomyositis/Polymyositis היא אינה הומוגנית וכוללת מספר מצבים שבהם שריר מעורב במחלה דלקתית סיסטמית. במבוגרים יש שתי תת קבוצות עיקריות: פולימיוזיטיס ודרמטומיוזיטיס (שבה דלקת בשריר מלווה בפריחת עור אופיינית). הביטוי העיקרי של מחלות אלו הוא חולשה סימטרית ניכרת של שרירים פרוקסימליים, ארטריטיס, תסמונת רינו, מעורבות שרירי נשימה, מעורבות רקמת ריאות אינטרסטיציאלית, פגיעה בשריר הלב ובשריר מערכת העיכול. בחלק מהחולים קיימים ביטויים סיסטמיים כמו חום או ירידה במשקל. בבדיקות מעבדה נצפית עליית אנזימי שריר: קראטינקינאזה (CPK) ו/או אלדולאז, עליית טרנסאמינזות ולקטטדהידרוגינז ממקור השריר; סימנים מעבדתיים של דלקת כולל שקיעת דם ו-CRP Reactive protein)-(c. בחלק מהחולים נמצא ANA חיובי. במקרים שבהם יש מעורבות ריאות, ניתן למצוא נוגדנים מסוג נוגדי סינטטאז Anti-Jo-1. בדיקת אלקטרומיוגרפיה (EMG) וביופסיה של שריר (במקרים של דרמטומיוזיטיס גם ביופסיה של העור) מאמתות את האבחנה.
הטיפול הבסיסי במחלות שריר דלקתיות הוא מתן סטרואידים במינון גבוה עם ירידה הדרגתית במינון. אין עבודות מבוקרות על שימוש בתרופות מהדרג השני במחלות שריר דלקתיות, אך נעזרים ב-methotrexate או ב-azathioprine על מנת לאפשר ירידה יותר בטוחה ומהירה במינון הסטרואידים. במקרים עמידים לטיפול בסטרואידים נמצא שמתן מינונים גבוהים של IVIG (intravenous immunoglobulin) מועיל21.
שילוב של סקלרודרמה ומיוזיטיס תואר היטב אצל חולים מבוגרים, אך תואר גם אצל ילדים ובני נוער22. אצל 29 אחוז ממאה חולים עם דלקת שרירים נמצאו גם סימני סקלרודרמה. בתת קבוצה של 24 חולים עם תסמונת חפיפה, שיעור החולים עם מעורבות של שריר היה גבוה יותר (42 אחוז)23. מיוזיטיס יכולה להופיע יחד עם סקלרורמה, להקדימה או להתפתח כאשר מחלת הסקלרודרמה קיימת כבר מזה מספר שנים24. מיזוסיטיס מופיעה לרוב בחולי סקלרודרמה עם מחלת עור מפושטת (DcSSc) ולא נדיר לצפות במעורבות לא רק של השריר המשורטט (שרירי שלד) או השריר החלק (שריר מערכת העיכול) אלא לרוב גם במעורבות של שריר הלב cardiomyopathy)25.) בחולים אלה נמצאה איסכמיה סמויה בבדיקת התהודה מגנטית (MRI); מתן סטרואידים וטיפול ציטוטוקסי שיפר את מצב שריר הלב26.
מעורבות ריאות שכיחה בתסמונת חפיפה מסוג זה ולעתים מהווה אתגר טיפולי גם כששאר הביטויים של מחלת השריר מבוקרים על ידי טיפול27. בחולים מסוג זה לרוב קיימת פגיעה במערכת העיכול העליונה, בעיקר אזופאגיטיס כתוצאה מרפלוקס; לעתים רחוקות מתפתחת פגיעה משמעותית במערכת העיכול עם הפרעה קשה בתנועתיות הוושט, קיבה ומעי, נטייה לחסימת מעיים, שלשולים והתפתחות חיידקים, בעיקר גראם-שליליים או אנאארובים במעי. כתוצאה מהתפתחות חיידקים אנאארובים בחלל המעי, ניתן לצפות בצילומי רנטגן באוויר חופשי בדופן המעי, מצב המזכיר נקב במעי. מצב זה (pneumatosis cystoides intestinalis) מהווה בעיה אבחנתית וטיפולית קשה ולרוב מסכן את חיי החולים28. דווח שבחולים עם חפיפה בין סקלרודרמה ומיוזיטיס, חומרת תסמונת רינו קשה יותר29. בדיקת קפילרוסקופיה מאפשרת לאבחן נזק לרשת הנימים שאופייני למיוזיטיס או לסקלרודרמה30. יש לציין שבסוג חפיפה זה ניתן למצוא נוגדנים ספציפיים נוספים כמו U2 Anti-RNP
34-31Anti-PM-Scl, Anti-Ku,. נוגדנים מסוג PM/Scl מסמנים מחלה קלה יותר מבחינת הריאות כאשר נוכחות של נוגדנים מסוג Anti-Jo1 מצביעה על מחלה ריאתית קשה יותר35. בניגוד למיוזיטיס ראשונית המזוהה עם תסמונת פראניאופלסטית (עד 25 אחוז), לא נצפתה נטייה לגידולים ממאירים בקרב חולים עם חפיפה בין מיוזיטיס וסקלרודרמה37,36.
אגרסיביות של מחלה דלקתית של שריר עם מעורבות עור, ריאות ומערכת העיכול מחייבת גם גישה טיפולית תואמת. הטיפול חייב להיות משולב ואגרסיבי. למרות היעדר ניסויים קליניים מבוקרים, מקובל לטפל בחולים מסוג זה בסטרואידים בשילוב עם תרופות ציטוטוקסיות (cyclophosphamide methotreaxte, azathioprinecyclosporine) ישמש כאופציה בקרב חולים עם מחלת ריאות אינטרסטיציאלית. בחולים עם אלביוליטיס, שימוש ב-Methotrexate הוא בעייתי ואינו מומלץ. לתרופה mycophenolate mofetil נרשמו יתרונות בטיפול בשתי המחלות גם מבחינת העור, גם מבחינת השריר וגם מבחינת הריאות59-56. עקב תסמונת רינו חמורה האופיינית לשתי המחלות, יהיה צורך לשלב בטיפול חוסמי תעלות סידן ועירוי, iloprost.
למניעת כיבים איסכמיים חדשים, יש הצדקה לשימוש ב-bosentan receptors (endothelin-1) inhibitor. יש גם דיווח על תועלת בשימוש ב-(viagra (phosphodiestherase receptor inhibitor באיסכמיה היקפית קשה.
תהליך דלקתי רב מערכתי הבולט בתסמונת חפיפה מסוג זה מעלה, בצדק, אפשרות של שימוש בתרופות ביולוגיות, בעיקר במקרים העמידים לטיפול שגרתי. פורסמו דיווחים סותרים לגבי שימוש בנוגדי TNF- במיוזיטיס38. טיפול ב-etanercept כתרופה בודדת נמצא מועיל לבקרת המיוזיטיס בקבוצה אחת של חולים, אך לא הועיל בקבוצה אחרת40-39. ביטויים קשים בעור ומחלת שריר עמידה לטיפול שגרתי בחולים עם דרמטומיאוזיטיס הגיבו טוב לטיפול ב-48-41rituximab. במחקר אחר, שניים מתוך שבעה חולים עם מיוזיטיס לא הגיבו לטיפול מסוג זה49. בחולים עם מיוזיטיס דווח על השפעה של rituximab על מהלך מחלת הריאות52-50. במעורבות העור והשריר, נצפה לאחר שימוש במינונים גבוהים של IVIG שיפור בשתי המחלות (גם במיוזיטיס וגם בסקלרודרמה), ממצא המצדיק שימוש בתרופה זו בחולים עם חפיפה בין סקלרודרמה ומיוזיטיס55-53.
דלקת מפרקים שגרונתית
דלקת מפרקים שגרונתית RA Systemic Sclerosis and Rheumatoid arthritis) היא מחלה דלקתית כרונית סימטרית עם פגיעה במפרקים גדולים וקטנים, לרוב מערבת מפרקים קטנים של הידיים: שורשי כפות ידיים, מפרקים מטאקרפליים ובין גליליים, אך גם מפרקים אחרים (מרפקים, כתפיים, ירכיים, ברכיים, קרסוליים). תהליכי דלקת מתרחשים בשכבה הסינוביאלית של המפרקים, גורמים להרס של סחוס, לארוזיות בעצם מתחתיו ולעיוותים של מפרקים. כתוצאה מכך נגרם הרס מתקדם במפרקים הגורם לנכות קשה. ל-RA גם ביטויים חוץ מפרקים: קשריות תת עוריות, מעורבות פלאורה וריאות (פלאוריטיס, קשריות בריאות, מחלת ריאות אינטרסטיציאלית), מעורבות עיניים עם שכיחות גבוהה של תסמונת יובש וסיבוכיה, לעתים ווסקוליטיס. אבחנה של RA מתבססת על נתונים קליניים ורנטגניים (ארוזיות) אך גם על בדיקות מעבדה: RF או נוגדנים לחלבונים שעברו ציטרולינציה (Anti-CCP). הטיפול ב-RA הוא שילוב של סטרואידים ותרופות מהדרג השני - DMARD’s (Disease Modified AntiRheumatic Drugs). במקרים עמידים ל-DMARD’s מקובל להוסיף תרופות ביולוגיות: נוגדי α-TNF. כאשר יש כשל בטיפול עם התרופות הביולוגיות מסוג נוגדי TNF, מומלץ לנסות טיפול ב-mabthera.
שכיחות השילוב של סקלרודרמה ו-RA אינה ידועה. תוארו מקרים של שילוב DcSSc עם מעורבות ריאות ונוכחות של נוגני Anti-Scl-70 ו-RA עם RF חיובי61,60. במקרים אחרים תואר דווקא שילוב של RA עם LcSSc מסוג CREST (Calcinosis, Raynaud’s phenomenon, Esophageal involvement, Sclerodactyly, Telangiectasia) עם נוכחות של נוגדנים מסוג RF ו-62ACA. תוארו מספר מקרים שבהם סקלרודרמה, RA, זאבת ותסמונת שיוגרן אובחנו באותה חולה65-63. האבחנה המבדלת בין ארטריטיס שמקורה RA או סקלרודרמה מהווה אתגר אבחנתי בשל מעורבות דומה של מפרקים דיסטליים וסימטריים בידיים עם תהליכים ארוזיביים בולטים. נוגדנים ספציפיים ל-RA כמו RF נמצאו ב-25.3 אחוז מחולי סקלרודרמה; נוגדנים מסוג Anti-CCP, הידועים כספציפיים במיוחד ל-RA, נמצאו ב-10.6 אחוזים מקרב חולי סקלרודרמה. יש לציין שבחולים עם RA כמחלה בודדת, אחוז השכיחות של RF ו-Anti-CCP עולה על 6677. בחולים עם סקלרודרמה נמצאה התאמה בין טיטר של Anti-CCP וחומרת הארוזיות במפרקים בצילומי רנטגן67. בשנים האחרונות הפך שימוש בתרופות מסוג נוגדי α-TNF לשגרה בחולים עם RA שלא הגיבה לטיפול ב-DMARD’s.
יש לזכור כי קיימת סכנת הישנות של שחפת בחולים המטופלים בנוגדי α-TNF, דבר המכתיב צעדי זהירות וצורך בהכנה מיוחדת לטיפול מסוג זה (לקיחת אנמנזה מכוונת, ביצוע צילום חזה ומבחן מנטו; לפי הצורך יישקל מתן טיפול למניעת שחפת). טיפול ביולוגי מחייב מעקב קפדני אחרי חולים במרפאה ראומטולוגית. למרות העובדה שבקרב חולי RA התועלת של נוגדי α-TNF ברורה, שימוש בתרופות אלו בחולים עם סקלרודרמה או חפיפה בין RA וסקלרודרמה שנוי במחלוקת. אי הבהירות נובעת מדיווחים סותרים על השפעתם של נוגדי α-TNF על התהליך הפיברוטי.
טיפול ב-etanercept הביא לשיפור מצבם של 15 מתוך 18 חולים עם סקלרודרמה ודלקת מפרקים קשה (47 אחוז מהם היו עם RF חיובי, 25 אחוז היו נשאים של נוגדנים מסוג Anti CCP). יש לציין נטייה לשיפור של מחלת העור באותם חולים. בשניים מהם נצפו סיבוכים: מחלת אוטואימונית חדשה דמויית זאבת והחמרה בפיברוזיס ריאתי68. לאור חשש מהחמרה בפיברוזיס ריאתית, הושוו תוצאות של תפקודי נשימה בחולים המטופלים ב-etanercept לחולים זהים ללא טיפול ביולוגי: לא נמצא הבדל מהותי בתפקודי הנשימה בין שתי הקבוצות. טיפול ב-infliximab היה יעיל ובטוח בחולה עם שילוב של סקלרודרמה, מחלת מפרקים דלקתית קשה ומעורבות ריאות69.
במחקר פתוח עם infliximab נרשמה הטבה במחלת העור אצל 16 חולים, אך שיעור של תופעות הלוואי היה גבוה (עשרה מקרים בשישה חולים)5. infliximab היה יעיל במקרה של סקלרודרמה קשה ועמידה לטיפולים שגרתיים עם פיברוזיס ויתר לחץ דם ריאתי70. להבדיל, תוארו מקרים של פנאומוניטיס קטלנית לאחר שימוש ב-adalimumab בחולים עם סקלרודרמה71. יעילות של rituximab כטיפול ב-RA העמידה ל-methotrexate או לנוגדי α-TNF הוכחה במחקרים קליניים מבוקרים75,74. בביופסיה מעור של חולי סקלרודרמה נמצאו B לימפוציטים מסוג 20+CD, ממצא המעלה את האפשרות של שימוש ב-rituximab בחולים שסובלים מחפיפה בין סקלרודרמה ו-76RA. לאחרונה מופיעים דיווחים על מעורבות של Interleukine-6 (IL-6) בתהליכים דלקתיים ופיברוטיים בסקלרודרמה (בעור, בריאות)78,77. בלימה של קולטן מומס ל6-IL
(actemra) הביאה להפוגה של RA במחקרים קליניים מבוקרים79. למרות בסיס תיאורטי לשימוש ב-actemra בחולים עם סקלרודרמה או סקלרודרמה ו-RA, לא נערכו מחקרים קליניים.
זאבת אדמנתית רב מערכתית SLE
זאבת אדמנתית רב מערכתית SLE (Systemic sclerosis and Systemic Lupus Erythematosus), (ראו גם מאמרו של פרופ' אבו שקרה) היא מחלה אוטואימונית כרונית המלווה ביצירת נוגדנים עצמיים כנגד גרעין (ANA) וחלקיקיו (Anti ds DNA, Anti Smith), ריבוי ושקיעה של מכלולים (קומפלקסים) אימוניים. ביטוייה של SLE רבים וכוללים פריחות עור שונות (פריחת "פרפר" על הפנים, discoid lupus, רגישות לשמש), פצעים בפה, ארטריטיס, דלקת קרום הלבו/או הפלאורה (לעתים גם מעורבות של הזפק), הפרעות במערכת העצבים המרכזית, ירידה במספר הלויקוציטים ו/או הטסיות, אנמיה הימוליטית ופגיעה כלייתית. למחלה תסמינים כלליים כמו חולשה, עייפות, חום וירידה במשקל. ברוב החולים נמצאו שקיעת דם מוחשת והיפרגלובולינמיה. האבחנה של SLE מתבססת על שילוב של קריטריונים קליניים ומעבדתיים. טיפול בזאבת לרוב כולל קורטיקוסטרואידים, תרופה אנטימלרית ו/או DMARD’s. במקרים של נפריטיס פרוליפרטיבית או מהלך סוער של המחלה עם פגיעה באיברים חיוניים, מוצדק טיפול ב-cyclophosphamide.
שילוב של סקלרודרמה וזאבת הוא נדיר אך תואר82-80. קיומן של שתי מחלות כה מורכבות בו זמנית מקשה על הטיפול ומחמיר את הפרוגנוזה83. בקבוצת חולים עם זאבת וסקלרודרמה שכיחים תסמינים כמו סירוזיטיס, פנקריאטיטיס, פריחות קשות, נזק אוואסקולרי של מפרקים, יתר לחץ דם ריאתי, פגיעה במערכת העצבים המרכזית90-84. תוארו מקרים של סקלרודרמה מפושטת ומוגבלת עם נגעים בעור מסוג 81discoid lupus. אחד הסיבוכים השכיחים בקבוצה זו הוא הופעת יתר לחץ דם ריאתי.
במקרים הללו יש לשקול ביצוע ביופסיה של רקמת הריאות על מנת לאבחן פתולוגיה ספציפית. במידה שפגיעה בכלי דם בריאות היא על רקע זאבת (דלקתית), יצטרך החולה (נשים הן רוב מוחץ בקרב חולי זאבת) לקבל טיפול בסטרואידים ותרופות ציטוטוקסיות במקביל לטיפול המקובל ביתר לחץ דם ריאתי. לעומת זאת, אם יימצא נזק פיברינואידי בכלי דם קטנים בריאות, האופייני לפגיעה על ידי סקלרודרמה, יהיה צורך בתרופות ליתר לחץ דם ריאתי בלבד91. פגיעה כלייתית עלולה להיות שונה לחלוטין בחולים עם סקלרודרמה וזאבת. במקרים של הפרעה בתפקודי כליות או הופעת חלבון בשתן, זיהוי של ה"אחראי" (סקלרודרמה או זאבת) חיוני ביותר, כיוון שבמקרים הללו הגישה הטיפולית שונה לחלוטין.
מעורבות כליה בזאבת דורשת טיפול נוגד דלקת בקורטיקוסטרואידים במינון גבוה וטיפול ציטוטוקסי. לעומת זאת, משבר כלייתי בסקלרודרמה מחייב טיפול בתרופות מסוג angiotensin converting enzyme inhibitors ולעתים דיאליזה89. הטיפול הבסיסי לשתי המחלות לא זהה, בעיקר בשל צורך במינונים בינוניים/ גבוהים של סטרואידים במחלת הזאבת ונטייה להימנע ממינונים מעל 15 מ"ג ליום של prednisone בחולים עם סקלרודרמה, בשל חשש לגרימת משבר כלייתי. ההסתמנות הקשה של שתי המחלות יכולה להצדיק שימוש ב-cyclophosphamide היעיל כטיפול לשתי המחלות או לחלופין על ידי תרופות מדכאות חיסון אחרות (methotrexate, azathioprine, hydroxichloroquine). לאחרונה דווח על יעילות טיפול ב-mycophenolate mofetil בשתי המחלות, ממצא המאפשר שימוש בתרופה זו בחולים עם חפיפה בין זאבת וסקלרודרמה93-92.
אין דיווחים בספרות על שימוש בתרופות מסוג נוגדי TNF-α אצל חולים עם חפיפה בין זאבת וסקלרודרמה. תוארו מקרים של מחלת דמוית זאבת בחולים עם סקלרודרמה שטופלו בנוגדי 94TNF-α. דיכוי של תאי B לימפוציטים על ידי Rituximab הביא להפוגה של הזאבת בחולים עם מחלה עמידה לטיפולים מקובלים. שימוש בתרופה זו בחולים עם חפיפה בין זאבת וסקלרודרמה יכול להיות מועיל לשתי המחלות97,96.
APS
(APS (Systemic sclerosis and Antiphospholipid syndrome מתאפיינת באירועים טרומבוטיים בעורקים ובוורידים, טרומבוציטופניה ונטייה להפלות חוזרות. מבחינת ממצאים, בבדיקות מעבדה אחרי האירועים הקליניים הללו מסתתרת הפרעה בקרישיות עקב נוכחות של נוגדנים ספציפיים כמו Anticardiolipin (בעיקר IgG-ACL), נוגדנים ל-(β-II glycoprotein) βII-GP, הפרעות קרישה מסוג הארכת PTT (partial thromboplastin time) בשל נוכחות של LAC Anticoagulant)
.(Lupus מגוון ביטויי APS הוא רחב: ממחלה סמויה קלה המתבטאת בהפרעות בבדיקות דם וללא ביטויים קליניים, עד להסתמנות קשה ולעתים קטלנית עם אירועי טרומבוזות רבים בו זמנית באיברים חיוניים.
שכיחות נוגדנים מסוג ACL בחולי סקלרודרמה אינה גבוהה ונעה בין שבעה אחוזים ל-13 אחוז99,98. משמעותם איננה ברורה אך בחלק מחולי סקלרודרמה נוכחות של נוגדנים ל-ACL מסמנת מחלה קשה, עם נטייה לתסמונת רינו חמורה ואיסכמיה היקפית קשה, הופעת יתר לחץ דם ריאתי, אוטם שריר הלב, תסמונת hemolytic-uremic, אי ספיקת כליות על רקע טרומבוזה, טרומבואמבוליות ואי ספיקה של איברים שונים רבים106-100. שיעור תמותה גבוה נמצא אצל חולים עם סקלרודרמה (מוגבלת ומפושטת) שאצלם נמצאו נוגדנים ל-107ACL.
נוכחות של איסכמיה ונמק ברקמות, העמידות לטיפול שגרתי בחולה עם סקלרודרמה, מצדיקה ביצוע בדיקות קרישה מקיפות. במידה שיימצאו הפרעות קרישה על רקע אוטואימוני (ACL, LAC, βII-GP), יש מקום לטיפול בנוגדי קרישה (הפרין או הפרין מולקולרי, וורפרין, אספירין). במקרים של מהלך קטלני של APS, שימוש ב-IVIG או
ב-rituximab יכול להיות מוצדק108.
(MCTD (Mixed Connective Tissue Disease
(MCTD (Mixed Connective Tissue Disease הוא שילוב של תסמינים קליניים של מספר מחלות אוטואימוניות. שילוב של סקלרודרמה, זאבת ומיוזיטיס, בנוכחות הכרחית של נוגדנים לריבונוקלאין Anti U1-RNP, מבשר על תסמונת חפיפה מסוג MCTD. במקרים אלה ניתן לצפות בנפיחות הידיים (puffy hands), התקפי רינו, סקלרודקטיליה (עיוותים של אצבעות), ארטריטיס, מיוזיטיס, סירוזיטיס, פריחות עוריות, הגדלת בלוטות לימפה, מעורבות ריאות (כולל יתר לחץ דם ריאתי ומחלת ריאות אינטרסטיציאלית), מעורבות של הוושט, נטייה ללויקופניה, אנמיה וטרומבוציטופניה. בחלק מהחולים יש מעורבות כליות, בחלקם בצורת נפריטיס כמו בזאבת, באחרים נפריטיס אינטרסטיציאלית ולעתים מעורבות כליה דמויית "משבר כלייתי של סקלרודרמה". מגוון הביטויים מחייב טיפול כללי אינטנסיבי (קורטיקוסטרואידים, מדכאי חיסון) אך גם טיפול מכוון לאתרי הפגיעה (טיפול בדיספפסיה או התקפי רינו). אין הרבה מידע על שימוש בתרופות ביולוגיות ב-MCTD. טיפול בנוגדי α-TNF שניתן בשל ארטריטיס אצל חולים עם MCTD גרם להופעה או החמרה של תסמיני זאבת110-109.
טיפול ב-rituximab היה יעיל במקרה של MCTD קשה ועמידה לטיפול בקורטיקוסטרואידים ו-cyclophosphamide. הפוגה של המחלה לוותה בהיעלמותם של נוגדני Anti U1-RNP ועם חזרת הנוגדנים, אחרי שנה, חזרו גם תסמיני המחלה111. על פי דיווחים מצטברים על יעילות של rituximab במחלות אוטואימוניות אחרות, שימוש בתרופה זו נראה מבטיח בחולים עם MCTD עמידה לטיפולים שגרתיים. בשל נטייה להחמיר את סימני הזאבת, שימוש בנוגדי α-TNF בקבוצת החולים הללו מחייב זהירות רבה.
לסיכום, מחלות היוצרות את תסמונת החפיפה מהוות קבוצה של מחלות אוטואימוניות שבה תסמינים של מחלה אוטואימונית אחת (לרוב סקלרודרמה) מלווים בתסמינים ברורים של מחלה אוטואימונית אחרת (טבלה 1). ניתן לאמת קיומן של שתיים או יותר מחלות משולבות על ידי בדיקה קלינית, בדיקות עזר, כולל בדיקות מעבדה אופייניות. זיהוי מחלות אוטואימוניות שונות אצל אותו מטופל או מטופלת חיוני בהחלט.
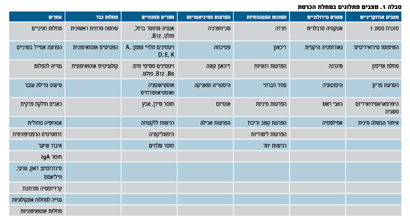
הצורך באבחון מדויק נובע ממנגנונים שונים של פגיעה אפשרית באותו איבר מטרה. לדוגמה, יתר לחץ דם ריאתי או מעורבות כלייתית יכולים להיגרם על ידי תהליך דלקתי (לדוגמה במחלת הזאבת) או מנקרוזיס פיברינואידית בכלי דם קטנים שאופייני לסקלרודרמה. אבחון מהיר ומדויק של הפגיעה הספציפית ומנגנוניה יאפשר טיפול הולם ומכוון. בתסמונת חפיפה, מתן קורטיקוסטרואידים ותרופות מסוג DMARD’s מהווה נדבך יסודי בטיפול. בחלק מהחולים תרופות חדשות מדכאות חיסון הוכיחו יעילות (micophenolate mofetil). כאשר תסמינים של מעורבות איבר או מערכת מסוימת בולטים מבין הביטויים האחרים של המחלה, יקבלו החולים טיפולים מכוונים, כמו PPI במעורבות של מערכת העיכול, או חוסמי רצפטורים לאנדותלין, או פרוסטנואידים או בולמי פוספו-דיאסטראז ביתר לחץ דם בריאות או באיסכמיה פריפרית קשה.
שילוב של תסמינים אוטואימוניים ברוב החולים מכפיל את העוצמה והחומרה של התהליך הדלקתי. עקב כך, חלק גדול מהחולים עם תסמונת החפיפה מגיבים רק חלקית לטיפולים הסטנדרטיים. הכנסת טיפולים ביולוגיים לטיפול במחלות דלקתיות שונות יכולה לעתים גם לשפר את מצבם של החולים עם תסמונת החפיפה ובעיקר אלה שמחלתם קשה ועמידה. בשל תגובות שונות של מחלות אוטואימוניות מגוונות לבלימה של α-TNF או דיכוי/סילוק של לימפוציטים מסוג B, השימוש בטיפולים הביולוגיים חייב להיות שקול וזהיר. בשנים האחרונות שימוש בתרופות ביולוגיות בתחום הריאומטולוגי הפך לשגרה במרפאות המקצועיות, וטבעי שטיפול בתרופות ביולוגיות במחלות מורכבות כמו בתסמונת החפיפה ומעקב קפדני אחרי חולים ייעשו על ידי מומחים עם ניסיון בתחום.
ד"ר אלכסנדרה בלביר-גורמן, ד"ר יולנדה בראון-מוסקוביץ, מחלקה ריאומטולוגית על שם ב. שיין, רמב"ם, הקריה הרפואית לבריאות האדם, חיפה, ישראל |