|
אוסטיאופורוזיס היא מחלת שלד שכיחה מאוד, המתאפיינת בפגיעה בחוזק העצם, החושפת את החולים לסיכון מוגבר לשברים. השברים האוסטיאופורוטיים מלווים בכאב ובירידה באיכות החיים ובעלייה משמעותית בתחלואה ואף בתמותה. נשים לאחר גיל המעבר נמצאות בסיכון גבוה להתפתחות אוסטיאופורוזיס ולשברים הקשורים בה. עם הזדקנות האוכלוסיה, ממדי המחלה ונזקיה הפכו אותה לאחת הבעיות הגדולות בתחום בריאות הציבור. בעבר, המחלה נחשבה לבלתי נמנעת ויוחסה לחולים עם שברים בצוואר הירך
ו/או בחוליות.
ב-20-15 השנים האחרונות, בד בבד עם זמינות טכנולוגית להערכה כמותית של צפיפות העצם, התפתחה אבחנה טרום קלינית ואנו עדים להתקדמות בולטת במניעה, באבחנה ובטיפול במחלה. כמו כן הועמקה ההבנה בביולוגיה של העצם ובפתופיזיולוגיה של אוסטיאופורוזיס.
אפידמיולוגיה של אוסטיאופורוזיס ושברים
המידע על האפידמיולוגיה של אוסטיאופורוזיס בישראל, מוגבל. בארה"ב מעריכים שאחת מארבע נשים מעל גיל 55 סובלת מאוסטיאופורוזיס. כ-35 אחוז מהן צפויות לסבול משבר לפני הגיען לגיל 70 וכ-60 אחוז צפויות לסבול משבר במהלך חייהן. מעל גיל 70 יותר ממחצית מהנשים סובלות מאוסטיאופורוזיס. מעל 40 אחוז מהנשים בגיל 80 יעברו לפחות שבר אוסטיאופורוטי אחד. נמצא, שפחות מ-25 אחוז מהחולות לאחר שבר אוסטיאופורוטי כלשהו מופנות לטיפול, כך שקיימת עדיין תת הערכה וטיפול במחלה.
שכיחות השברים האוסטיאופורוטיים עולה עם הגיל. כל השברים שכיחים יותר בנשים. השברים השכיחים הטיפוסים לאוסטיאופורוזיס הם שברי חוליות, שבר צוואר הירך ושבר רדיוס דיסטלי (שורש כף היד). שברים נוספים כמו בהומרוס (כתף), באגן, ובצלעות אינם נדירים.
שבר צוואר הירך הוא השבר הבעייתי ביותר מבחינת תמותה ותחלואה בקשישים. הוא גורם ליותר ימי אשפוז ממחלות שכיחות כמו התקפי לב, סוכרת ומחלות ריאה ומכאן גם עלותו הגבוהה. פחות משליש מהחולים יחזרו למצב תפקודי קודם וביתר תהיה ירידה בניידות ונכות, וכתוצאה מכך ירידה באיכות החיים ועלייה בתחלואה. התמותה בתוך השנה הראשונה לאחר השבר היא כ-20 אחוז. שכיחות שבר צוואר הירך עולה באופן אקספוננציאלי עם הגיל - השכיחות מוכפלת עם עלייה של חמש שנים בקבוצת הגיל.
שברים בחוליות הם שברי דחיסה. שני שלישים מהם אינם סימפטומטיים, כנראה בשל התפתחות הדרגתית שלהם. השברים עלולים לגרום לכאבים, לעיוותים ולאיבוד גובה. עלולה להתפתח קיפוזיס גבית הגורמת, בנוסף לבעיה אסתטית, להפרעה במערכת העיכול ובמערכת הנשימה, לדיכאון ולעלייה בתמותה. בנשים לאחר שבר בחוליה יש סיכוי לחוות שבר נוסף בחוליה בשנה הקרובה פי חמישה מנשים ללא שבר. כמו כן נמצא ששבר בחוליה מעלה סיכון לשבר צוואר הירך.
פתופיזיולוגיה
ברקמת העצם מתנהל כל החיים תהליך של שחלוף (Turnover) שבו עצם זקנה מוחלפת בעצם צעירה. כל זה קורה בתהליך עיצוב מחדש (Remodeling) שבו הרס ויצירת עצם פועלים בצמוד. הכוחות המנוגדים האלה פועלים ביחידה אנטומית זמנית הנקראת אתר ספיגה (Bone remodeling unit). בכל יחידה כזו יש ספיגת עצם על ידי האוסטיאוקלסטיים והחלל הנוצר מתמלא בעצם חדשה על ידי האוסטיאובלסטיים.
במהלך הגדילה קיים מאזן חיובי וקיימת יותר בנייה מאשר פירוק. במהלך שלושת העשורים הראשונים לחיים נצברת מסת עצם ומגיעה לערכה המרבי הנשמר עד לעשור הרביעי. בתהליך המביא לאוסטיאופורוזיס ההרס עולה על הבנייה, כך שהחלל הנוצר אינו מתמלא על ידי עצם חדשה: הצטברות החסרים הקטנים האלה מביאה לאובדן הדרגתי של עצם - קוריות העצם נעשות דקות עד שהן נהרסות.
קצב השחלוף נקבע על ידי מספר אתרי הספיגה המופעלים במרחב. קצב השחלוף בעצם ספוגית גדול פי שישה מאשר בעצם קליפתית. לכן בעצם ספוגית (המהווה 20 אחוז מהשלד) מתרחש 80 אחוז מהשחלוף. בתהליך האוסטיאופורוזיס נפגעים קודם אזורי שלד בעלי שחלוף מהיר כמו חוליות וקצות עצמות ארוכות, צלעות, ומכאן המיקום האופייני לשברים אוסטיאופורוטיים.
מסת עצם בכל זמן נתון נקבעת על ידי מסת העצם המרבית פחות האיבוד המצטבר של מסת העצם. איבוד מסת העצם המתרחש עם הגיל הוא תהליך אוניברסלי הבולט יותר בנשים. נשים במהלך חייהן מאבדות בממוצע כ-40 אחוז ממסת העצם. גברים מאבדים שני שלישים מכמות זו. בנשים ניתן להבחין בשלושה שלבים של איבוד עצם: שלב פרמנופאוזלי - החל מגיל 40 מתחילה ירידה איטית קלה במסת העצם; שלב פוסטמנופאוזלי - כחמש עד עשר שנים לאחר הפסקת מחזור הווסת קיימת ירידה מואצת במסת העצם המיוחסת למחסור באסטרוגן ובהמשך חזרה לאיבוד האיטי.
את הירידה במסת העצם המתרחשת עם הגיל מלווים שינויים במבנה המיקרוסקופי של העצם, הפוגעים אף הם בחוזק העצם ותורמים באופן עצמאי לסיכון בשברים. תהליך איבוד העצם בנשים מורכב יותר והרסני יותר לחוזק העצם. השינויים הכמותיים והאיכותיים גורמים לעצם להיות שבירה אף בנוכחות טראומה קלה. רוב השברים האוסטיאופורוטיים מתרחשים כתוצאה מנפילה מגובה עמידה ובנוכחות עצם שבירה. שכיחות נפילות ושכיחות אוסטיאופורוזיס עולות עם הגיל ושילוב זה אחראי להתרחשותם של רוב השברים.
הגדרת המחלה וסיווגה
הגדרת מחלת אוסטיאופורוזיס, כפי שנקבעה על ידי הוועדה הבינלאומית האחרונה לאוסטיאופורוזיס בשנת 1993 היא: מחלת שלד סיסטמית המתאפיינת על ידי מסת עצם נמוכה עם שינויים במבנה המיקרוסקופי של רקמת העצם, הגורמים לעלייה בסיכון לשברים.
ארגון הבריאות העולמי קבע תקן כמותי להגדרות המתבססות על בדיקת צפיפות העצם בשיטת DEXA (Dual-Energy X Rays Absorptiometry). ההגדרות מתייחסות לצפיפות העצם הנמדדת ביחס לממוצע שיא מסת העצם בנשים צעירות לבנות (גיל 40-20), T-Score: הבדיקה נחשבת תקינה עד לסטיית תקן אחת מתחת לממוצע זה; ירידה של בין 2.5-1 סטיות תקן מתחת לממוצע זה נחשבת לאוסטיאופניה; ירידה מתחת ל-2.5 סטיות תקן נחשבת לאוסטיאופורוזיס; קיום שבר אוסטיאופורוטי מגדיר את המחלה כאוסטיאופורוזיס חמורה. חשוב לזכור, כי אוסטיאופורוזיס וחלק מהשברים אינם מתבטאים דרך תסמינים ולכן נחוצה סריקה תקופתית שגרתית לאבחון המחלה באוכלוסיה של נשים לאחר גיל המעבר.
אבחון מעבדתי
צפיפות מסת העצם Bone Mass Density) BMD) היא גורם סיכון עיקרי לשברים אוסטיאופורוטיים, ומוערכת כאחראית ל-75 אחוז מחוזק רקמת העצם. לכן, מדידת מסת העצם כמדד יחיד מהווה היום מדד מנבא אמין ביותר לחיזוי שברים. בכל ירידה של סטיית תקן אחת מתחת לממוצע, מוכפל הסיכון לשבר. קיימת הסכמה לביצוע בדיקת צפיפות עצם בכל הנשים מעל גיל 65 ובנשים צעירות יותר אחרי גיל המעבר באם יש גורמי סיכון, כמו שבר קודם, סיפור משפחתי ונוכחות מצב רפואי הגורם לאוסטיאופורוזיס משנית. בדיקת צפיפות העצם משמשת לצורך אבחנה ולצורך מעקב אחרי יעילות הטיפול אחת לשנה-שנתיים. חסרונה של בדיקת צפיפות העצם טמון בכך שהיא אינה משקפת גורמים אחרים המשפיעים על חוזק העצם, כמו גורמים אנטומיים מבניים וגורמים הקשורים באיכות העצם. במספר מחקרים נמצאו שברים בנשים עם אוסטיאופניה. בכ-30 אחוז מהנשים עם שבר צוואר הירך ובכ-50 אחוז עם שברים מחוץ לחוליות נמצאה צפיפות עצם מעל 2.0 סטיות תקן לפי T-Score.
ממצאים אלה של שברים אוסטיאופורוטיים בנוכחות צפיפות עצם שלא בתחום אוסטיאופורוזיס מדגישים את הצורך בהערכת גורמי סיכון נוספים. גורם סיכון נוסף לשבר הוא קצב איבוד העצם. מדד לגורם סיכון זה מתקבל בבדיקת מעבדתית לסמני עצם, המשמשת לניטור יעילות הטיפול. רמה מוגברת של סמני עצם כביטוי לשחלוף מהיר של עצם מהווה מדד עצמאי לסיכון לשברים בנשים לאחר גיל המעבר. בדיקה זו משמשת אמצעי עזר לאבחנה ובעיקר למעקב, המאשר תגובה לטיפול: הפחתה ברמת הסמנים בתוך שלושה עד שישה חודשים מתחילת הטיפול מנבאה עלייה בצפיפות העצם כעבור שנה.
הערכה קלינית
בחולים המאובחנים על סמך צפיפות עצם נמוכה (אוסטיאופורוזיס או אוסטיאופניה), או בחולים עם שבר, יש לחפש גורמי סיכון וסיבות משניות לצורך הערכה והתאמת הטיפול.
בהערכת החולים יש להתחיל עם אנמנזה רפואית וחיפוש גורמי סיכון. גורמי הסיכון לאוסטיאופורוזיס ולשברים הם בחלקם תורשתיים ובחלקם סביבתיים. נשים לאחר גיל המעבר מהוות אוכלוסיה בסיכון להתפתחות אוסטיאופורוזיס והיארעות שברים. גורמי סיכון נוספים כוללים מסת עצם נמוכה, שבר קודם, היסטוריה משפחתית של אוסטיאופורוזיס או שברים בקרובי משפחה מדרגה ראשונה, משקל גוף נמוך, תזונה לקויה (ובמיוחד צריכת סידן נמוכה), חוסר פעילות גופנית, עישון, צריכת יתר של קפאין, צריכת יתר של אלכוהול, חוסר חשיפה לשמש ונפילות חוזרות. לרוב, אוסטיאופורוזיס בנשים נגרמת כתוצאה מירידה בהורמוני המין לאחר הפסקת מחזור הווסת (אוסטיאופורוזיס פוסטמנופוזאלית), או כתוצאה מתהליך פיזיולוגי נורמלי המתרחש בשני המינים עם העלייה בגיל (אוסטיאופורוזיס סנילי).
לעתים יש סיבות משניות לאוסטיאופורוזיס ויש חשיבות לאבחן מצבים אלה, חלקם הפיכים, ולהימנע מטיפולים לא נחוצים. מצבים העלולים לגרום לאוסטיאופורוזיס משנית כוללים מחלות הורמונליות (כגון: היפרפרתירואידיזם, היפרתירואידיזם, תסמונת קושינג), מחלות מעי כרוניות הגורמות להפרעה בספיגה, Rhumatoid Arthritis ו-Multiple Myeloma, טיפול בתרופות ועוד.
טיפול בתרופות, בעיקר טיפול בגלוקוקורטיאידים, הוא הסיבה העיקרית לאוסטיאופורוזיס משנית בנשים ובגברים. נשים לאחר גיל המעבר וקשישים נמצאים בסיכון הגבוה ביותר, עד 50 אחוז, ללקות בשברים תחת טיפול זה. טיפול בתרופות אנטיקונבולסנטיות, כמו פנוטיאין ופנוברביטל, גורם לירידה ברמת ויטמין D, כנראה דרך האצת פירוקו בכבד.
חשוב לזכור שבדיקת צפיפות העצם בשילוב של הערכה קלינית ומעבדתית הן שקובעות את דרגת הסיכון לשבר. אירגון הבריאות העולמי פתח מודל הערכה לקביעת סיכון מוחלט לשברים (FRAX) המתבסס על מכלול גורמי סיכון.
טיפול
מטרת הטיפול בגיל המבוגר היא מניעת שברים. מטרה זו מושגת על ידי הפחתה בגורמי הסיכון לשבר ואם יש צורך, על ידי טיפול תרופתי אקטיבי. בנשים ללא שבר, הערכה וקביעת הטיפול יעשו על סמך חומרת הירידה בצפיפות העצם ובהתחשב בכלל גורמי הסיכון הקיימים. בנשים שחוו שבר אוסטיאופורוטי, על הטיפול להיות אינטנסיבי במטרה למנוע שברים נוספים בזמן הקצר ביותר.
טיפול לא תרופתי - תזונה נכונה חשובה לשמירת בריאות העצם וזו כוללת תזונה מועשרת בפירות וירקות (חמישה או יותר ביום), כמות חלבונים מספקת (הגבלה בחלבון מהחי) וצריכה מספקת של סידן וויטמין D. עם עליית הגיל קיימת בנוסף לצריכה מופחתת ירידה בספיגה אקטיבית של סידן. חוסר בוויטמין D שכיח באוכלוסיה המבוגרת. שילוב של חסרים אלה עלול לגרום להיפרפרתירואידיזם משני, שלו תפקיד חשוב בפתוגנזה של אוסטיאופורוזיס. מתן סידן וויטמין D הוכח כמפחית היארעות שברים בצוואר הירך ושברים אחרים מחוץ לחוליות.
מומלצת צריכה של 1,200 מ"ג סידן ו-800-400 IU ויטמין D ביום. לאחרונה יש עדויות שמינון יומי גבוה יותר של ויטמין D של 1,000-800 IU בנשים מעל גיל 65 יעיל יותר בשמירה על בריאות מרבית של העצם. עדיפה צריכת סידן מהמזון, אך כאשר יש קושי בצריכה מספקת, מומלצת השלמה בתוספי סידן, וזהו המצב השכיח.
לחוסר ויטמין D יש גם השפעה על חוזק השרירים ולאחרונה מחקרים רבים הוכיחו קשר בין טיפול בויטמין D ומניעת נפילות בקשישים, שלה חשיבות גדולה במניעת שברים.
פעילות גופנית חשובה בשל השפעותיה החיוביות על בניית עצם. מומלצת פעילות גופנית נושאת משקל. נמצא שבנשים המקפידות על הליכה יומית קבועה, הסיכון לשברים קטן ב-30 אחוז. כמו כן יש חשיבות לפעילות גופנית במניעת נפילות.
מניעת נפילות היא טיפול בסיסי למניעת שברים. נפילות שכיחות בקשישים ויותר בנשים. ניתן להפחית את הסיכון לנפילות על ידי שינוי והפחתה של התרופות הניטלות, תיקון ליקויי ראייה ושמיעה, הערכה נוירולוגית ופעילות גופנית לחיזוק היציבות. כמו כן יש חשיבות רבה להתאמת סביבת הבית, הידוק שטיחים לרצפה או הסרתם, התקנת מאחזים בחדרי הרחצה והשירותים, תאורה מתאימה ועוד. בקשישים מומלץ שימוש במגני ירכיים למניעת שברים בנפילה.
טיפול תרופתי
במהלך העשור האחרון פותחו מספר תרופות שנמצאו יעילות בהפחתת שברים ובעלות פרופיל בטיחותי משופר, שהביאו ליחס סיכון-תועלת חיובי. רוב התרופות הוכחו כיעילות בהפחתת שברים בחוליות, אך לגבי כמה מהן אין הוכחות מספקות להפחתת סיכון לשברים מחוץ לחוליות ובירך. התרופות מספקות הגנה מואצת מפני שברים. בחירת התרופה לחולה תיעשה תוך התחשבות בנתונים הרלבנטיים כמו גיל, גורמי סיכון ומחלות הרקע.
תוספת סידן ויטמין D מומלצת לכל הנשים מעל גיל 50 ובמיוחד לנשים עם אוסטיאופורוזיס וגורמי סיכון לשברים. מחקרים הראו שתוספת של ויטמין D, במינון של 700 IU ומעלה ליום, הביאה להפחתת היארעות שברים. כמו כן, הוכחה יעילותו של מתן ויטמין D למניעת נפילות.
טיפול הורמונלי (HT) באסטרוגן לבד או בשילוב עם פרוגסטרון הוכח כמפחית שברים בכל האתרים במחקרים רבים, כולל מחקר אקראי מבוקר של
Women Health Initiative) WHI). היות שהמנגנון הפיזיולוגי הדומיננטי באיבוד מסת העצם ואוסטאופורוזיס במעבר למנופאוזה הוא החוסר באסטרוגן הגורם לפירוק מואץ של העצם, טיפול הורמונלי בשלב זה של החיים נראה הגיוני. החששות מתופעות לוואי, כפי שעלו ממחקר ה-WHI, התבררו כמוגזמות לאחר ניתוח חוזר של הנתונים.
ההשפעה המיטיבה של הטיפול ההורמונלי קטנה יותר, כאשר הטיפול מתחיל לאחר גיל 60.
לטיפול ההורמונלי יתרונות נוספים ידועים מלבד השפעתו על מסת העצם. בנוסף, לאחרונה ישנם דיווחים על השפעת הטיפול ההורמונלי למניעת אוסטיאוארתריטיס. טיפול הורמונלי משפיע גם על יציבה ושווי משקל, המשפיעים משמעותית על אפשרות של נפילה שבעקבותיה יווצר שבר אוסטיאופורוטי. נראה, שלמתן טיפול הורמונלי בסמוך למנופאוזה יש יעילות בהפחתת בסיכון למחלות לב וכלי דם. תופעות הלוואי של הטיפול ההורמונלי, כולל סרטן השד, לא מתרחשות בדרך כלל בשנים הראשונות לטיפול בנשים במנופאוזה ולכן טיפול זה יכול להתאים לנשים הנכנסות לשלב המנופאוזה ובמיוחד כאשר הן סובלות מתופעות ואזומוטוריות. מקובל שטיפול שמשכו 4 שנים נחשב לטיפול עם פרופיל בטיחותי גבוה.
Raloxifen הוא הורמון סינתטי לא סטרואידי השייך ל-SERMs
(Selective Estrogen Receptor Modulators) ולו תכונות אגוניסטיות ואנטגוניסטיות לרצפטור לאסטרוגן ברקמות השונות. ה-Raloxifen מעכב פירוק עצם והוכחה יעילותו במינון יומי של 60 מ"ג בהפחתת שברים בחוליות בכ-40 אחוז בשלוש שנות טיפול. ירידה משמעותית של שברים בחוליות נצפתה כבר כעבור שנה. לא נמצאה עדות להפחת הסיכון לשברים מחוץ לחוליות. לתרופה זו נמצאו יתרונות נוספים מחוץ לשלד, ויש להתחשב בהם כאשר מחשבים יחס סיכון-תועלת.
הביספוספנאטים פועלים על ידי עיכוב בפירוק העצם. העדות הרבה ביותר להפחתה מהירה של שברים בנשים לאחר גיל המעבר נצפתה בטיפול בתרופות אלו. התרופות Alendronate ו-Risedronate הן אמינוביספוספנאטים הנמצאים בשימוש מעל עשור. בארץ, התרופה Alendronate זמינה במינון יומי של 10 מ"ג ושבועי של 70 מ"ג והתרופה Risedronate במינון שבועי של 35 מ"ג. תרופות אלו הוכיחו הפחתה של כ-50 אחוז בהיארעות שברים בכל האתרים במעקב של שלוש שנים. תופעות הלואי העיקריות הינן תופעות גסטרואינסטינליות. ירידה משמעותית בשברים קליניים בחוליות נצפתה כבר אחרי שישה חודשים בטיפול ב-Risedronate ואחרי כשנה בטיפול ב-Alendronate.
בנוסף ליעילותן הוכחה בטיחותן בשימוש ארוך טווח. במחקרים שעקבו עשר שנים אחרי נשים שטופלו ב-Alendronate ושבע שנים ב-Risedronate נמצאה עלייה בצפיפות העצם בתקופה זו עם המשך דיכוי סמני שחלוף העצם לרמה בתחום התקין לנשים לפני גיל המעבר. כמו כן, לא נמצאה עלייה בהיארעות שברים בתקופת מעקב זו. בשל השפעתם על הפחתת שברים בירך, הביספוספנאטים משמשים כיום כטיפול הבחירה ברוב החולים הקשישים. לאחרונה הועלה חשש שטיפול ממושך בביספוספנאטים עלול לפגוע בחוזק בעצם על ידי דיכוי יתר של פירוק העצם המביא להפחתה בשחלוף העצם. חשש זה נסמך על מחקרים בבעלי חיים ולא הוכח בבני אדם.
לאחרונה נוסף לשימוש ביספוספנאט הניתן דרך הווריד אחת לשנה, Aclasta, 5 מג', שהוכח במחקר שנמשך שלוש שנים, כמפחית היארעות שברים באופן דומה לביפוספנאטים הניתנים דרך הפה. התרופה מאושרת בסל למטופלים הסובלים מתופעות לוואי מביפוספונאטים הניתנים דרך הפה ולאלה עם בעיות ספיגה. תופעת הלוואי של Aclasta היא תמונה דמוית שפעת קלה המופיעה בעיקר במתן זריקה ראשונה.
Calcitonin תוך נוזלי במינון יומי של 200 IU הוכח כמפחית היארעות שברים בחוליות בטיפול של שלוש שנים. לא הוכחה יעילותו בהפחתת היארעות שברים אחרים. לקלציטונין השפעה אנלגטית בנשים לאחר שבר חריף בחוליות ולכן נהוג לטפל בו במצב זה.
טיפול ב-(1-34) hPTH - ריקומביננט של חלקיק 1-34 של הורמון הפרתירואיד הניתן בזריקה תת עורית יומית. בניגוד לתרופות הקודמות הפועלות דרך מנגנון של עיכוב פירוק העצם, תרופה זו אנאבולית ופועלת על ידי העלאת שגשוג ופעילות האוסטיאובלסטים, המובילה לעלייה במסת העצם ולשיפור במבנה המיקרוסקופי של העצם הקליפתית והספוגית. נמצא כי טיפול במינון יומי של 20µg בנשים לאחר גיל המעבר עם צפיפות עצם נמוכה ושברים קודמים בחוליות, הפחית באופן משמעותי היארעות שברים בחוליות ומחוץ להן אחרי 21 חודשי טיפול. תרופה זו מאושרת לטיפול עד שנתיים בשלב זה. בהתחשב בעלותה הגבוהה של התרופה, היא משמשת היום לחולים בסיכון גבוה.
יש לזכור, שאין יחס ישר בין העלייה בצפיפות העצם או בהפחתה ברמת סמני שחלוף העצם לסיכון לשבר. לכן, אין להשוות בין התרופות השונות על בסיס שינויים אלה בלבד.
שילוב תרופות - אינו מקובל. לא הוכח יתרון לשילוב תרופות מעכבות עצם, ולעומת זאת, עלות השילוב גבוהה, מגדילה את הסיכוי לתופעות לוואי ולדיכוי יתר של שחלוף העצם. במחקר נמצא ש-Alendronate עיכב את ההשפעה האנאבולית של PTH כאשר ניתנו ביחד, ולכן גם שילוב זה אינו מומלץ.
לסיכום: אוסטיאופורוזיס והשברים המלווים אותה מובילים לתחלואה משמעותית ולפגיעה באיכות החיים ואף לעלייה בתמותה. כמו כן, עלויות הטיפול במחלה ובסיבוכיה הן גבוהות ביותר. נשים לאחר גיל המעבר מהוות אוכלוסיה בסיכון גבוה לחוות שברים ואפילו לפני ירידת מסת העצם לתחום האוסטיאופורוזיס.
הערכה קלינית של גורמי הסיכון ומדדים אובייקטיביים של צפיפות עצם נחוצים לאיתור החולים שייהנו מהתערבות טיפולית להפחתת התחלואה והתמותה. זמינותן של תרופות חדשות מאפשרת הגנה יעילה מפני שברים וסיבוכיהם. מגוון ההיצע של טיפולים תרופתיים דורש הכרת היתרונות והחסרונות של התרופות השונות והבאה בחשבון של מכלול הנתונים הרלבנטיים לחולה לצורך בחירה מושכלת של הטיפול בו.
עצם תקינה
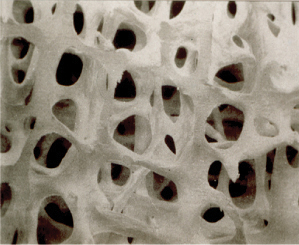
עצם אוסטיאופורוטית
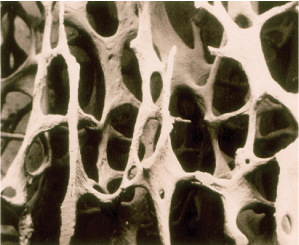
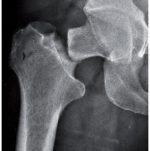 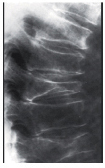 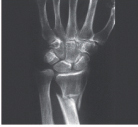
שבר בעצם צוואר הירך שברים בחוליות שבר בשורש כף היד
ד"ר שרי טל, מנהלת מחלקה גריאטרית תת-חריפה, יועצת לאוסטיאופורוזיס, מרכז רפואי קפלן-הרצפלד, רחובות |