שליה נעוצה היא אחת הקטסטרופות המיילדותיות הקשות ביותר ושכיחותה עולה בשנים האחרונות. שליה נעוצה מתבטאת בקושי בהיפרדות השליה מהרחם לאחר הלידה, המוביל לטווח רחב של הסתמנויות קליניות, החל מצורך בהפרדה ידנית של השליה המסתיימת ללא דימום חריג וכלה בדימום מסיבי המוביל, במקרים הקיצוניים, להידרדרות המודינמית ולמוות.
שליה נעוצה היא אחת הסיבות העיקריות לכריתת רחם דחופה במהלך לידה. בסקירה זאת נתייחס למנגנון, גורמי הסיכון, דרכי האבחנה והטפול בתופעה זאת.
הגדרה
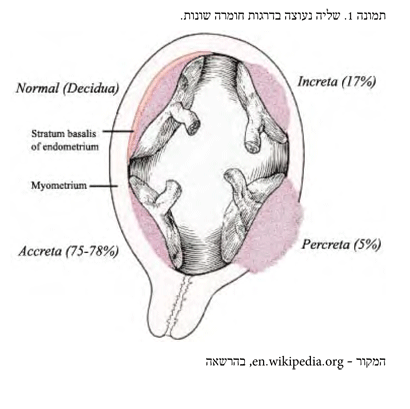
שליה נעוצה היא שליה שאינה נפרדת מן הרחם כולה או בחלקה, בשל השרשה לא תקינה וחדירה של ה-Placental VILLI לשריר הרחם ללא תיווך של דצידואה. קיימות דרגות חומרה שונות של שליה נעוצה בהתאם לעומק חדירת השליה לתוך שריר הרחם ולאיברים שכנים. כאשר השליה באה במגע שטחי עם שריר הרחם, מדובר ב-Placenta Accreta; כאשר השליה חודרת עמוק יותר לתוך שריר הרחם היא נקראת Placenta Increta; וכאשר השליה עוברת את שריר הרחם, כולל שכבת הסרוזה, היא נקראת Placenta percreta. במצב זה השליה יכולה לחדור לאיברים סמוכים, בדרך כלל לשלפוחית השתן1 (תמונה מס' 1).
מנגנון
תהליך ההשרשה של הריון צעיר ברחם מתחיל בימים חמש-שבע להפריה וכולל התמקמות, היצמדות ובהמשך חדירה של תאי הטרופובלסט לרחם האימהי. הרס המשתית הבין תאית, בעיקר על ידי מטלפרוטאינזות, מאפשר את חדירת התאים העובריים דרך שכבת האפיתל והממברנה הבאזלית. תאי הציטוטרופובלסט מחליפים את תאי האנדותל האימהי בדפנות העורקים הספירלים של הרחם בעומק של כשליש משריר הרחם.
תהליך החדירה מוגבל על ידי חומרים שונים, בכללם ציטוקינים המופרשים מלימפוציטים באנדומטריום וכן מיצירת הדצידואה - השכבה המפרידה בין ההריון והרחם ומתפתחת בהשפעת אסטרוגן ופרוגסטרון2.
תהליך ההשרשה משלב, אם כן, חדירה לרחם על מנת ליצור יחידה המאפשרת מעבר מבוקר של חומרים וזרימת דם מהאם לעובר ולהפך, ומצד שני מגביל את חדירת השליה כדי לשמור על שלמות הרקמות והמערכות האימהיות. האיזון בין כוחות מנוגדים אלה חיוני להשרשה תקינה.
בהריונות שבהם מתפתחת שליה נעוצה יש בעיה בהשרשה הגורמת לשליה להשתרש בקרבה ישירה לשריר הרחם, ללא תיווך תקין של דצידואה. המנגנון עדיין אינו מובן לאשורו - התיאוריות המקובלות תומכות בגורם מכאני ובגורם ביולוגי כאחראים להשתרשות הבלתי תקינה.
הגורם המכאני - גורם הסיכון הידוע המשמעותי ביותר להיווצרות שליה נעוצה הוא ניתוח קיסרי קודם. קיימת שכיחות גבוהה של שליה נעוצה לאחר ניתוחים קיסריים, כאשר מקום ההשרשה הוא בצלקת הניתוחית ברחם. ההנחה היא שקיימת בעיה מכאנית באזור ההשרשה הפגוע לאחר החלמה מניתוח קודם והיא גורמת להינעצות השליה. תמיכה נוספת בגורם המכאני היא העובדה שיש יותר שליות נעוצות בחלק התחתון של הרחם שבו יצירת הדצידואה מופחתת בהשוואה לחלקים אחרים של הרחם כמו בסיס הרחם וחלקיו העליונים.
הגורם הביולוגי - ידוע עם זאת כי שליה נעוצה מתפתחת גם במקרים רבים שבהם לא קיים חתך ניתוחי קודם או טראומה אחרת לשריר הרחם ולכן יש להניח שקיימים גם גורמים אחרים שפגיעה, עודף או חסר שלהם מביא להשרשה שאינה תקינה. במחקר שערכנו בדקנו ביטוי של פקטורים הידועים כקשורים לחדירת הטרופובלסט כמו HLAG, מטאלופרוטאינזות וחלבוני VICKs בשליות נעוצות שלא בהקשר לניתוחים קודמים ברחם. בשליות אלו לא מצאנו ביטוי יתר של פקטורים אלה בטרופובלסטים בהשוואה לשליות נעוצות עם גורם מכאני ברור, מה שמביא אותנו להניח שהבעיה אינה בחדירות יתר של הטרופובלסט אלא בתהליכים הקשורים ביצירת הדצידואה המפרידה בין השליה והרחם3,4.
במרבית המקרים הגורם המכאני הוא האחראי להיווצרות שליה נעוצה. יחד עם זאת, במקרים לא מעטים הגורם הביולוגי הוא השחקן העיקרי ויש מצבים לא נדירים שבהם ההסבר לנעיצותה של השליה מצוי בשילוב שני הגורמים גם יחד.
היארעות
שכיחות התופעה המדווחת בספרות שונה בעבודות השונות ומושפעת גם מהקריטריונים לאבחנה של שליה נעוצה - חלק מהמחקרים מתבססים על אבחנה קלינית בעוד שאחרים מתבססים על אבחנה היסטופתולוגית. הטווח המופיע בספרות הוא 0.001-0.9 אחוז. במחקרים שנעשו ב-15 השנים האחרונות, השכיחות הממוצעת היא 0.3 אחוז לעומת שכיחות ממוצעת של 0.03 אחוז במחקרים שבוצעו ב-40 השנים שקדמו להם. עלייה זאת מוסברת בעיקר בעלייה של גורמי הסיכון לשליה נעוצה ובפרט עלייה בשיעור הניתוחים הקיסריים5,6.
במחקר שביצענו במחלקתנו, בדקנו שכיחות שליה נעוצה שנחשדה קלינית והוכחה באופן היסטולוגי בשנים 2009-2004. מצאנו שיעור של 1.67 מקרים ל-1,000 לידות, כלומר 70.17.
גורמי סיכון
גורם הסיכון המשמעותי ביותר לשליה נעוצה הוא ניתוחים קיסריים בעבר, כאשר המצב המחשיד ביותר לנוכחות שליה נעוצה בהריון לאחר נתוח קיסרי בעבר הוא קיומה של שליית פתח או שליה המכסה את הצלקת הנתוחית. ככל שמספר הניתוחים גדול יותר, הסיכון לשליה נעוצה עולה. גם בנשים עם שליית פתח לאחר ניתוחים קיסריים נמצא שככל שמספר הנתוחים עולה, עולה הסיכון לשליה נעוצה8 (תרשים מס' 1).
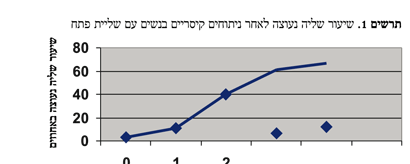
גורמי סיכון בלתי תלויים משמעותיים נוספים שנמצאו קשורים להימצאות שליה נעוצה הם שליית פתח גם ללא נוכחות של ניתוח קיסרי בעבר וגיל היולדת. ככל שהיולדת מבוגרת יותר, הסיכוי לשליה נעוצה עולה9,10.
קשר פחות בולט תואר גם לגבי עלייה בשכיחות התופעה בנשים ולדניות ולאחר גרידות וניתוחים רחמיים בעבר כדוגמת כריתת שרירן11-14. כמו כן, בנשים שבהן נמצאו רמות גבוהות של AFP ו-free beta-hCG l בסקר לתסמונת דאון בשליש השני להריון, נמצאה, בנוסף לפתולוגיות שלייתיות אחרות, שכיחות גבוהה יותר של שליות נעוצות15.
במחקר שנערך במחלקתנו נמצאה שכיחות מוגברת של שליה נעוצה בנשים שעברו טיפולי הפריה חוץ גופית7.
אבחנה
אבחנה טרום לידתית - אבחנה טרום לידתית של שליה נעוצה מבוססת על ממצאים אופייניים בבדיקת על-שמע או בבדיקת MRI. סקירת על-שמע מכוונת, במטרה למצוא סימנים לשליה נעוצה, נעשית כאשר יש גורמי סיכון לשליה נעוצה כמו במצבים של שליית פתח או שליה קדמית נמוכה לאחר ניתוח קיסרי16.
סימנים מחשידים לשליה נעוצה הם הפרעה ברציפות ושלמות השכבה ההיפואקואית המייצגת את שריר הרחם באזור המפריד בין השליה לשלפוחית שתן או לאיברים חיצוניים לרחם, פגיעה בשלמות שלפוחית השתן והימצאות לקונות שלייתיות - אגמים ורידיים באזור החשוד. שימוש בדופלר עוזר לאבחנה על ידי זיהוי הלקונות השלייתיות, עושר כלי דם באזור השלפוחית וסרוזת שריר הרחם ונוכחות מערכת ורידית תת שלייתית מפותחת.
כשבדיקת על-שמע מכוונת מבוצעת בנשים בעלות סיכון גבוה לשליה נעוצה, האבחנה היא ברמת רגישות וספציפיות גבוהה (82 אחוז, 96 אחוז, בהתאמה)17. עובי שריר הרחם באזור ההשרשה הקטן מ-1 מ"מ נמצא קשור אך פחות רגיש לקיום שליה נעוצה18.
סימנים מוקדמים לשליה נעוצה ניתן לראות בעל-שמע כבר בשליש הראשון להריון. במספר עבודות תוארה הימצאות של שק הריון בחלק התחתון של הרחם קרוב לצלקת הניתוחית (ולא באזור הפונדוס כפי שנצפה בדרך כלל בהריון תקין), בנשים שמאוחר יותר אובחנה אצלן שליה נעוצה19.
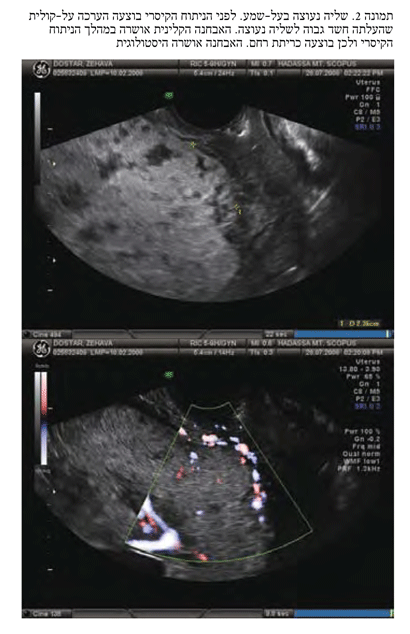
גם MRI יעיל באבחנה של שליה נעוצה ובמקרים של ספק מבוצעות שתי הבדיקות. בדיקת MRI יעילה בזיהוי שליה נעוצה גם במיקום שכיח פחות ובזיהוי ואפיון החדירה לרקמות שכנות20 (תמונה מס' 2).
אבחנה היסטופתולוגית - לאחר הלידה נעשית האבחנה של שליה נעוצה על פי קריטריונים הסטולוגיים המוכיחים תאחיזה בין ה-villi השלייתיים לשריר הרחם. הימצאות סיבי שריר רחם בשכבה הבזאלית של השליה מאבחנת שליה נעוצה כאשר יש עדות קלינית לכך, אך הימצאותה ללא קליניקה מתאימה אינה בהכרח אבחנתית. שינויים היסטופתולוגיים נוספים המאפיינים שליה נעוצה נמצאו בכלי הדם הרדיאלים הגדולים והקשתיים1,21.
הסתמנות קלינית וסיבוכים
שליה נעוצה אינה מראה, בדרך כלל, אותותיה בהריון, למעט אפשרות של המטוריה במקרה של שליה נעוצה החודרת לשלפוחית השתן, או הופעת דמם במחצית השנייה של ההריון כאשר שליה נעוצה מלווה שליית פתח. לרוב, הסימן הראשון לשליה נעוצה הוא דימום מוגבר בשלב השלישי של הלידה, השלב שבו אמורה שליה תקינה להיפרד מהרחם.
בשלב זה מסתמן קושי בהפרדת השליה וכולה או חלקה נשאר צמוד לרחם ללא מישור הפרדה ברור. נוכחות חלקי שליה ברחם מונעת את התכווצותו התקינה והתוצאה היא דימום בלתי פוסק. חומרת הדימום מושפעת מעומק החדירה של השליה לשריר הרחם, גודל החלק היחסי הנעוץ מתוך השליה ומצבים מיילדותיים נוספים שאינם קשורים לשליה ומפריעים לכיווץ הרחם ולעצירת הדימום. במקרים הקלים, השליה, או חלק ממנה שנשאר ברחם, מופרדת באופן ידני בהצלחה וללא התפתחות דימום משמעותי. במקרים חמורים יותר, ההסתמנות הקלינית עלולה להופיע בדרגות חומרה שונות, החל מאובדן דם המצריך מתן תוצרי דם, התפתחות DIC, הפרעה בפרפוזיה לרקמות חיוניות, היווצרות הצורך בכריתת רחם, קיפוח המודינמי ההולך ומחמיר ועלול להסתיים במוות.
שליה נעוצה היא הסיבה השכיחה לכריתת רחם דחופה במהלך לידה22,23. בשליה נעוצה החודרת לאיברים סמוכים, הסיבוכים עלולים לכלול גם פגיעה באיברים שכנים, כגון שלפוחית שתן ולולאות מעי, המחייבת לעתים צורך בכריתה חלקית או מלאה של האיברים המעורבים.
מניעה
כיום אין בידנו כלים למנוע את התפתחותה של שליה נעוצה. הבנת הפתופיזיולוגיה בעתיד תאפשר אולי מניעה ראשונית. עד אז, המאמצים צריכים להיות מופנים לאבחנה המוקדמת על מנת לצמצם את הנזקים העלולים להיגרם במקרים שבהם עולה חשד לשליה נעוצה.
האבחנה בבדיקת על-שמע היא פשוטה יחסית ולא חודרנית ולכן יש חשיבות מכרעת להערכת גורמי הסיכון והכוונתן של הנשים הנמצאות בקבוצת סיכון להימצאות שליה נעוצה לבדיקת על-שמע בשאלה ממוקדת.
אבחנה מוקדמת של שליה נעוצה יכולה לצמצם את הסיבוכים הנגרמים ממנה על ידי תכנון מראש של ניתוח אלקטיבי, תוך הכנת האישה, הצוות והמכשור המתאים. לעתים, כשמדובר בשליה נעוצה בעלת פוטנציאל חודרנות גבוה המתגלה בשלבים מוקדמים בהריון, מומלץ על הפסקת ההריון.
טיפול
הטיפול בשליה נעוצה תלוי בחומרת החדירה, היציבות ההמודינמית של האישה ותכנון הפוריות שלה. כשמתעורר חשד גבוה לשליה נעוצה, מתוכנן, כאמור, ניתוח קיסרי אלקטיבי בהיערכות מיוחדת הכוללת צוות מנתחים המיומן בדיסקציה אגנית, הכנת תוצרי דם ופקטורי קרישה, היערכות לחסימת כלי דם ומוכנות לכריתת רחם ואיברים סמוכים לפי מידת החדירה.
לפני הניתוח ניתן לאישה ולמשפחתה הסבר מקיף על הניתוח, על הסיבוכים הצפויים ועל האפשרות לכריתת רחם ופגיעה באיברים סמוכים מעורבים, צורך בתוצרי דם, אשפוז והחלמה ממושכת.
במהלך הניתוח, לאחר פתיחת הבטן, מתבצעת הערכה לגבי חדירות השליה הנעוצה וקשר לאיברים סמוכים והימצאות כלי דם קולטרלים. לאחר חילוץ היילוד, ניתן לעבור מיידית לכריתת רחם ללא הפרדת השליה, במקרים שבהם יש אבחנה טרום לידתית מבוססת ואין מקום לשימור פוריות עתידי. במקרים שבהם האבחנה מבוססת פחות או שנראה שאפשר יהיה להימנע מכריתת רחם, ניתן לנסות להפריד את השליה, להניח תפרים המוסטטים במיטת השליה המדממת ולהחליט האם יש צורך בכריתת רחם. במקרים אלה שכיח השימוש באמצעים להפחתת זרימת הדם לרחם, כמו קשירת עורקי הרחם.
יש מספר תיאורים של החדרת קטטר לעורקים ההיפוגסטרים או לעורקי הכסל הפנימיים דרך צנתור רטרוגרדי של העורקים הפמורלים לפני הניתוח או במהלכו, על מנת להקטין את אובדן הדם במהלך הניתוח. ניפוח הבלון בזמן כריתת הרחם מאפשר ניתוח "נקי" מדימומים ומהיר יותר. הפרוצדורה אינה נטולת סיבוכים24,25.
לאחרונה התפרסמו מספר עבודות על טיפול שמרני בשליה נעוצה. הטיפול השמרני כולל השארת חלקי השליה שאינם ניתנים להפרדה בתוך הרחם, עם או בלי אמבוליזציה מקדימה של עורקי הרחם או שימוש במטרוטקסט. ולאחר מכן מעקב שמרני. לאחר תקופה של מעקב מתבצע ניסיון להוצאה ידנית של השליה, או ניתוח, כאשר באופן טבעי יש הפחתה בגודש כלי הדם באגן. היתרונות בטיפול שמרני הם הפחתת הסיבוכים הקשורים בניתוח מורכב ושמירת הפוריות. בסקירה של מספר עבודות נמצא שיעור הצלחה בטיפול השמרני של 48 מתוך 60 נשים. כשלון השיטה התבטא בדרך כלל בהמשך דימום נרתיקי שהצריך התערבות. הסיבוך השכיח היה זיהום רחמי שטופל אנטיביוטית26.
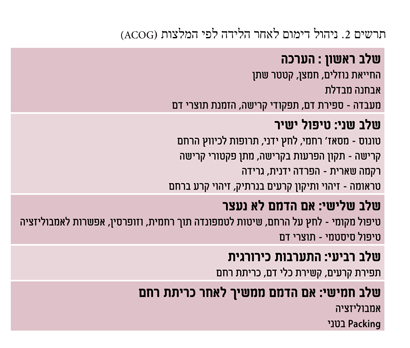
במקרים שבהם לא היה חשד קודם לשליה נעוצה והיא אובחנה קלינית תוך כדי הלידה, המקרה מנוהל בדרך כלל לפי סדר הפעולות המקובל בדמם לאחר הלידה (תרשים מס' 2). מתן מכווצי רחם, לחץ מכאני, פקטורי דם וקרישה ורק כשכלו כל הקיצין - כריתת רחם דחופה.
לסיכום, שליה נעוצה היא סיבוך מיילדותי מוכר ששכיחותו עולה בשנים האחרונות וצפויה לעלות עוד יותר במקביל למגמת העלייה העולמית בשיעורי הניתוחים הקיסריים. היערכות מוקדמת תורמת לצמצום הסיבוכים. יש להפנות את מירב המאמצים לאבחון מוקדם של הריונות עם שליה נעוצה ולהבנת המנגנון כי בכך טמון המפתח לאפשרות של מניעה ראשונית.
ד"ר אפרת אש ברודר פרופ' דרורית הוכנר-צלניקר, מחלקת נשים ויולדות, בית החולים האוניברסיטאי הדסה הר הצופים, ירושלים