בילדה ובנערה המתבגרת, ניתן לאבחן שינויים ברקמת-השד. בכל בדיקה פיסיקלית אצל הרופא יש לכלול בדיקת שד גם בגילאים הללו. ממצא של גוש בשד בגילאים הללו, מעורר דאגה רבה אצל החולה ואצל משפחתה.
גושים בשדיים אצל הנערה נדירים, יחסית. בדרך כלל הם טבים. פגמים בהתפתחות השד או תהליכים ממאירים נדירים ביותר בשד של הנערה ומקורם יכול להיות ברקמת השד או במשתית.
ההתפתחות התקינה של השד מתחלקת עפ"י 1Marshall & Tanner לחמישה שלבים:
השלב ה-I - גיל החביון (בטרם התבגרות)(prepubertal stage) - אין התפתחות של רקמת השד מלבד הרמת הפטמה.
השלב ה-II - התפתחות ניצן השד (breast bud) מתחת להילה מורחבת.
השלב ה-III - הגדלה נוספת של השד עם היווצרות צורה של שד בשד קטן במידתו, אך ללא הפרדה של תצורת ההילה.
השלב ה-IV - הגדלה נוספת של הפטמה וההילה ויצירת התבלטות משנית מעל שטח פני השד.
השלב ה-V - שד בשל.
מבחינה מיקרוסקופית, מדובר בהתארכות ובהסתעפות של צינוריות החלב של השד והצטברות שומן ורקמת חיבור בין הצינורות. ברוב הילדות מתחילה התפתחות השד בגילאים 13-9 שנה, בד בבד עם הופעת הווסת או בהקדמה לסימני מין משניים אחרים. במספר ילדות, התפתחות השד יכולה להיות חד-צדדית, כשברוב המקרים הללו לא נמצאה הפרעה אנדוקרינית. הגדלת השד מציינת רגישות של רקמת השד לרמה תקינה נורמאלית של האסטרוגן שבדם2.
3Capraro & Dewhurst סיווגו את הליקויים בהתפתחות השדיים בתקופת הילדות וההתבגרות. מספר הפרעות מובאות בטבלה מס' 1.
לקויות מלידה
הלקות יכולה להתבטא ביותר מזוג שדים אחד ב-supernumerary breasts ,polymastia ובמספר רב של פטמות (polythelia).
טבלה מס' 1: סיווג ליקויי שד בילדות ובנערה מתבגרת
1. מומים מלידה
היעדר
מרובים
2. תיקון של תגובה פיזיולוגית
יתר גידול בילוד
אי-תאימות
מיעוט יסודות הרקמה
יתר גידול בתולי
דילדול
זיבת חלב
3. התפתחות מינית טרם זמנה
התבגרות מינית מוקדמת של מבנה הגוף
בגרות מינית מוקדמת מדומה
וסת ראשונה טרם זמנה
4. נגעים דלקתיים
5. גידולים
טבים
ממאירים
6. חוסר התפתחות
זכרות מולדת עקב ריבוי ריקמת יותרת הכיליה
ליקויי התפתחות של בלוטת המין
תת-התפתחות בלוטות המין, ממקור בלוטת יותרת המוח
חוסר שדיים
כריתה ניתוחית של הנבט
עיקור עקב קרני X
אנדרוגניות
עיקור ניתוחי
7. נגעים של הפטמה והילת הפטמה
8. נגעים חבלתיים
בשדיים (amastia או amazia) או בהיעדר פטמות (athelia) החריגות יכולות להיות חד-צדדיות או דו-צדדיות. אם מצויה amastia, קיים עיוות בית החזה באותו צד, כמו: היעדר שרירי החזה, מומים בצלעות או Unilateral thelarche.
אי התפתחות השד
אי התפתחות של השד יכולה להיות במקרים של pituitary hypogonadism, gonadal dysgenesis untreated adrenal hyperplasia, hermaphroditism. אי ההתפתחות יכולה להיות משנית לטיפול קרינתי במקרים של המאנגיומות, או במקרה של כריתת נבט השד ע"י כירורג שמישש "מסה" באזור הפטמות (מעשה שלא יעשה!).
עיצוב התגובה הפיסיולוגית
היפרטרופיה נאונטלית
בשבוע הראשון או השני לחיים מתפתח ניצן השד. במספר מקרים קיימת הגדלה של שד אחד עם הפרשת נוזל בהיר מהפטמה. הפרשה זו נקראת "חלב מכשפות". נפיחות זו אינה תלויה במין הילוד, אלא בפעילות הגירוי ההורמוני שהתבצעה בהיות הילוד ברחם אמו.
כאבי גודש בשד בעת ההתבגרות
בעת התפתחות סימני מין משניים אצל נערות מתבגרות, ייתכנו כאבים באזור ניצני השד. לאחר בדיקה גופנית יש להסביר לנערה ולאמה את אופי המימצא, אולם כל טיפול מיותר.
לעתים, קיימים כאבים מחזוריים המתחילים לפני המחזור החודשי וחולפים לאחריו. השד נעשה תפוח ובבדיקה ידנית ניתן להבחין במבנה קישרי עדין. מצב זה הוא תגובה לתנודות ברמות ההורמונים. הטיפול הוא לבישת חזייה מותאמת ומתן משככי כאבים.
אי-סימטריה
אי-סימטריה יכולה להיווצר במהלך ההתפתחות התקינה של השד. ניצן השד יכול להתפתח בצד אחד לפני התפתחותו בצד השני.
הגדלה בתולית
במצב זה, קיימת במקרים נדירים הגדלה מסיבית של שני השדיים או של שד אחד בתקופת ההתבגרות. האטיולוגיה להגדלה הניכרת של השדיים איננה ידועה.
המקרה הראשון של הגדלה בתולית תואר ב-1669. 4Durston תיאר אשה בת 23 שנה עם שדיים ענקיים במשקל של 104 פאונדים שגדלו באופן פתאומי. החולה נפטרה בעת ניתוח להקטנת שדיה. בתסמונת זו הגדלת השד היא סימטרית, הפטמה וההילה מתוחות והוורידים השטחיים מורחבים. בבדיקה הורגש גוש עם גבולות בלתי ברורים וקשריות רבות. לעתים מתלוננות החולות על כאבי גב וכתפיים בשל המשקל הרב של השדיים.
מיקרוסקופית: היפרטרופיה של חומר המשתית עם ניוון כיסתי של הצינורות ובצקת אינטרסטיציאלית. הגדלת השדיים יכולה להישאר קבועה אחרי שנה עד שלוש שנים. הגדילה המהירה יכולה להיות לפני תחילת הווסת. לא אובחנה הפרעה הורמונית בפעילות האסטרוגן בחולות אלו.
הטיפול מתבסס על עבודה של Mayl ואח'5: עיצוב ניתוחי של השד עם או בלי מניפולציה הורמונית.
גלקטוריאה
תופעה זו מוגדרת כהפרשה עצמונית של חומר חלבי מהפטמה. הפרשה זו נובעת מעליה בהפרשת הפרולאקטין מיותרת המוח. רמת הפרולאקטין הגבוהה בדם מעכבת הפרשה פעימתית של הורמון משחרר גונאדוטרופין ובשל כך גורמת להפרעות במחזור החודשי, כמו אל-וסת או מיעוט וסת, הגם שהיפרפרולאקטינמיה יכולה להתבטא רק בגלקטוריאה.
הערכת מצבה של האשה עם גלאקטוריאה כוללת בדיקה חוזרת של רמת הפרולאקטין בדם ותיפקודי בלוטת התריס. אם קיימת עלייה משמעותית של רמת הפרולאקטין בדם, יש לערוך בדיקת שדות ראיה וטומוגרפיה מחשבתית של האוכף התורכי בשאלה של קיום שאת טבה של יותרת המוח ופרולאקטינומה, נדיר יותר: קרניופרינגיאומה. בטיפול בתכשיר ברומוקריפטין רוב הנשים תקבלנה מחזור ביוץ תקין.
באבחנה מבדלת, הפרשת פרולאקטין יכולה להיות גבוהה בהפרעות בתיפקוד בלוטת התריס, או עקב שימוש בתכשירים למניעת הריון או בתרופות הרגעה של מערכת העצבים המרכזית.
התפתחות מינית מוקדמת
התפתחות ניכרת של השדיים מתחילה אצל בנות החל מגיל 8 שנים, ולעתים מהווה את הסימן הראשוני להתפתחות מינית משנית.
קיימות שלוש קבוצות נוספות של צעירות עם התפתחות מוקדמת של השד:
קבוצה ראשונה - Constitutional precocious puberty - מצביעה על התפתחות מינית מלאה: הגדלת השד, תשעורת הקשורה לגדילה מינית, וסת וכו'. לא ידוע על טיפול בנערות אלו.
קבוצה שנייה - התפתחות משנית מוקדמת מדומה (Pseudoprecocious puberty). במקרה זה נוצר אסטרוגן בכמויות עודפות בעטיה של שאת או לאחר מתן אסטרוגן. הטיפול במקרים אלה הוא כריתת השאת או הפסקת מתן אסטרוגן.
קבוצה שלישית - Premature thelarche - הגדלת השדיים ללא התבטאויות אחרות של התפתחות מינית. במקרה דנן אין צורך בטיפול. קיימת הוריית-נגד מוחלטת לביצוע ביופסיה מהשדיים. ב-50% מהמקרים תתרחש תסוגה עצמונית.
אבחנה מבדלת בין הקבוצה הראשונה (Constitutional Pre-cocious pupubarty) לקבוצה השלישית (Premature thelarche) היא תצורת הגוף. בראשונה קיימת הגדלת ריפודי השומן בגו, הנותנת את צורת "שעון החול" האופייני לאישה בוגרת, ואילו בקבוצה האחרונה אין צורה זו. בנוסף, בקבוצה הראשונה קיימת בשלות של הפטמה ואילו בקבוצה השלישית הפטמה אינה מתפתח.
Hemangiomas and Lymphangiomas - האבחנה נעשית ע"י בדיקה פיסיקלית או אולטרה סאונד.- האבחנה נעשית ע"י בדיקה פיסיקלית או אולטרה סאונד.
נגעים מודלקים ואוטם ממוקם
נגעים מודלקים מתבטאים באודם מקומי של השד, עם היווצרות גוש מוגבל היטב. תופעה זו תוארה בצעירות רבות מתחת לגיל 20. התופעה נראית לעתים כמו מצב של הריון. אוטם ברקמת השד מתבטא גם הוא בהיווצרות גוש - גם תופעה זו מוכרת בתקופת הריון, בעיקר בשליש האחרון או בתקופת ההנקה.
6Newman & Kahn דיווחו על צעירה בת 17 שנה, שלקתה 4 חודשים לאחר הלידה באוטם בפיברואדנומה, שהיתה קיימת בשד, ועברה כריתת הנגע.
נדיר למצוא מורסות בשד אצל נערה מתבגרת. בדיווח מ-Los Angeles Children's Hospital אובחנה אצל 1/4 מהחולות מתחת לגיל 18 שנה שטופלו בשל גוש בשד מורסה7. שתיים מהן היו בנות 6 ו-7 שנים.
שאתות
קשרים בשד אצל ילדות הם על פי רוב קשרים טבים. ממאירות השד נדירה ביותר.
שאתות טבות
פיברואדנומה היא שאת טבה אצל נערה מתבגרת ומהווה כ-3/4 מכלל השאתות בקבוצת גיל זו. השאת יכולה להיות גוש בודד או רב-מוקדי 25%) מהמקרים) או דו-צדדי (25% מהמקרים).
הפיברואדנומה מסווגת היסטולוגית:
Pericanalicular
8Juvenile mixed intracanalicular
פיברואדנומה היא בעלת גבולות ברורים ותנועתית בבדיקת השד. היא נוצרת מהתשתית ומהצינורות של החלק הרחיקני של מערכת הצינורות בשד, ומוצגת בתגובת-יתר מקומית של רקמת השד לרמות אסטרוגן9. דווח על תסוגה עצמונית ב-10% מהפיברואדנומות10.
Naraynsingh ואח'11 עקבו במשך 7 שנים אחר 658 צעירות בנות 13- 17 שנה, עם שאתות טבות. השאתות סווגו על ידיהם כדלהלן:
551 - 77.6% - פיברואדנומה
130 - 19.8% - מחלה פיברו-כיסתית
14 - 2.1% - מורסה
1 - 0.2% - נמק שומני
2 - 0.3% - שאת עם תאים מגורענים
בסדרה זו לא היתה כל שאת ממאירה. מסקנותיהם: בשאתות שד אצל צעירות יש לעקוב אחר פיברואדנומות במשך כ-5 שנים לפני עריכת ביופסיה. גם Chamadol ואח'12 דיווחו בסקירה על 123 צעירות עם 128 גושים בשדיים עד גיל 20, את החלוקה הבאה:
65.2% - פיגרואדנומה, 27.3% - מחלה פיברו-כיסתית, 6.2% - שגשוג עלומי, 3.1% - הרחבת צינור, 1.5% - אדנומה, 5.1% - שאת פילודית, 0.8% - דלקת כרונית של השד, 0.8% - לייפת, 0.8% - גלאקטוצלה, 0.8% - פאפילומה תוך צינורית, 0.8% - הסננה ליקמית.
Cant וחב'13 דיווחו בסקירתם על 321 נשים קיום של:
217 - 67.6% - פיברואדנומה
54 - 16.8% - פיברואדנוסיס
46 - 14.3% - נגעים אחרים, כמו: תהליכים דלקתיים, נמק שומני, כיסות, גלאקטוצלה, ריקמת שומן, אדנומה, שאת פילודית
4 - 1.3% - קרצינומה
שינוי ממאיר בתוך פיברואדנומה נדיר ביותר ודווח על ידי 14Pick. פיברואדנומה בבגרות דומה לזו של המבוגרים, אך צוינה גם גדילה מהירה יותר, ללא כאבים. כינו זאת פיברואדנומה תאית של עלומים (Juvenile cellular fibroadenoma).
השאת נראית כריבוי תאים במשתית עם גוש סב-תעלתי ושגשוג אפיתלי. לשאת זו תכונה להופיע בו-זמנית ובמספר מוקדים15.
פחות מ-5% מהפיברואדנומות הן ענקיות. הגדרתן: שאת מעל 5 ס"מ או במשקל מעל 500 גרם. פיברואדנומה יכולה לתפוס בגיל ההתבגרות חלק גדול מהשד. עד היום תוארו פחות מ-50 שאתות ענקיות16,17.
טיפול
אם נמצא גוש, יש לחכות שניים עד שלושה מחזורים של הווסת כדי לקבוע האם הגוש נעלם או נשאר. מכיוון שפיברואדנומות הן לעתים קרובות מרובות באותו שד9 ולאחר כריתה מוקדמת חלה חזרת השאת ב-10% עד 20% מהמנותחות לאחר כ-5 שנים, יש הממליצים על מעקב שמרני קליני וציטולוגי אחר גושים טבים בשד בנשים מתחת לגיל 25 שנה, דעה המקובלת גם על 18Preece. יש הטוענים, שגישה תוקפנית של כריתת השאתות תגרום לניתוחים מרובים במספר רב של חולות אך Cant ואח'13 כתבו כי "מעטים יקבלו זאת".
Bauer ואח'9 מציינים, שניתוח בשד אצל נערה מומלץ רק במקרים של אי-סימטריה של שני השדיים עם גדילה קבועה. הכריתה תבוצע רק לאחר התפתחות מלאה של שני השדיים.
הניתוח בפיברואדנומת עלומים הוא גדול וכולל כריתת השאתות וביצוע מאמופלסטיה, לפי הצורך. תוארה חולה אחת שעברה כריתת שד תת-עורית והשתלת תותבת סיליקון בפיברואדנומה ענקית במתבגרת9.
פיבריאדנומת עלומים שונה מזו של המבוגרת והיא רב-בלוטנית וגדולה יותר. השאת גדלה מהר לאורך מספר חודשים, תוך הרחבת ורידים שיטחיים על פני השד, ומלווה באודם וחום מקומי20,21. ממוגרפיה איננה יעילה בגיל זה, משום שרקמת השדיים צפופה ביותר ומונעת אבחון רדיולוגי נאות.
תסמונת נוספת שתוארה אצל צעירות בשנים האחרונות היא פאפילומטוסיס עלומים של השד. היא מאופיינת ע"י פאפילומטוסיס צינורי קשה בבגרות, כפי שרואים במחלה פיברוכיסתית22,23. התיסמונת היא של גוש יחיד הדומה לפיבוראדנומה. פאפילומטוסיס עלומים יכול להתאים לאנאמנזה משפחתית של סרטן שד ולחולות נטיה לפתח סרטן שד יותר מאשר לאחרות.
Bazzocchi ואח'22 דיווחו על 13 חולות עם פאפילומטוסיס עלומים. 9 חתכי רקמה נבדקו שוב עפ"י המדדים קריאת הקריטריונים של Rosen ואח'23, יחד עם 4 חולות חדשות נוסופת, באפילומטוסיס עלומים.
פאפילומה תוך-צינורית
השאת שכיחה יותר בנשים בגיל פוריות מאוחרת או בתקופת הקמלות, אך מתוארת גם בצעירות. באחרונות הן מרובות ותופשות את הצינורות ההיקפיים של השד במקרים לא שכיחים מתחת להילה ואז קיימת הפרשה, לעתים דמית, מהפטמה. דו"ח מ-Memorial Hospital הצביע על 5.5% של ביופסיות משד הצעירות שבהן נראה נגע זה24. בניגוד לכך, הדיווחים בספרות הם של מקרים בודדים אצל צעירות, כמו הדיווח של 25Hendrick על מקרה אחד של פאפילומה תוך-צינורית מתוך 209 נשים. הנגע הוא טב, והטיפול מתבסס על כריתה מקומית.
Cystosarcoma phyllodes
נדיר מאד למוצאה בגיל הילדות ובגיל ההתבגרות. השאת מהווה 1% - 2% מכלל השאתות בשד אצל הצעירה המתבגרת. הראשון שתאר את התסמונת היה 27Muller ב-1838. מאז, נדרשת האבחנה בין שאת טבה לשאת ממאירה. השאת מצויה בשד אחד או בשני השדיים (ב-25%), ויכולה להגיע לגודל של עד 28 ס"מ. השם והציון הנכלל בשם מטעים, שכן הצורה הבשרנית של השאת וצורתה כעלים תוך צינוריים, אינם בעלי אופי ממאיר.
יחד עם זאת, 27Norris & Taytlor היו הראשונים שהשתתפו בקביעת דפוסים היסטולוגיים לאבחנה בין שאתות ממאירות. הסיווג התבסס על Cellular anaplasia, stromal findings, מידת פעילות החלוקה, הסתיידות מוקדית, ואם אמנם קיימת התנהגות ממאירה. בסדרה שלהם, מבין 94 חולות היו רק 3 מתחת לגיל 20 שנה.
28Azzopardi התייחס להבדלה בין השאתות הממאירות לבין השאתות הטבות על פי 4 מדדים:
1. דחיקת השוליים
2. גידול יתר של רקמת המשתית
3. שלוש או יותר מיטוזות
4. חוסר טיפוסיות תאית
מבין השאתות הטבות, נציין את זו שתוארה ע"י Orenstein וחב'29 וזו שתוארה ע"י המחברים30.
Cystosarcoma phyllodes ממאירה נדירה מאד והתנהגותה הביולוגית דומה לסארקומת השד. היא יכולה להכיל יסודות גרמיים, סחוסיים שריריים, סיביים, שומנים או ריריים.
הגרורות מתפשטות בדרך המטוגנית. Hoover וחב'31 תארו לראשונה ציסטוסרקומה פילודס ממאירה בילדה בת 10 שנפטרה מהמחלה עם גרורות מרוחקות והישנות מקומית, לאחר שעברה כריתת שד. עוד מקרה של מוות מציסטוסרקומה פילודס של צעירה בת 15 תואר ע"י Turalba וחב'32.
גם המחברים דיווחו על מקרה מוות מציסטוסרקומה פילודס ממאירה33. יש הממליצים על כריתה מקומית נרחבת של השאת במקרה של שאת טבה. הישנות מקומית היא בין 7.5%-10%. הטיפול בהישנות מקומית הוא ע"י כריתת שד פשוטה.
במקרה של שאת ממאירה ממליצים על כריתה רדיקלית וכימותרפיה לאחריה34. לגבי טיפול קרינתי קיים ויכוח - יש הטוענים שבציסטוסרקומה פילודס אין כל ערך להקרנה, ואילו אחרים טוענים שהדבר תלוי בגודל השאת.
(Netroaereolar cysta (cystot montgomery בקצה האראולה - תתכן בבגרות חסימה של הבלוטה ע"ש מונטגומרי ותיווצר דלקת ב-62% או ציסטה ב-38%. הטיפול הניתן הינו אנטיביוטי, עם מעקב קליני.
Juvenile papillomatosis - הוא גוש שפיר ממוקם, נצפה אצל נערות בגיל 10. נראה כביבראודנומה. הטיפול הינו כריתה מקומית. מקורו בחבלה בשד, בעיקר לאחר פגיעה ישירה בשד, או בשל חגורת בטיחות.
שאתות ממאירות
סרטן שד בילדות נדיר ביותר ומהווה פחות ב-1% מכלל סוגי הסרטן בילדות ופחות מ-0.1% מכלל סרטני השד34.
שאתות ראשוניות ממאירות של השד הן נדירות ביותר מתחת לגיל 17 שנה. למרות נדירותן הן מעוררות עניין רב, משום השוני בהתנהגות הקלינית. חלקן בעלות מהלך קליני טב וחלקן מתפשטות במהירות וגורמות למות החולה. המחברים תארו 7 צעירות מישראל, בתקופה של כ-22 שנים, מגיל 14 עד 17, שאובחנו כלוקות בסרטן שד מסוגים היסטולוגיים שונים, חלקם ראשוניים וחלקם מישניים (ראה טבלה מס' 2) 33.
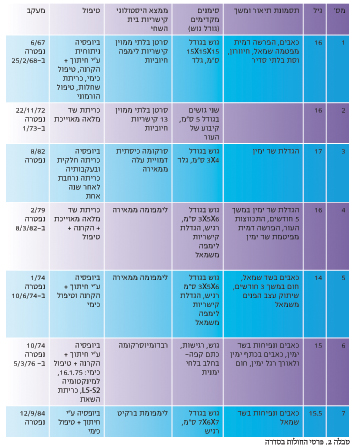
Pirquet כפי שצוטט ע"י 35Haagensen, דיווח שמתוך 247 נשים עם סרטן שד היו רק 78 מתחת לגיל 20 שנה. 36Bassler מצא בסקירת ספרות עולמית, שבכל המאה הנוכחית (עד לסקירתו ב-1978) דווח רק על 67 צעירות עם קרצינומה של השד. Stone ואח'37 דיווחו על צעירה אחת עם קרצינומה של השד מבין 143 צעירות בנות 14 - 20 שנה עם גושים בשדיים. Oberman וחב'38 אספו עד שנת 1972 כ-30 חולות בסרטן השד עד גיל 20. 35Haagensen סקר ב-1955 את הספרות על סרטן השד בצעירות מתחת לגיל 20 שנה ומצא פחות מחצית התריסר חולות בקרצינומה של השד. המחברים תארו 2 חולות..33 Stewart ו-39McDivitt דיווחו על 7 חולות בנות 3 עד 15 שנה, עם 5 שנות היוותרות בחיים כדי 100% של הסוג ההיסטולוגי של סרטן עלומים מפריש.
Karl וחב'40 תארו ילד בן 3 שנים עם קרצינומת עלומים מפרישה וגרורות לבית השחי, ואספו מהספרות 17 חולות מגיל 3 עד גיל 17 שנים. בכל החולות היתה המסה בשד אי-תיסמונית. ב-8 חולות בוצעה כריתה מקומית וב-2 - כריתת רביע בלבד. 4 עברו כריתת שד פשוטה ואחת קבלה הקרנה לבית השחי לאחר ניתוח, אחת עברה כריתת שד רדיקלית מאוייכת ו-3 עברו כריתת שד רדיקלית. ל-2 מתוך ה-8 שעברו ביופסיית כריתה, חלה הישנות מקומית. בממוצע של 6.5 שנים לא אירעה הישנות מקומית, ובממוצע של 6.5 שנים לא אירעו מקרי מוות. המחברים ממליצים על כריתת שד פשוטה עם נטילת דגימה של קשרי למפה מבית השחי.
סרקומות נדירות ביותר בילדות. פייברוסרקומה
(Fibrous hristiocytoma ) ממאירה היא העיקרית בסרקומה של השד.
שאתות ממאירות לא ראשוניות של השד
באופן נדיר ביותר, נמצאה גם לימפומה של השד בצעירות מתחת לגיל 20 שנה. מקרה אחד תואר ע"י Dixon וחב'41 בצעירה בת 17 שנה מתוך 15 חולות עם לימפומה ראשונית של השד. גם המחברים תארו צעירה בת 15 וחצי שנה עם המחלה33.
בממוגרפיה ניתן לראות את הגוש של הלימפומה כגוש מוגדר היטב עם שוליים מוקפים שכבה דקה חלקה. נדיר מאד למצוא קרצינומה דלקתית של שד אצל צעירות. דווח על צעירה תאילנדית בת 12 שנה עם שאת זו בשד שמאל. החולה קיבלה טיפול הקרנתי וכימותרפיה, שכללה מתן אדריאמיצין וציקלופיספמיד. היא נפטרה כ-8 חודשים לאחר קביעת האבחנה42.
34Farrow & Ashikari דיווחו על שני מקרים של מעורבות משנית של השד Metastaic embryonal rhabdomyosarcoma. גם המחברים דיווחו על נערה צעירה בת 13 שנה שחלתה במיאלומה נפוצה עם סימנים ראשונים של המחלה, שהתבטאה בגוש בשד44.
מקרים נוספים תוארו גם כגרורה אצל נערות מ-primary hepatocellular carcinoma, Hodgkin's lymphoma, non-Hodgkin's lymphoma, neuroblastoma, alveolar rhabdomyosarcoma.
על הרופא המטפל לזכור, כי למרות האפשרות הנדירה ביותר של ממאירות בשד, הרוב המכריע של גושים בשדי צעירות מתבגרות הוא טב. העמדה הטיפולית חייבת להיות שמרנית וזהירה.
רעות רויזמן, יצחק רויזמן, מרכז רפואי חורב, חיפה
יצחק ליפשיץ, קופת חולים מאוחדת ירושלים
אריה דורסט, מרכז רפואי ביקור חולים ירושלים
הרשימה הביבליוגרפית שמורה במערכת