מחלות דלקתיות כרוניות של המעי (IBD (Inflammatory Bowel Disease מתחלקות למחלת קרוהן (Crohn's Disease) ולקוליטיס כיבית (
.(Ulcerative Colitis
במספר מועט מהמקרים, מחלת המעי לא מוגדרת ונקראת .Undetermined Disease
קרוב ל-20-25 אחוז מהמקרים מופיעים בילדות, בעיקר בעשור השני לחיים אך ההופעה תיתכן גם בגיל צעיר יותר, בעיקר כשהמדובר במחלת קוליטיס כיבית. בשנים האחרונות, נצפית עלייה בשכיחות מחלת קרוהן לעומת ירידה בשכיחות קוליטיס בעולם המערבי.
פתוגנזה
הפתוגנזה המדויקת של מחלות אלו אינה ברורה לגמרי. ההשערה המוקבלת היא שמדובר בשילוב של רקע גנטי עם פקטורים סביבתיים ואימונולגיים (תמונה 1).
תמונה 1: אינטראקציה בין הגורמים השונים (מזהמים במעיים, גורמי סביבה, גנטיקה ומערכת חיסונית) התורמים להתפתחות מחלת מעי דלקתית באדם
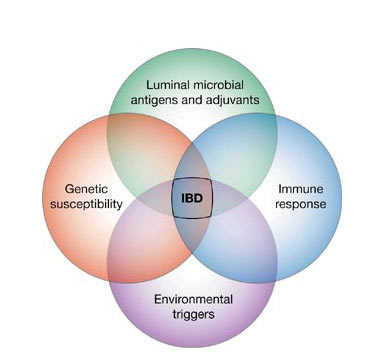
למרות שאין העברה תורשתית ברורה, הרי ששכיחות מחלות אלו ובעיקר מחלת קרוהן, נמצאת באגרגציה משפחתית ברורה. כלומר, לאח של חולה במחלת קרוהן, סיכוי של פי 3-40 לפתח מחלת קרוהן בהשוואה לאוכלוסיה הכללית ולאח של חולה בקוליטיס, סיכוי של פי 10-20 לפתח קוליטיס. במשפחות בהן חולים שני קרובי משפחה מדרגה ראשונה במחלת קרוהן, הסיכוי לכל בן משפחה נוסף לחלות גדול אף בהרבה. הוכחות נוספות לבסיס הגנטי מתקבלות מעבודות בתאומים, בכך שנמצאה התאמה של 58 אחוז למחלת קרוהן ו-18 אחוז למחלת קוליטיס כיבית בתאומים מונוזיגוטיים, לעומת התאמה של 0 אחוז ו-5 אחוז בתאומים דיזיגוטיים. מעבר להוכחה הקשורה לבסיס הגנטי, העובדה שגם בתאומים מונוזיגוטיים אין התאמה מלאה מוכיחה שקיימים גם גורמים סביבתיים.
נמצא גם קשר ברור בין הגנוטייפ לפנוטייפ במחלות אלו. לדוגמה בתאומים מונוזוגוטיים קיימת צורה פנוטיפית דומה של המחלה. התחלה בגיל צעיר של המחלה מאופיינת במחלה יותר קשה ויותר אגרסיבית שמתבטאת גם בצורך גדול יותר בניתוחים. למחלות אלו קיימים גורמים סביבתיים רבים שכנראה רק חלקם ידועים כיום. הגורם הנחקר ביותר הוא העישון, שנמצא גורם מגן בפני קוליטיס וגורם מרע במחלת קרוהן. כמובן שעישון לא קיים בילדים אם כי יתכן שלעישון פסיבי קיימת השפעה. פקטור סביבתי נוסף שנמצא קשור במחלות אלו הם: חיים בסביבה כפרית, שנמצאה מגינה לעומת סביבה עירונית. פקטור זה קשור כנראה לתיאוריית ההיגיינה. גורמים סיבתיים אחרים שקשורים למחלת IBD הם כריתת המעי העיוור (אפנדיקס) שנמצאה מגינה מפני התפתחות קוליטיס כיבית, שימוש בגלולות למניעת הריון, גורמים תזונתיים כמו צריכת יתר של פחמימות פשוטות בניגוד לסיבים ולבסוף הנקה, שהיא בעלת אפקט מגן למחלת קרוהן ולא לקוליטיס.
תמונה 2: פתוגנזה של מחלת מעי דלקתית המאופיינת בתגובה דלקתית עם הפרשה מרובה של ציטוקינים הגורמים לדלקת ונזק לרירית המעי
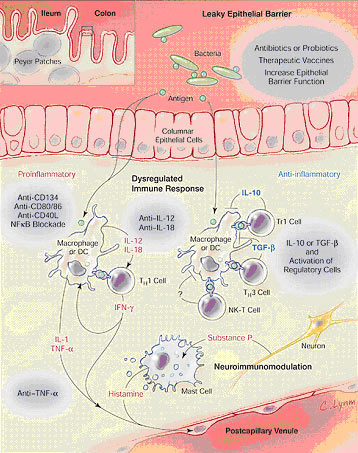
פריצת הדרך הראשונה בהבנת הפתוגנזה של מחלת קרוהן התרחשה כאשר שתי קבוצות נפרדות מצאו גן שממוקם על כרומוזום 16 ונמצא קשור למחלה. גן זה נקרא NOD2 או CARD 15. לגן זה תפקיד חשוב בבקרה של מערכת ה-INNATE. גן זה מקודד לחלבון ציטופלסמטי, מורכב מ-1,040 חומצות אמינו ותפקידו להעביר סיגנל ממרכיב פוליסכריד של קפסולת חיידקים דרך Toll Receptor שגורם לאקטיבציה של β NFK. פגיעה בפעילות חלבון זה, גורמת להפרעה בפעילות המערכת האימונולוגית הלא ספציפית, ה-Innate System, בסילוק פתוגנים חיידקיים וכתוצאה מכך לערעור ולדיסרגולציה של המערכת האימונולוגית וליצירת דלקת. כמובן שתיאוריה זו היא חלקית בלבד ואין ביכולתה להסביר במדויק את הפתוגנזה של מחלת קרוהן ומדוע מתפרצת המחלה בגילאים שונים. שכיחות המוטציות ב-CARD 15 נמצאה שונה בין קבוצות אתניות שונות. היא נדירה ביותר במוצא אסייאתי או אפריקני לעומת מוצא מגזע לבן.
עד כה, נמצאו שלוש מוטציות עיקריות בגן זה. בהומוזיגוטים שכיחות מחלת קרוהן לאחת המוטציות היא פי 40 ובהטרוזיגוטים, פי 2-4 מאוכלוסיה ללא מוטציה. לנשא של המוטציה כ-1 אחוז סיכוי להתפתחות המחלה ולהומוזיגוט למוטציה סיכוי של 5-10 אחוז לפתח אותה. למרות הקשר שנמצא בין מוטציות אלו למחלת קרוהן, הן כנראה לא הכרחיות ולא מספיקות להיווצרות מחלת קרוהן. הנחה זו מבוססת על העובדה שב-70 אחוז מחולי קרוהן לא קיימת מוטציה כזו. מאידך, 1-5 אחוז מהגזע הלבן הם הומוזיגוטיים לאחת ממוטציות אלו; בנוסף, עכברים שנושאים מוטציה זו אינם מפתחים באופן ספונטאני מחלת קרוהן, לעומת עכברים Knock Out ל-IL10 שמפתחים ספונטאנית מחלת קרוהן, דבר המדגיש את חשיבותם של גורמים אימונולוגיים, לאו דווקא ממערכת ה-Innate, שמשחקים תפקיד בהיווצרות מחלת קרוהן. באותו הקשר, מעניינת העובדה שעכברים אלה, ללא IL10, לא יפתחו את המחלה כאשר המעי שלהם סטרילי ללא חיידקים. כלומר, כל זה מראה בבירור שמחלת קרוהן היא כנראה מולטיפקטוריאלית, המערבת את המערכת האימונולוגית, מערכת ה-Innate וגורמים זיהומיים בילדים עם רקע גנטי למחלה. בילדים יש חשיבות נוספת לגן זה. למרות שאינו מופיע בשכיחות יתר לעומת המצאותו במבוגרים חולי קרוהן, הרי שהוא נמצא קשור להופעת המחלה בגיל צעיר, למעורבות של האילאום ולנטייה להיווצרות מחלה עם היצרויות ופיסטולות.
האם קיימת שונות בין מחלת קרוהן בילדים למבוגרים?
לעומת היארעות שווה של מחלת הקרוהן בקרב המינים במבוגרים, בילדים קיימת שכיחות מוגברת של המחלה בזכרים לעומת בנקבות. לא נמצא הבדל זה בקוליטיס כיבית.
הבדלים קליניים בודדים נוספים נמצאו בין ילדים למבוגרים. לדוגמא, בילדים עם מחלת קרוהן יש יותר מעורבות של מערכת העיכול העליונה: ושט קיבה ותריסריון וכן של מעורבות של הקולון לעומת במבוגר. מעורבות קולונית בולטת בעיקר בילדים מתחת גיל חמש, בהם ברוב המקרים המחלה מוגבלת לקולון בלבד ולעתים קרובות קשה להבדיל בין מחלת קרוהן לקוליטיס כיבית. מחלת קוליטיס כיבית שמתחילה בילדות נוטה לערב את כל הקולון לכל אורכו, קרוב ל- 80 אחוז לעומת 30 אחוז במבוגרים. כמו כן, היא נוטה להיות יותר קשה ואגרסיבית מבחנה קלינית.
הסתמנות של מחלות מעי דלקתיות
מחלות אלו מאופיינות במהלך כרוני הנע בין תקופות בהן המחלה פעילה - התלקחות, ותקופות בהן המחלה אינה פעילה - הפוגה.
בזמן התלקחות מופיעים תסמינים אופייניים:
1. מחלת קרוהן: כאבי בטן, שלשול (יתכן שלשול דמי), ירידה בתיאבון ובמשקל, חום, חולשה. עלולות גם להופיע פיסטולות בין חלקי המעי, שלפוחית, וגינה ועור. תתכן מעורבות בלעדית של הרקטום- פיסטולות, אבצס, בילדים יתכן ביטוי של האטה בגדילה ואנמיה.
2. קוליטיס כיבית: שלשול לרוב דמי ורירי, כאבי בטן, חוסר תיאבון וירידה במשקל.
תסמינים מחוץ למערכת העיכול
תסמינים מחוץ למערכת העיכול יופיעו ברבע מהחולים. יתכנו 2 צורות של תסמינים: אלה הקשורים להתלקחות של מחלת המעי הדלקתית ואלה שאינם קשורים למחלת המעי.
פרקים - הופעת ארטריטיס ו/או ארטרלגיה. לרוב חולף ללא שיירים עם הטיפול במחלת המעי.
עור - שני נגעים אופיינים. אריטמה נודוזום השכיח יותר במחלת קרוהן (10 אחוז) ופיודרמה גנגרנוזום, השכיחה יותר בקוליטיס כיבית (1.3 אחוז).
עיניים - אובאיטיס, אפיסקלריטיס, מיוזיטיס עינית.
כבד ודרכי מרה - הופעת כולנגיטיס סקלרוטית ראשונית PSC שכיחה יותר במחלת קוליטיס כיבית. תתכן עלייה בתפקודי כבד וכן דלקת לבלב כביטוי של המחלה.
כליות - אבני כליה.
וכן קרישתיות יתר וירידה בצפיפות העצם.
אבחנה
האבחנה נעשית על ידי שילוב של הסתמנות קלינית, בדיקה גופנית ובדיקות מעבדה.
בבדיקות המעבדה ניתן לראות מבין סימני המחלה מדדי דלקת כגון שקיעת דם גבוה, c reactive protein מוגבר, אנמיה, ירידה ברמת אלבומין, הופעת נוגדנים ספציפיים מסוג ASCA (anti Saccharomyces Cerevisiae (antibody חיובי ב-60 אחוז מחולי קרוהן, p-ANCA (perinuclear antineutrophil cytoplasmatic antibody) חיובי ב-70 אחוז מחולי קוליטיס כיבית.
בדיקות אבחנתיות נוספות: קולונסקופיה עם לקיחת ביופסיה מרירית המעי הדק והגס, המאפשרת אבחון קיומה של מחלת מעי דלקתית וכן עוזרת לאבחנה בין קוליטיס כיבית לבין מחלת קרוהן.
לעתים יש צורך בביצוע גסטרוסקופיה על מנת לאשר נוכחות של המחלה גם בחלק העליון של מערכת העיכול. צילום מעבר מעי דק מבוצע לעיתים על מנת לשלול מעורבות של מעי דק במחלה.
בדיקה טומוגרפית ממוחשבת של הבטן (CT): עוזרת לאתר אזורים בהם קיימת מחלה דלקתית בדופן המעי, אורך המעי הדלקתי, האם קיימת חסימה ומעורבות של איברים נוספים.
וידאו קפסולה - הדגמת מעורבות של המחלה במעי הדק.
טיפול
קיימות 3 זרועות לטיפול: תרופתי, תזונתי וטיפול כירורגי.
טיפול תרופתי
1. תרופות נוגדות דלקת
אמינוסליצילטים - סולפהסלאזין, חומצה 5 אמינוסליצילית ASA 5 (רפאסל, פנטסה, אסכול):
פעולה - עיכוב ייצור לויקוטריאנים ומניעת פעילות מיאלופראוקסידז.
תרופות אלו מיועדות לטיפול בהתלקחות מחלה פעילה בדרגת חומרה קלה עד בינונית אך מחקרים אחרונים הראו יעילות פחותה שלהן כטיפול ארוך טווח לשמירה על רמיסיה ולמניעת התלקחות במחלת הקרוהן, ויעילות טובה יותר לשמירה על רמיסיה במחלת קוליטיס כיבית.
תופעות לוואי - בחילות, הקאות וכאבי ראש. תרופות המכילות את מרכיב הסולפה אסורות בחולים עם G6PD. יתכנו תופעות אידאוסינקרטיות כגון חום, פריחה, וסינדרום סטיבן ג'והנסון לעיתים נדירות. קורטיקוסטרואידים (פרדניזון, בודזון) -
פעולה - עיכוב יצירת חיסון תאי ואפקט אנטי דלקתי על ידי עיכוב פעולת NF-ЌB, מפחית רמת לויקוטריאנים מסוג - IL-1, IL-2 . כמו כן הגברת ספיגת נתרן ומים ברירת המעי ולכן הפחתת שלשול.
לטיפול במחלה פעילה בדרגת חומרה בינונית עד קשה, או בחולים שאינם מגיבים לטיפולים אחרים. אינם בשימוש כטיפול ארוך טווח לשמירה על רמיסיה ולמניעת התלקחות.
תופעות לוואי - אקנה, פני ירח, שיעור, סטריה בטנית, שינוי התנהגות עד דיכאון ופסיכוזה, מיופטיה, קטרקט, האטה בגדילה, נמק בראש עצם הפמור.
2. אנטיביוטיקה
מטרונידזול - שימוש נרחב יותר במחלת קרוהן, במיוחד במחלות פריאנליות המלוות בפיסטולות, וכן כמניעה לאחר חזרה של מחלה לאחר ניתוח כריתת מעי דק סופי.
משמש כטיפול בזמן התלקחות בדרגות שונות, קלה עד קשה.
תופעות לוואי - נוירופתיה תחושתית פריפרית.
3. תרופות המדכאות את מערכת החיסון
אזאטיופרין, 6 מרקפטופורין (אימורן, פורינטול):
פעולה - עיכוב דלקת ע"י עיכוב תאי דלקת ציטוטוקסית מסוג תאי T ותאי NK, כמו גם עיכוב סינטזת פורינים.
מתן התרופה נועד לשמירה על רמיסיה לתקופות ארוכות ומחקרים הראו שחולים המטופלים בתרופות אלו נהנו מפחות התלקחויות ופחות שימוש בסטרואידים סיסטמיים. מחקר רטרוספקטיבי גדול בילדים הראה כי התחלת טיפול מוקדם באימורן הביאה לפחות התלקחויות של המחלה ולשימוש מופחת בסטרואידים.
זמן תחילת השפעת התרופה בין 2-3 חודשים לאחר תחילת השימוש.
תופעות לוואי - תגובת רגישות יתר, לויקופניה, טרומבוציטופניה, דלקת בלבלב, הפטיטיס.
מטוטרקסאט:
פעולה - עיכוב דלקת ע"י פגיעה בייצור ה-DNA התאי. לשמירה על רמיסיה לתקופות ארוכות. ניתן בזריקה תוך שרירית, אך ניתן לעבור בהמשך למתן פומי.
תופעות לוואי - בחילות, הקאות, הפרעה בתפקודי כבד.
ציקלוספורין -
פעולה - עיכוב יצירת לויקוטריאנים IL-2. מגיע לריכוז תוך תאי מקסימלי בקולון.
לטיפול - במחלת קוליטיס כיבית קשה שאינה מגיבה לסטוראידים או תלויית סטרואידים. זמן פעולה מהיר ביותר: 7 ימים.
תופעות לוואי - פגיעה בכליות, יתר לחץ דם, הפרעה בתחושת הגפיים.
טקרולימוס -
יכול לעכב דלקת מסוג קוליטיס כיבית קשה. מחקרים שונים הראו כי רוב הילדים שטופלו בתרופה זו הגיעו תוך שנה אחת לניתוח כריתת קולון.
4. תרופות ביולוגיות
נוגדי TNF–α
: (Infliximab) נוגדנים כימרים ממקור עכבר - אדם, כנגד ציטוקין דלקתי העולה במידה רבה בזמן התלקחות מחלת מעי דלקתית. הנוגדנים מכוונים כנגד הציטוקין החופשי בפלסמה והקשור לממברנת התא.
אינדיקציות - מחלת קרוהן רפרקטורית, מחלה המלווה בפיסטולות ולאחרונה הורחב המתן גם לחולי קוליטיס כיבית בדרגת חומרה קשה.
צורת המתן - הזלפה תוך ורידית, תוך ניטור פרמטרים בסיסיים. שלוש מנות בזמנים 0, 2 שבועות ו-6 שבועות. ניתן להמשיך את מתן התרופה לצורך אחזקה במינון של מנה כל 8 שבועות.
תופעות לוואי - תגובת אלרגיה מיידית, ומושהית. יצירת נוגדנים כנגד התרופה אשר גורמת לירידת פעילות התרופה. התפרצות של מחלת השחפת בחולים עם שחפת לטנטית (ולכן חייבים לבצע בדיקת מנטו + צילום חזה לפני מתן התרופה).
לאחרונה, דווח בספרות הרפואית על מספר מקרים בודדים של לימפומות במערכת הכבד והטחול בחולים המקבלים את התרופה יחד עם תרופה המעכבת את מערכת החיסון, אך בבדיקה סטטיסטית של הנתונים לא נמצא קשר ישיר בין התרופה להופעת הגידולים.
נוגדי TNF–α
(ADALIMUMAB) נוגדנים ממקור הומני בלבד. לחולים עם מחלת מעי קשה, רפרקטורית לטיפולים אחרים או כאלה אשר פתחו תגובה אלרגית לנוגדנים הכימרים.
טיפול תזונתי
כלכלה אלמנטרית עשירה בקלוריות, דלת שארית, עם תוספת של פקטורי גדילה מסוג TGF β, מותאמת לחולי IBD, הוכחה כיעילה יותר מפלצבו בהקשר של שיפור קליני, אך בעלת יעילות פחותה בהשוואה לתרופות. ניתן לשלב מתן של פורמולה עם מתן של כלכלה פראנטרלית (TPN) לשיפור קליני ולשיפור בגדילה.
טיפול כירורגי
בחולי קרוהן, האינדיקציות לניתוח הן סימפטומים בלתי נשלטים על ידי תרופות, חסימת מעי, היצרות, פיסטולות, אבצסים, נקב מערכת העיכול או דימום בלתי נשלט. קיים סיכון של חזרת המחלה לאחר הניתוח, לרוב פרוקסימלית להשקה.
ככל שהמחלה ממוקמת יותר וקצרה יותר, כך יעילות הטיפול הכירורגי עולה. במצבים בהם המחלה דיפוזית לאורך אזורים שונים של המעי יעילות הניתוח יורדת.
בחולי קוליטיס כיבית הניתוח שמור לחולים בדרגת חומרה קשה, שאינם מגיבים לטיפול תרופתי או כמניעה לסרטן הקולון. בילדים נוספו אינדקציות כגון עצירה בגדילה בגלל פעילות המחלה.
הניתוח בחולי קוליטיס כיבית הינו כריתת מעי גס עם יצירת פאוץ' מהאילאום וחיבור לאנוס (IPAA), יתכן בשני שלבים, כולל אילאסטום בשלב הראשון.
לסיכום: מחלות מעי דלקתיות בילדים שונות מאשר במבוגרים הן בצורת ההופעה, בדרכי האבחון וכמובן בצורת הטיפול. אבחון וטיפול בילדים החולים במחלות מעי דלקתיות מהווה אתגר אבחנתי וטיפולי.
כל ילד מציג פן שונה של המחלה ולכן דורש התאמה אישית של הטיפול באופן פרטני (Tailoring). צורת טיפול זו ניתנת על ידי צוות רב מקצועי הכולל רופא גסטרו ילדים, אחות, דיאטנית, פסיכולוגית ילדים ועובד סוציאלי.
ד"ר שלומי כהן ופרופ' שמעון רייף, היחידה למחלות דרכי עיכול וכבד בילדים, בית החולים דנה, המרכז הרפואי תל אביב